低强度体外冲击波在治疗膀胱过度活动症中的临床应用
2022-11-25朱德康关永晖艾米如拉江艾尔肯
朱德康,关永晖,罗 成,艾米如拉江·艾尔肯
(新疆医科大学第一附属医院泌尿中心,新疆乌鲁木齐 830054)
膀胱过度活动症(overactive bladder syndrome,OAB)是常见的膀胱功能障碍性疾病,多以尿急、尿频及夜尿为其特征,常伴有急迫性尿失禁。随着年龄增长发病率呈上升趋势[1]。全球OAB患病率在16%~17%,人类流行病学研究显示,在亚洲国家,女性OAB的患病率为20.9%,65岁以上的人群中更增加到34.5%[2]。OAB病因尚不明确,现有研究认为可能与神经系统病变及逼尿肌本身功能紊乱相关,其他因素也可能影响 OAB的发生,如炎症、膀胱出口梗阻、高龄、精神疾患(抑郁、焦虑等)等[3]。此外,在绝经后妇女中,盆底肌肉和外尿道括约肌萎缩,加之与逼尿肌收缩力受损相关的膀胱顺应性降低也可以导致OAB[4]。关于OAB的病理生理国内外提出了多种学说,比如肌源性学说[5]、神经源性学说以及上皮源性学说[6]等。LIN等[7]则在OAB动物模型中观察到尿路上皮萎缩、间质纤维化增加、血管生成受到抑制而导致膀胱逼尿肌缺血缺氧,引起了膀胱的过度活跃。
传统治疗OAB的方法,通常首先应用膀胱过度活动症评分表(overactive bladder symptom score,OABSS)[8]进行评分分型,对于轻中型(<5为轻型,5~12分为中型)患者首先进行保守治疗,如改变生活方式及行为调整[9]。若保守治疗未能发挥治疗效果,则给予M受体阻滞剂等口服药物治疗[10]。若轻中型的OAB无法得到有效控制与治疗,将会发展为重型OAB(即OABSS评分≥12分),现阶段对于重型OAB患者的治疗多采用手术,如A型肉毒素注射、膀胱灌注辣椒素、膀胱起搏器植入、膀胱扩大术和尿流改道术等。然而,上述手术存在可能发生严重并发症、缺乏疗效、创伤大、费用昂贵等缺点。因此,针对轻中型患者寻找更为有效的治疗方法以改善或控制病情避免或减少向重型转归显得至关重要。
低强度体外冲击波治疗(low intensity extracorporeal shock wave therapy,LIESWT)是一种由电磁、电液、压电源产生的单脉冲的低能量纵向声波,它和超声波一样可以经水或软组织传播。目前LIESWT已被临床用于多种疾病的治疗,比如在心血管疾病[11],骨折骨不连和周围软组织疼痛[12]上均取得了良好的疗效。近年来LIESWT亦被应用于如慢性盆腔疼痛综合征(chronic pelvic pain syndrome,CPPS)[13]和勃起功能障碍(erectile dysfunction,ED)[14]等泌尿外科相关疾病的临床治疗并取得了良好的疗效。最新有报道称在膀胱区给予LIESWT,可通过减轻膀胱的炎症反应来改善逼尿肌的过度活动[15]。然而,现阶段对于LIESWT在膀胱过度活动症的治疗尚未见研究。本研究旨在探索LIESWT在OAB治疗中的临床应用及其治疗效果,并对使用LIESWT治疗OAB仍需解决的问题进行初步探讨。
1 资料与方法
1.1 一般资料回顾性分析新疆医科大学第一附属医院2020年11月—2021年8月治疗的105例确诊为OAB且符合纳入标准的患者。纳入标准:①年龄20~75岁;②有尿频(≥8次),夜尿(≥1次),尿急,伴或不伴有急迫性尿失禁等症状;③OABSS评分为轻中型;④患者已经理解并遵循指示完成问卷调查。排除标准:①尿路感染,就在我院诊治时间而言,过去3个月内尿路感染复发超过3 次;②患神经系统疾病;③在近6个月内接受过下尿路手术;④明显的膀胱流出道梗阻;⑤有泌尿系结石或泌尿系统肿瘤病史,男性患者合并前列腺炎;⑥肉眼血尿;⑦严重的心肺疾病、凝血功能障碍、肝肾疾病;⑧既往接受过盆腔放射治疗;⑨怀孕或分娩后6个月以内的女性患者。
1.2 治疗方法入组105例患者,这些患者分别接受了低强度体外冲击波治疗(冲击波组,n=35),M受体阻滞剂(药物组,n=53)和低强度体外冲击波联合M受体阻滞剂治疗(联合组,n=17)。药物组治疗方案:口服M受体阻滞剂(舍尼亭),4 mg/次,1次/d,持续8周;冲击波组采用LIESWT治疗,方法:将涂抹了耦合剂的聚焦式冲击波探头置于患者耻骨联合上方3 cm左右位置并倾斜至45°,以0.25 mJ/mm2能量和3个脉冲/s频率瞄准膀胱底和左右侧壁(每侧1 000个脉冲,每次治疗共3 000个脉冲),每周1次,持续8周;联合组患者同时接受了上述药物和LIESWT联合治疗。
1.3 观察指标及评估方法观察指标包括①3组患者的一般情况,如年龄、性别、身高、体重、体质量指数(body mass index,BMI)、收缩压和舒张压;②在初诊(W0),治疗4 周(W4)、8 周(W8)、随访1月(F1)、随访3月(F3)和 随访6月(F6)各时点的疗效评估数据。疗效的评估采用膀胱过度活动症评分表及生活困扰问卷评分获得,具体包括尿频、夜尿、尿急和急迫性尿失禁症状分、膀胱过度活动症症状评分总分(overactive bladder symptom score OABSS)(Cronbach’s α系数为0.3069,Kappa系数为0.5902~0.9274)、国际尿失禁问卷表-简表(International Consultation on Incontinence Questionnaire Short Form,ICIQ-SF)[16](Cronbach’s α系数为0.81,Kappa值为0.95~0.99)、泌尿功能障碍调查表-6(Urogenital Distress Inventory,UDI-6)[17](Cronbach’s α系数为0.76,Kappa值为0.846)以及尿失禁影响问卷-7(Incontinence Impact Questionnaire,Short Form,IIQ-7)[18](Cronbach’s α系数为0.824,Kappa值为0.749)评分。
1.4 统计学方法采用SPSS.22.0进行分析,连续型变量采用均数±标准差来表示,而分类变量采用例数来表示,组间比较采用卡方分析,多个时间点检测进行重复测量方差分析;两两比较时采用Bonferroni进行P值校正;P<0.05为差异有统计学意义;
2 结 果
2.1 3组患者的一般资料药物组、冲击波组和联合组的年龄、性别比例、身高、体重、BMI、收缩压和舒张压差异均无统计学意义(P>0.05,表1),显示3组患者基线资料一致,组间具有可比性。
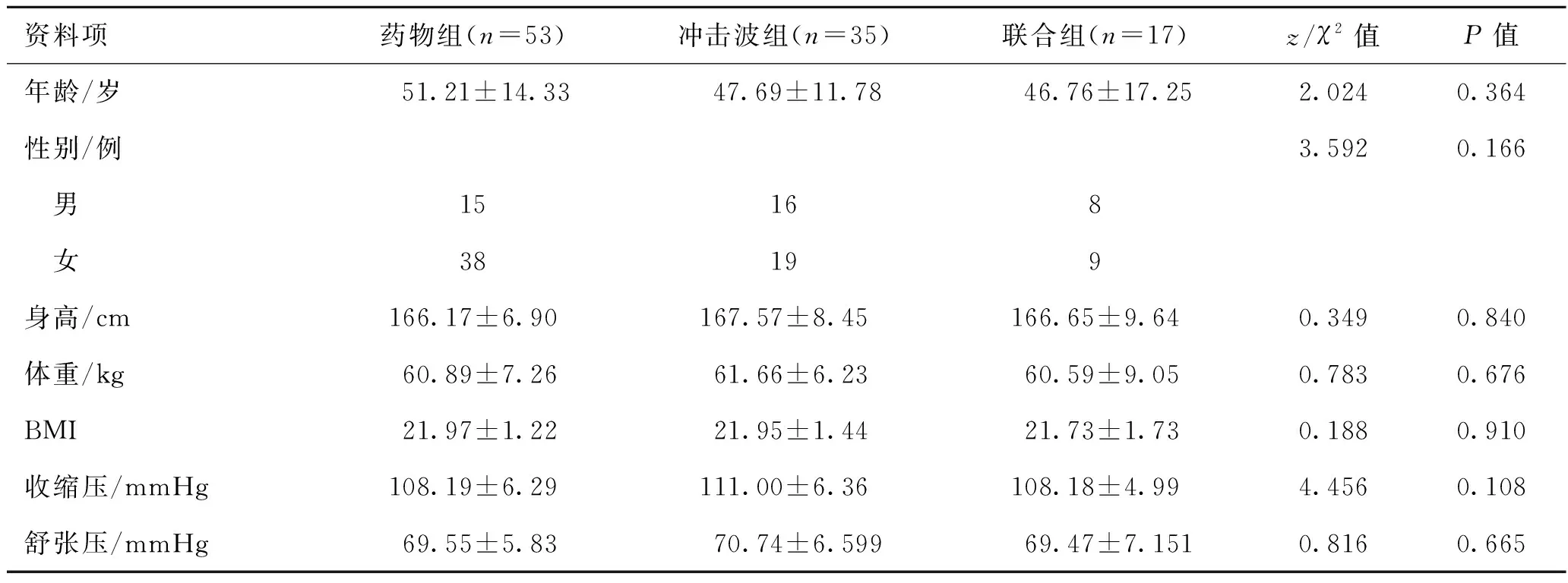
表1 接受药物、低强度体外冲击、药物及冲击波联合治疗的轻中型OAB患者的一般资料
2.2 3种治疗方式均可明显改善OAB症状采用重复测量方差分析对药物组、冲击波组及联合组组内患者在W0时点观察指标的数据与W4、W8、F1、F3、F6时点进行比较,可得P<0.05,说明各个时间点的数据差异有统计学意义,Bonferroni对各时间点内数据的两两比较表明W0与其他每个时点数据的差异均有统计学意义,说明3种治疗方式均可明显改善OAB症状(表2)。另外还分析发现,测量时间和分组之间具有交互作用,时间因素的作用随分组的不同而不同(表3)。
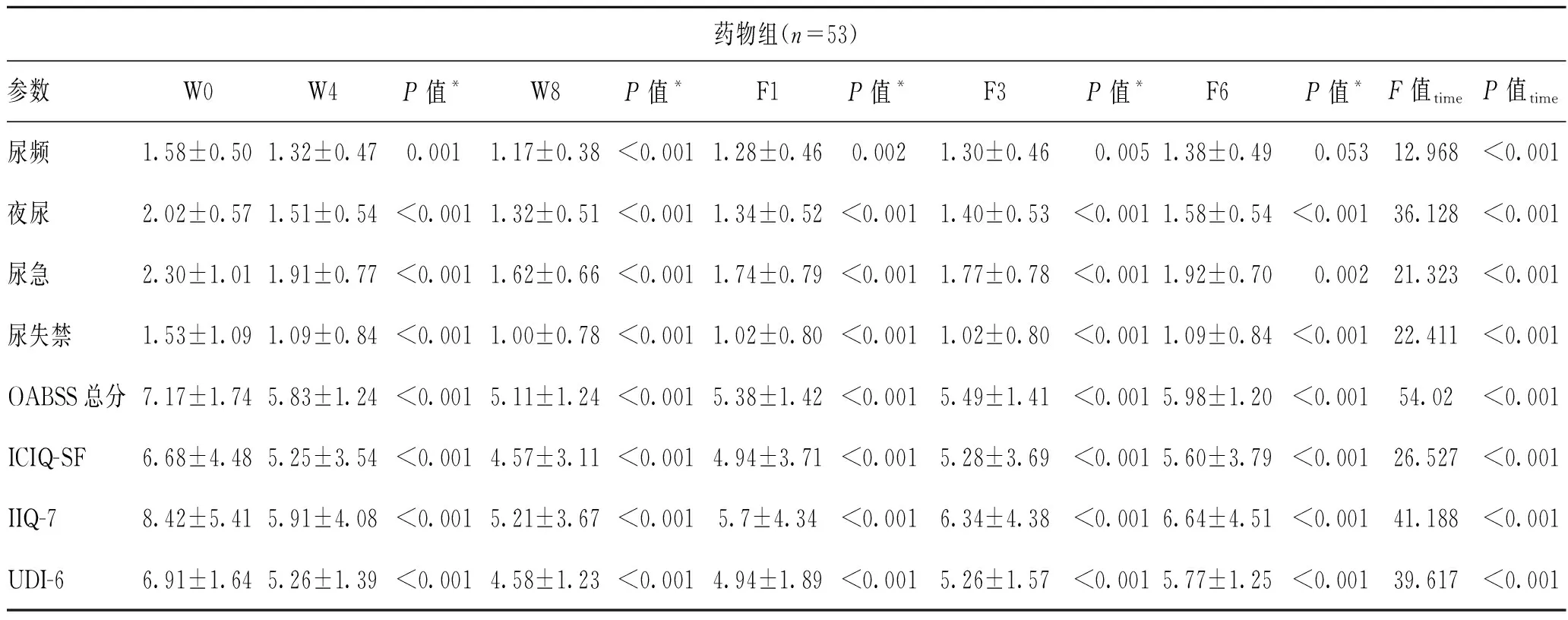
表2 接受药物、低强度体外冲击、药物及冲击波联合治疗的轻中型OAB患者在不同时点的各指标及问卷评分数据 (分)
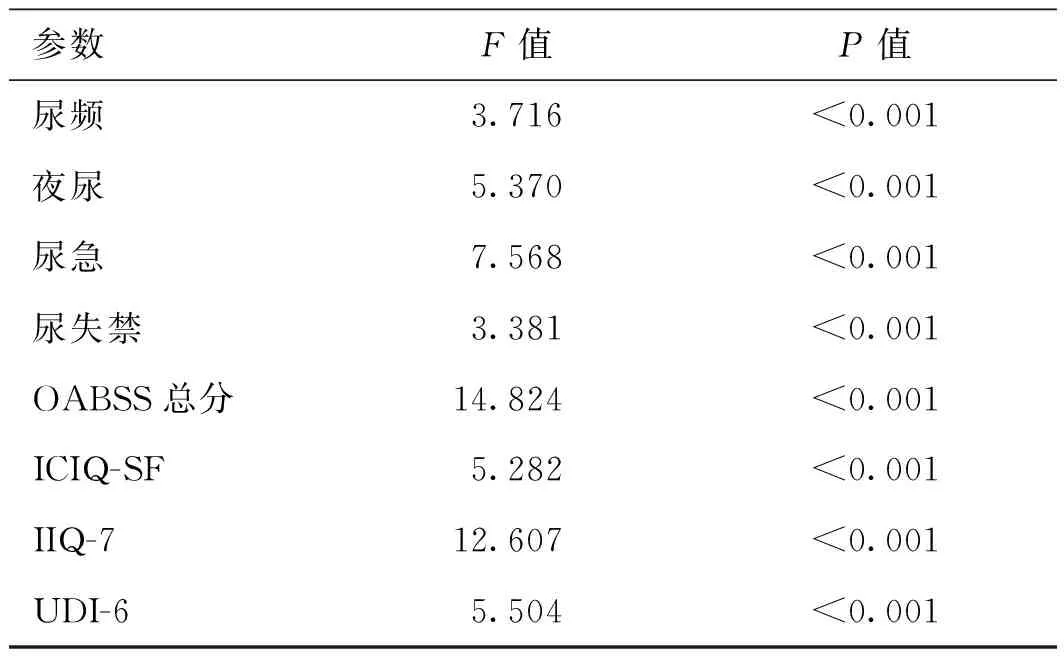
表3 105例轻中型OAB患者治疗后观察时点与不同治疗方式分组之间的交互作用分析
2.3 不同时点上的3组间数据比较对每个时间点的指标进行组间比较并采用Bonferroni校正进行组间两两比较,结果发现,初始3组患者病情基本一致;W4时点的尿急分数和IIQ-7分数在3组间差异有统计学意义,且均表现为药物组和冲击波组分组高于联合组;W8时点的尿急分数、IIQ-7分数、UDI-6分数在3组间差异有统计学意义,且尿急分数和IIQ-7分数表现为药物组和冲击波组分组高于联合组,UDI-6分数则仅冲击波组显著低于药物组,与联合组并无明显差异;F1时点的尿急分数、尿频分数、OABSS分数、ICIQ-SF分数、IIQ-7分数、UDI-6分数在3组间差异有统计学意义,且尿急分数、OABSS分数、ICIQ-SF分数均表现为冲击波组和联合组显著低于药物组,IIQ-7分数、UDI-6分数在联合组显著低于其他两组,而尿频分组则是冲击波组低于药物组,与联合组并无明显差异;F3时点的尿急分数、OABSS分数、ICIQ-SF分数、IIQ-7分数、UDI-6分数在3组间差异有统计学意义,且ICIQ-SF分数、IIQ-7分数、UDI-6分数在冲击波组和联合组显著低于药物组,尿急分数则表现为在冲击波组高于联合组;F6时点夜尿分数、尿急分数、OABSS分数、ICIQ-SF分数、UDI-6分数在3组间差异有统计学意义,进一步分析发现ICIQ-SF分数在冲击波组显著低于药物组,与联合组并无明显差异,而UDI-6分数在冲击波组低于联合组和药物组,具体见表4。各指标分数在所有组别中均随表现为随时间的增加而显著降低(图1)。
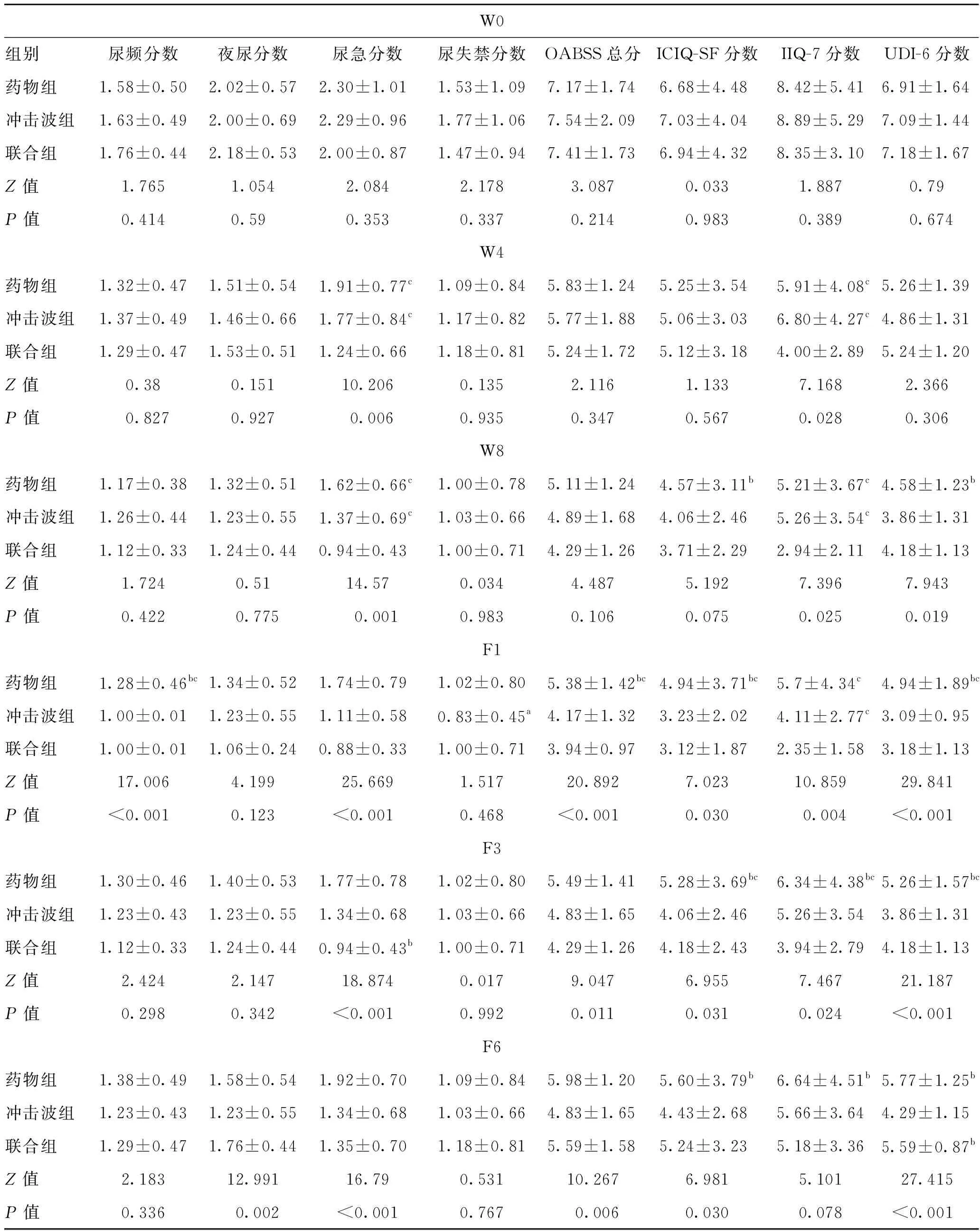
表4 不同时点上105例轻中型OAB患者观察指标的组间比较
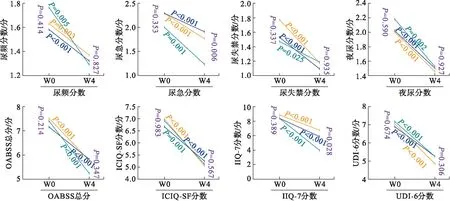
橙色线段:冲击波组(n=35);紫色线段:药物组(n=53);蓝色线段:联合组(n=17)。W0:初诊;W4治疗4 周。OABSS:膀胱过度活动症症状评分;ICIQ-SF:国际尿失禁问卷表-简表;UDI-6:泌尿功能障碍调查表-6;IIQ-7:尿失禁影响问卷-7。
3 讨 论
膀胱过度活动症是临床常见病、多发病,随着年龄增长发病率升高,OAB 不仅影响患者生活工作,长期疾病得不到有效治疗,对其心理健康也会产生巨大影响。本研究是对OABSS评分为轻中型的OAB患者给予LIEWST或M受体阻滞剂治疗,应用膀胱过度活动症评分表及生活困扰问卷评分进行疗效分析比较。结果显示单用LIEWST或LIEWST联合M受体阻滞剂治疗对于改善OAB要优于单用口服药物治疗。根据近几年针对膀胱过度活动症药物诊疗的研究中显示,M受体阻滞剂可能带来眼干、视力模糊、便秘、认知障碍等[19-20],β3受体激动剂则可能导致高血压危象相关脑血管和心脏事件[21]。考虑药物引起的副作用,权衡利弊,单用LIEWST可能是OAB更为合理有效的治疗方式。
LIEWST目前主要被应用于心肌梗死、心力衰竭[11]、骨折[22]及皮肤缺血[23]等的临床治疗,并具有良好的疗效。研究证实对于慢性疼痛冲击波也有其特有的效果,疼痛部位肌肉功能紊乱,冲击波可起到重构的效果;疼痛提示肌肉处于缺氧状态,冲击波可改善组织缺氧而达到治疗疼痛的目的[24]。LIESWT用于泌尿外科(0.10~0.25 mJ/mm2,3 000~6 000脉冲,每周1次,持续4~8周)可改善阴茎血流动力学状况、诱导阴茎组织再生,从而改善勃起功能[25]。采用冲击强度在0.10~0.25 mJ/mm2,3 000次脉冲,每周1次,持续4周的LIESWT治疗可改善CPPS患者的疼痛评分、排尿和生活质量,且无副作用[26]。
在膀胱过度活动症治疗中应用LIESWT也逐渐获得学者的探索与关注。有学者将冲击波探头下加用空气垫,以阻断冲击波的能量传递建立空白对照组,证实治疗8周后患者的OAB症状明显缓解,且随访6月后症状稳定,说明冲击波可有效改善OAB症状[27]。针对LIESWT治疗OAB的机制,CHEN等[28]考虑其可能通过诱导血管生成、抑制活性氧(reactive oxygen species,ROS)的产生和减少氧化应激来改善膀胱的过度活动。WANG等[29]认为LIESWT可增强膀胱和尿道括约肌收缩功能,增加膀胱神经支配,激活膀胱肌肉再生,改善尿失禁症状。
本研究较早对LIESWT在OAB的疗效进行临床分析,同时也存在一定局限性:第一,本研究样本量较少。虽然所有纳入患者都经过严格筛选,认真填写问卷进行评价,并且随访时间较长,但也正因为如此,最终纳入的样本量相对较少。以后应考虑增加更多样本人数。第二,对不同干预方式下的性别因素带来的差异未能进一步探讨。第三,LISWET治疗位置选取、频率以及脉冲次数等的探讨未纳入本研究,未来应设计进一步的研究去寻求达到最佳疗效的最佳参数,为该治疗项目的标准化操作流程提供依据。
总之,我们的研究结果显示M受体阻滞剂联合LIESWT和单用LIESWT治疗OAB症状的效果优于单用口服M受体阻滞剂。联合组和单用LIESWT对于改善OAB症状并无较大差异,那么至少对于无法耐受药物副作用的OAB患者而言LIESWT治疗无疑是一种新型且无创的替代方式。
