妊娠肝内胆汁淤积症患者自发性早产发生情况及其影响因素
2022-11-22熊文娟尹娜
熊文娟,尹娜
(信阳市妇幼保健院 妇产科,河南 信阳 464000)
妊娠肝内胆汁淤积症作为妊娠期常见并发症,可增加妊娠肝内胆汁淤积症患者发生妊娠不良结局的风险,危害母婴生命安全[1]。目前尚无治疗妊娠肝内胆汁淤积症的特效方案,仅通过服用降胆酸药物以控制疾病进展,改善母婴结局,但仍有部分患者病情控制不佳,出现自发性早产[2-3]。一旦发生自发性早产,新生儿在发育不成熟的状态下生产,不利于新生儿生存,可增加新生儿病死风险[4]。但有关妊娠肝内胆汁淤积症围生儿自发性早产的发生机制尚未完全明确,临床认为可能与母体的胆汁酸水平升高导致妊娠肝内胆汁淤积症患者胎盘功能受阻有关[5]。因此,为进一步明确妊娠肝内胆汁淤积症患者自发性早产发生的相关因素,降低妊娠肝内胆汁淤积症患者自发性早产的风险,本研究进一步探析妊娠肝内胆汁淤积症患者自发性早产发生状况及其影响因素。
1 资料与方法
1.1 研究对象本研究经医院医学伦理委员会批准,选取2020年1月至2021年1月信阳市妇幼保健院接诊的180例妊娠肝内胆汁淤积症患者,患者及家属均签署知情同意书。180例患者中初产妇106例,经产妇74例;年龄26~33(29.47±2.59)岁;分娩方式为自然分娩64例,剖宫产116例。
1.2 入选标准(1)纳入标准:①符合妊娠肝内胆汁淤积症诊疗指南[6]中相关规定;②单胎妊娠;③自然受孕;④认知功能良好,具备基本沟通与交流能力。(2)排除标准:①合并精神疾病;②合并其他引起皮肤瘙痒的疾病;③合并感染性疾病;④存在死胎史;⑤既往宫腔手术史;⑥既往早产史;⑦合并妇科炎症;⑧产前或产时发现胎儿畸形。
1.3 研究方法
1.3.1自发性早产判定 将妊娠达到28周但不满足37周,出现阴道流血、宫缩等症状后发生早产的患者判定为发生自发性早产,将发生自发性早产的患者,纳入发生组;未发生自发性早产的患者纳入未发生组。
1.3.2基线资料 设计医院基线资料调查表,主要包括以下。(1)一般资料:年龄、孕次、发病孕周、产妇类型(初产妇、经产妇)、分娩方式(自然分娩、剖宫产)、有无糖尿病(符合妊娠合并糖尿病诊断标准[7])、有无慢性乙肝(符合慢性乙肝诊断标准[8])、有无高血压(符合妊娠期高血压疾病诊断标准[9])、有无肝内胆汁淤积症家族、有无月经周期紊乱史、是否瘢痕子宫(指剖宫产手术、子宫成形术、子宫肌瘤挖除术等有创手术后的子宫)。(2)实验室指标:入院后采集患者清晨空腹静脉血3 mL,以3 000 r·min-1离心15 min,分离血清,应用全自动生化分析仪(四川新健康成生物股份有限公司,型号XC2000),采用酶联免疫吸附法检测患者谷丙转氨酶(alanine aminotransferase,ALT)、总胆汁酸(total bile acid,TBA)、总胆红素(total bilirubin,T-Bil)、直接胆红素(direct bilirubin,D-Bil)水平。
2 结果
2.1 自发性早产发生情况随访180例妊娠肝内胆汁淤积症患者,其中有40例发生自发性早产,发生率为22.22%。
2.2 基线资料发生组发病孕周、糖尿病、高血压、TBA与未发生组比较,差异有统计学意义(P<0.05);两组年龄、孕次、分娩方式、慢性乙肝、肝内胆汁淤积症家族史、月经周期紊乱史、瘢痕子宫、ALT、T-Bil、D-Bil比较,差异无统计学意义(P>0.05)。见表1。
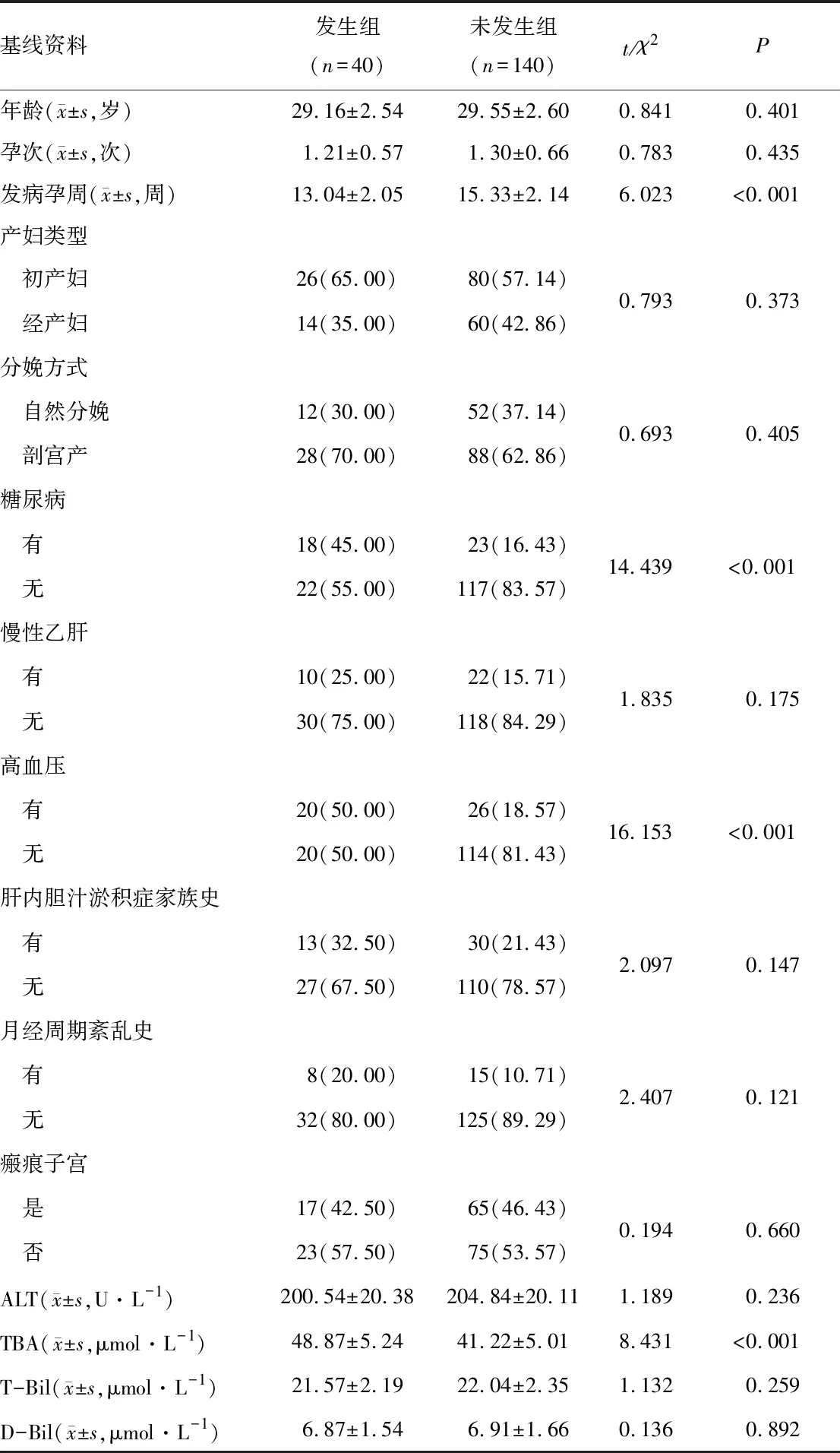
表1 两组患者基线资料比较
2.3 妊娠肝内胆汁淤积症患者自发性早产发生的影响因素将妊娠肝内胆汁淤积症患者自发性早产发生情况作为因变量,发生赋值为1,未发生赋值为0,将基线资料中差异有统计学意义的变量(发病孕周、糖尿病、高血压、TBA)作为自变量(变量赋值说明见表2),建立logistic多元回归模型,结果显示,发病孕周小、糖尿病、高血压、TBA高可能是妊娠肝内胆汁淤积症患者自发性早产发生的影响因素(OR>1,P<0.05)。见表3。

表2 自变量赋值情况
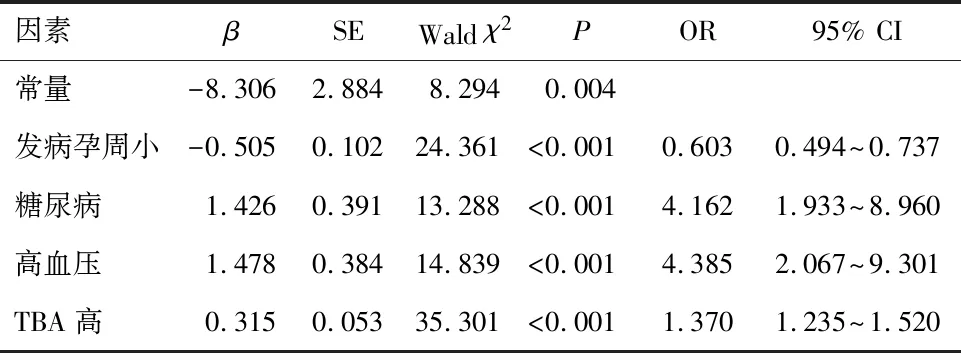
表3 妊娠肝内胆汁淤积症患者自发性早产发生的影响因素
3 讨论
目前,临床多采用熊脱氧胆酸、S腺苷蛋氨酸等药物治疗妊娠肝内胆汁淤积症,虽可有效改善患者皮肤瘙痒、黄疸等症状,延长患者妊娠时间,但仍有较多患者接受治疗后出现自发性早产,不利于母婴健康[10]。既往研究指出,妊娠肝内胆汁淤积症患者发生自发性早产风险为20%~25%[11],而本研究结果显示,随访180例妊娠肝内胆汁淤积症患者,其中有40例发生自发性早产,发生率为22.22%,与上述研究结果相一致,均提示妊娠肝内胆汁淤积症患者自发性早产发生率较高,因此,分析妊娠肝内胆汁淤积症患者自发性早产发生的相关因素,对保证母婴生命安全有着积极作用。
本研究后进一步经logistic多元回归模型分析,结果显示发病孕周早、糖尿病、高血压、TBA高可能是妊娠肝内胆汁淤积症患者自发性早产发生的影响因素。发病孕周较早的患者,机体内高胆汁酸的持续时间更为长久,保守疾病损伤加重,使患者机体血管内皮生长因子分泌功能下降,血管内皮生长因子水平降低,血管增生速度减慢,导致患者胎盘内血液流通减少,对胎儿营养供给速率降低,因此诱发自发性早产[12-13]。对此,建议临床应加强对产妇的产前相关检查,根据检查结果调整治疗方案,降低患者自发性早产发生风险。糖尿病患者机体内血糖水平较高,子宫内羊水含糖量也对应升高,促进羊水过多分泌,导致患者羊水量不断增加,增加胎膜早破风险,进而增加自发性早产发生风险[14]。同时,糖尿病介导的氧化应激反应还会损伤胎盘血管内皮细胞,引起血管内皮功能障碍,破坏患者胎盘血管结构,导致胎盘血管痉挛、胎盘血流减少,从而影响胎儿营养物质、氧气供应,引发患者自发性早产[15-16]。对此,建议临床需密切监测患者血糖水平,积极做好控糖措施,以降低自发性早产发生风险。妊娠高血压患者其动脉痉挛的发生风险较高,易引发患者血管内皮细胞坏死,导致血液流通不畅,胎盘功能下降,易增加胎盘早剥,诱发自发性早产发生[17]。对此,应嘱咐患者需注意休息,调整营养素摄取,保证患者营养均衡,保持充足的睡眠,做好控压措施,降低自发性早产风险。当TBA水平较高时,可促进机体不断释放缩宫素以及前列腺素,促进患者宫缩,增加自发性早产风险;同时,TBA水平升高还可影响类固醇物质代谢,诱发脱氢表雄酮过度堆积,并形成大量雌二醇,导致子宫平滑肌兴奋性增加,加剧患者宫缩,增加患者自发性早产发生风险。郭倩云[18]研究结果表明,血清TBA与妊娠肝内胆汁淤积症患者早产有一定关系,且血清TBP水平升高可增加患者自发性早产发生风险。本研究结果与上述结果相一致,证实TBA水平高是导致妊娠肝内胆汁淤积症患者自发性早产发生的独立危险因素。对此,建议临床密切监测患者TBA水平,并合理控制饮食,必要可服用复方益肝灵片降胆酸类药物治疗,以降低自发性早产风险。
综上所述,发病孕周早、合并糖尿病及高血压、TBA水平高是诱发妊娠肝内胆汁淤积症患者自发性早产的影响因素,临床可针对上述因素制定个性化治疗方案,以降低自发性早产发生率,改善母婴结局。
