基于AI定量检测新型冠状病毒肺炎胸部CT演变特征分析*
2022-11-21黄晓旗梁玉栋刘亚良张静平金晨望郭佑民
黄晓旗 王 莉 史 柯 梁玉栋 刘亚良 张静平 金晨望 郭佑民,,*
1.延安大学附属医院影像科(陕西 延安 716000)
2.西安交通大学第一附属医院放射科(陕西 西安 710061)
3.安康市人民医院放射科(陕西 安康 725000)
4.渭南市中心医院CT/MR影像诊断科(陕西 渭南 714000)
5.汉中市中心医院放射科(陕西 汉中 723000)
COVID-19早期影像学表现不典型,多为单侧或双侧肺外带或胸膜下的磨玻璃影或单纯的磨玻璃结节,随着病变严重程度增加,表现为体积增大的双肺多发实变影、铺路石征,严重者表现为双肺广泛肺实变影,甚至白肺形成。因此病变体积及密度的变化是判断与评估疾病进展的重要依据。胸部CT作为新型冠状病毒肺炎(COVID-19)的重要评估工具,在疾病诊断、严重程度及预后评估具有重要意义[1-3]。既往关于肺内病变动态变化主要依靠肉眼主观视觉评估[4-6],缺乏客观依据。人工智能肺炎定量工具能够多参数、客观地对肺内病变进行定量分析,通过对出现症状后不同CT扫描时间的肺部病变的CT数据进行分析,探讨病变演变规律,为临床预防、诊断及治疗提供客观依据。
1 资料与方法
1.1 临床资料回顾性收集2020年1月至2020年5月期间多家医疗中心确诊的117例COVID-19患者临床与多次胸部CT资料,包括95例非重症患者的369次CT扫描和22例重症患者的62次CT扫描。
纳入标准:符合WHO及国家卫生健康委员会诊断标准[5]。将入选的患者分为非重症和重症两组。符合下列任何一条即纳入重症组:出现气促,呼吸频率≥30次/分;静息状态下,指氧饱和度≤93%;动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300mmHg(1mmHg=0.133kPa);肺部影像学显示24~48小时病灶明显进展>50%;出现呼吸衰竭,且需要机械通气;出现休克;合并其他器官功能衰竭需ICU监护治疗。其余患者纳入非重症组。排除标准:既往胸部手术史、胸廓畸形;患者配合差,图像伪影大;图像层厚大于5mm,不能进行数据处理。本研究获得伦理委员会批准,编号(KYLLSL-2020-032),免除了患者知情同意书。
1.2 CT检查方法扫描设备16排-128排螺旋CT (Optima CT680 Series,GE Medical Systems,USA;MX 16,Phillips,Cleveland,Netherlands;SOMATOM Perspective,Siemens,Erlangen,Germany;uCT 760,United Imaging,Shanghai,China)。扫描前对患者进行深呼气末屏气训练,扫描时患者呈仰卧位,双手上举进行全肺扫描。CT参数:管电压120KV,自动管电流,均采用标准算法重建,重建层厚1~5毫米。
1.3 CT图像分析将CT扫描原始数据以“Dicom”格式导入人工智能计算机肺部感染辅助诊断分析软件进行分割处理(见图1)。该软件自动将全肺划分肺叶,识别出病变区域。记录病变区域容积(lesion volume,LeV)、占全肺体积的百分比(percentage of lesion,LeV%),平均密度(mean lesion density,MLeD),非实性比例(ground-glass opacity,GGO%)、异质性及病变质量(Lesion mass,LM)(g)。非实性比例为-700HU~-400HU的密度百分比。因为肺部大部分区域密度为负值,密度与体积的乘积即一定体积内人体组织的重量。为了便于理解,将空气的密度全部加1000后转为正值,得到LM,计算公式为:病变质量=病灶体积×(病变平均密度+1000)/1000。

图1 “数字肺”数据分割步骤。图1A:CT冠状位图;图1B:肺区三维分割图;图1C:肺支气管与肺血管分割图;图1D:病变分割图(肺区三维分割图减去肺血管分割图)。图2 非重症患者组与重症患者组首次检查定量CT参数随时间变化趋势。图2A:非重症患者组与重症患者组LeV/LV随时间变化趋势;图2B:非重症患者组与重症患者组MLeD随时间变化趋势;图2C:非重症患者组与重症患者组LeV随时间变化趋势;图2D:非重症患者组与重症患者组病变质量随时间变化趋势;图2E:非重症患者组与重症患者组GGO%随时间变化趋势;图2F:非重症患者组与重症患者组异质性随时间变化趋势。
1.4 统计学分析采用SPSS 20.0进行统计学分析。非重症与重症患者年龄的比较采用独立样本t检验;男女比例、发热、乏力、咳嗽、咳痰阳性率的比较采用χ2卡方检验。非重症与重症患者LeV、LeV%、MLeD、GGO%、异质性、病变质量进行独立样本t检验或非参数检验。对发病天数与CT定量数据进行三次多项式曲线回归函数拟合。
2 结 果
2.1 临床资料重症组年龄高于非重症组(P=0.001),且更容易乏力、咳痰(P<0.05),但发热与咳嗽差异无统计学意义(P>0.05)(表1)。首次实验室检查结果除白细胞计数(WBC)差异无统计学意义(P=0.059)外,淋巴细胞计数绝对值(LYM)、淋巴细胞计数百分比(LYM%)、中性粒细胞计数绝对值(N)、中性粒细胞计数百分比(N%)、淋巴细胞计数绝对值/白细胞计数绝对值(LYM/WBC)、淋巴细胞计数绝对值/中性粒细胞计数绝对值(LYM/N)差异均具有统计学意义(P<0.001)(见表2)。
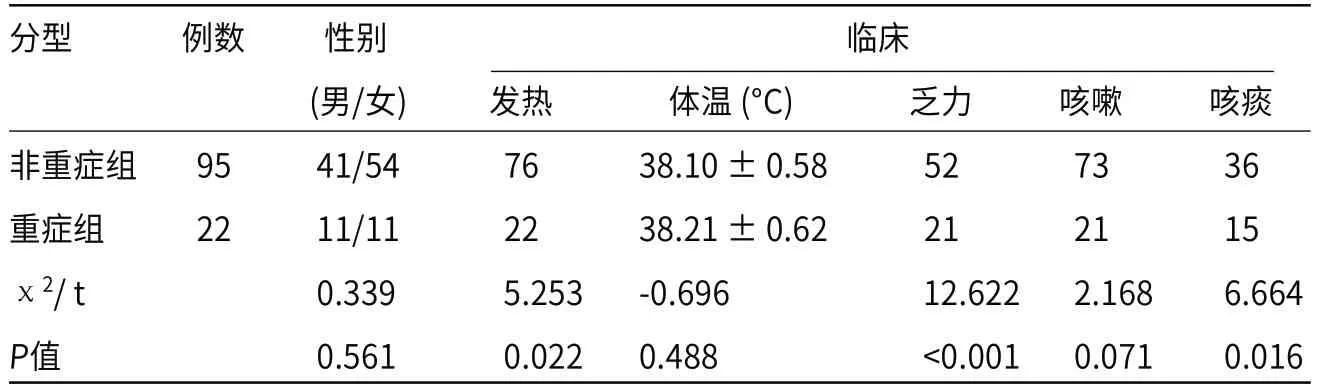
表1 非重症组与重症组患者临床一般资料
2.2 定量CT参数首次CT检查的非重症与重症患者LeV、LeV%、MLeD、GGO%、异质性、LM参数差异均具有统计学意义,重症组患者除GGO%小于非重症组外,余CT定量指标均大于非重症组(P<0.05)(见表2)。
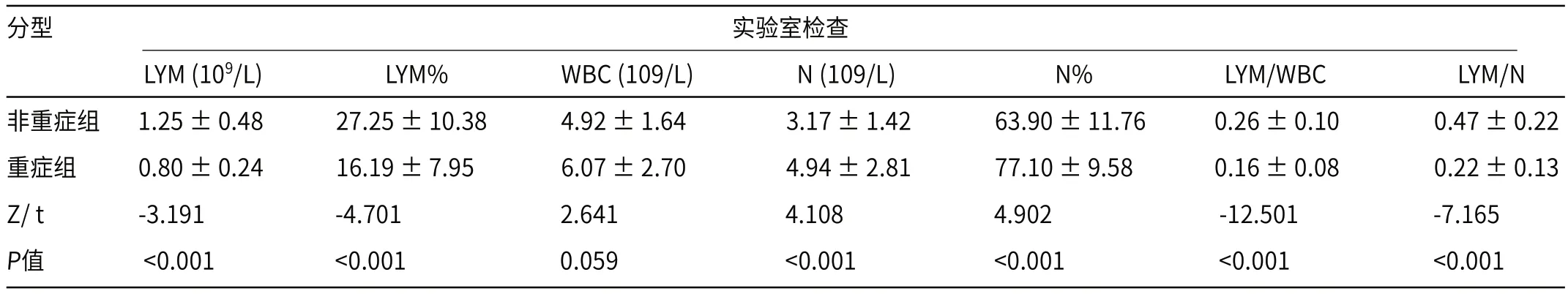
表2 非重症组与重症组患者外周血细胞计数
通过对95名非重症患者369次与22名重症患者62次CT检查结果与发病时间进行动态分析显示:非重症组LeV、LeV%及LM约发病第10~11天达到高峰,10~30天迅速下降,30~40天基本消失;重症组发病高峰迟于非重症组1~2天,并且消失时间延长,本组患者最迟约65天消退(见图2A、图2C、图2D)。非重症组MLeD约第10天达到高峰,10~30天内迅速下降,30~40天基本消散;重症组发病初期密度达顶峰,病变吸收速度远低于非重症组(见图2B)。非重症组发病到第10天病变GGO%迅速下降,10~35天GGO%迅速上升,提示病变密度快速演变,35天后变化趋于稳定;重症组发病初期到第55天内 GGO%缓慢上升,提示病变吸收缓慢,约55天后变化趋于稳定(见图2E)。重症组患者异质性稍高于非重症组,非重症异质性在15天后迅速下降,并且下降幅度高于重症组(见图2F)。
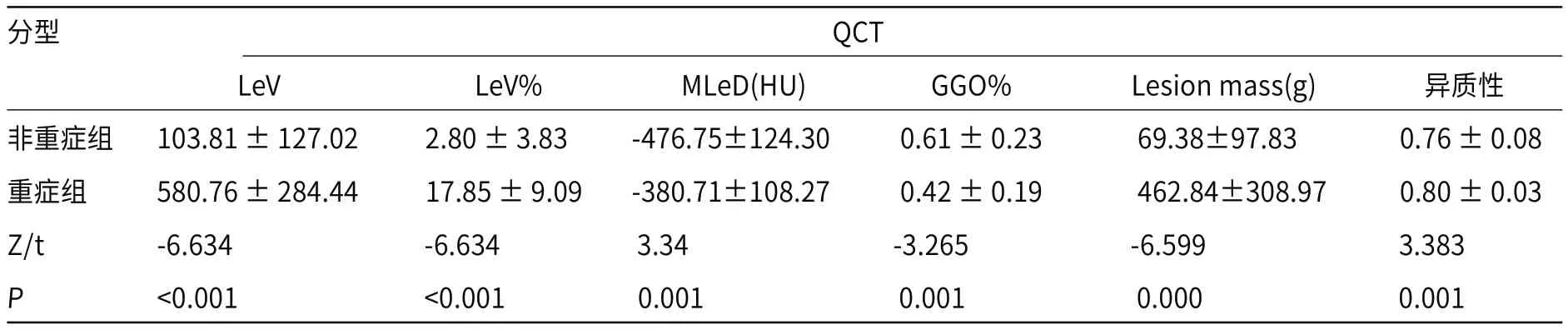
表3 非重症组与重症组患者首次检查定量CT指标
3 讨 论
COVID-19主要传播途径为呼吸道传播,大部分患者临床症状轻微,而部分患者短期内病情迅速恶化,进展为急性呼吸窘迫综合征,甚至多器官功能衰竭[6-8]。目前临床分为轻型、普通型、重型与危重型,不同临床分型对治疗及预后至关重要。CT能够对COVID-19进行快速诊断,并为临床分型提供依据[9]。影像学上病灶不同临床分型变化存在一定的规律[10-11],但目前报道肺炎测量软件评估指标项单一,主要在病灶体积与密度定量分析方面。随着人工智能定量分析软件不断优化,“数字肺”肺炎定量工具能够准确分割病灶,并且能够计算出病灶体积、密度以及病灶非实性占比、异质性及病灶质量等多种参数,为客观评估病灶性质提供了一种可能的方法。
本研究将轻型与普通型定义为非重症组,重型与危重型定义为重症组,进一步判断从出现症状到发病天数的CT演变规律。COVID-19重症者一般年龄高于非重症组,并且更容易出现乏力、咳痰。外周血白细胞计数不能有效区分是否为重症组,但淋巴细胞、中性粒细胞计数不仅能够有效区分疾病严重程度,还是COVID-19患者死亡的危险因素之一[12]。
到目前为止胸部CT是动态检测肺炎严重程度的重要组成,通过肺炎定量分析可以对COVID-19肺部范围及严重程度进行可视化和量化。大多数动态分析是根据CT视觉评分判断疾病严重程度,这种影像学特征尚未与临床分型进行对照,影像诊断医师对病变程度的描述尚无统一标准,多依赖于主观经验,不能真实地反映患者的病情,同时结果可能存在偏倚。客观准确的了解疾病的发展趋势变化,对疾病的发生发展至关重要[13]。重症组肺炎体积、体积百分比均显著高于非重症组,与杜丹等[11]研究结果一致。表明CT定量指标可以用于判断COVID-19的严重程度,提示在重症患者中,强烈的炎症反应导致肺内损伤严重程度增加。
重症组发病高峰迟于非重症组1-2天,并且消散时间延迟。重症组发病初期病变密度迅速达到顶峰,影像表现为“白肺”,病变以实变为主,并且病变吸收速度远低于非重症组。以上结果表明病灶体积越大、病变密度越密实,临床分型就越重。根据CT阈值-700HU~-400HU的磨玻璃影为GGO病灶,发现非重症组发病到第10天病变GGO%迅速下降,10~35天GGO%迅速上升,提示早期病变主要为非常淡薄磨玻璃影,但短期内病灶会出现大小、程度不等的实变,随后会迅速吸收、消散。重症组发病初期到55天内 GGO%缓慢上升,约55天后变化稳定,说明病变以弥漫性实变为主,病变密度演变缓慢。病变异质性也进一步提示重症组患者肺内病变演变缓慢。
本研究局限性:(1)本研究未按照临床分型分为4组;(2)本研究未对病变肺叶损伤分布进行研究;(3)样本来源多家收治单位,重症组样本量小、检查时间变异较大,可能导致消散期小幅度上升趋势的结果偏倚;(4)肺炎定量工具测量准确性仍需进一步验证。
综上所述,COVID-19肺炎肺部影像学演变具有规律,非重症组与重症组动态变化存在差异。采用肺炎定量工具能够客观、精确地评估病变的严重程度。多种指标项在疾病发生、发展过程中的细微变化能够揭示不同分型在疾病演变过程中病理生理学变化机制,为患者病情判断及指导临床制定合理的诊疗方案提供有力证据。
