改良耳内镜下鼓膜穿刺并鼓室注射地塞米松治疗分泌性中耳炎的临床价值分析
2022-11-18李亚薇杨洁戴宇韩雨李小波
李亚薇,杨洁,戴宇,韩雨,李小波
昆山市第一人民医院,江苏 昆山 215300
0 引言
分泌性中耳炎是耳鼻喉常见的一种疾病,在冬春季多发,临床根据病程长短将其分为急性分泌性中耳炎、亚急性分泌性中耳炎及慢性分泌性中耳炎三种,其中急性分泌性中耳炎病程不超过3周,亚急性分泌性中耳炎病程在3~12周,慢性分泌性中耳炎病程超过12周[1-2]。该病主要是由咽鼓管出现通气功能障碍,中耳负压,血管内液体渗漏而造成,免疫、感染等因素也可引发疾病的发生。患者首次发病或复发前常有上呼吸道感染表现,发病时有耳痛、耳鸣、耳内闭塞感的症状,若不及时治疗会对患者生活及工作造成严重影响,甚至还会并发鼓室硬化、粘连性中耳炎、胆固醇肉芽肿的发生,病情加重将显著影响听力,所以临床应加强重视及时予以有效治疗[3-4]。分泌性中耳炎治疗方法较多,临床可通过药物及手术治疗,常用的鼓膜穿刺在患者中有一定效果,可改善其临床症状,但结合临床患者来看单纯应用鼓膜穿刺效果有限,因此联合用药是必要的。本文主要对100例分泌性中耳炎患者展开研究,观察常规治疗、改良耳内镜下鼓膜穿刺并鼓室注射地塞米松在患者治疗中的效果。
1 资料与方法
1.1 一般资料
选取昆山市第一人民医院收治的100例分泌性中耳炎患者为此次研究对象,收治时间为2019年6月-2021年8月,随机分为对照组和观察组。对照组50例,男女各28例、22例,年龄32~64岁,平均(46.52±2.35)岁,病程2~6个月,平均(3.90±1.29)个月,气导听阈值24~43dB,平均(33.25±5.61)dB。观察组50例,男女各27例、23例,年龄33~64岁,平均(46.49±2.32)岁,病程2~6个月,平均(3.94±1.35)个月,气导听阈值25~43dB,平均(33.15±5.58)dB,经过对比两组一般资料显示无差异(P>0.05),具有可比性。
纳入标准:①经检查患者均符合分泌性中耳炎的诊断标准且出现耳鸣、听力下降等症状;②无沟通障碍或认知障碍的患者;③临床资料较为完整的患者。排除标准:①对此研究中应用的药物有过敏反应的患者;②妊娠期或哺乳期女性;③合并血液、肝肾、精神等系统严重病变的患者。所有患者均已知晓研究内容,自愿参与并签署《知情同意书》,经过医学医院伦理委员会审核批准。
1.2 方法
(1)对照组常规治疗:应用常规鼓膜穿刺。操作方法:以1%丁卡因溶液滴耳行鼓膜表面麻醉后吸干;额镜或耳内镜下,以0.7mm针尖于鼓膜前下方作鼓膜穿刺,抽吸鼓室积液;术后嘱患者捏鼻鼓气,排除鼓室内残留积液。
(2)观察组改良耳内镜下鼓膜穿刺并鼓室注射地塞米松。操作方法:以1%丁卡因溶液滴耳行鼓膜表面麻醉后吸干;于耳内镜下在鼓膜前下方及其上2mm处分别以0.5mm针尖作两个穿刺口,抽吸鼓室内积液后向其中注射地塞米松磷酸钠注射液(批准文号:H44022091020055,广州白云山天心制药股份有限公司,5mg*1mL*10支/盒),隔天1次,一次3mg,5次为一疗程。
1.3 观察指标及疗效评定标准[3]
观察指标:①治疗前后对两组患者的鼓室压、语频气导听阈进行检测并对比;②对比两组复发率;③对比两组不良反应发生率主要有鼓膜穿孔不愈合、继发化脓性中耳炎。疗效评定标准:显效:经治疗患者自觉症状基本消失,鼓膜正常且听力明显提高;有效:经治疗患者症状改善,鼓室无积液,鼓膜紧张度有异常,听力较之前有提高;无效:经治疗患者自觉症状、鼓膜形态及听力均无明显变化,鼓室积液有复发。总有效率=(显效+有效)/总例数×100%。
1.4 统计学分析
应用统计学软件SPSS 23.0处理本文相关数据,计量资料(鼓室压、语频气导听阈)以()表示,采用t检验;计数资料(治疗有效性、复发率、不良反应发生率)以(n,%)表示,采用卡方检验。P<0.05差异有统计学意义。
2 结果
2.1 两组治疗有效性、复发率对比
观察组治疗有效性高于对照组,且复发率低于对照组,差异有统计学意义(P<0.05),见表1。

表1 对比两组治疗有效性、复发率[n(%)]
2.2 两组治疗前后鼓室压、语频气导听阈对比
治疗后观察组鼓室压高于对照组,且语频气导听阈低于对照组,差异显著(P<0.05),见表2。
表2 对比两组治疗前后鼓室压、语频气导听阈()

表2 对比两组治疗前后鼓室压、语频气导听阈()
2.3 两组不良反应发生率对比
观察组不良反应发生率低于对照组,差异有统计学意义(P<0.05),见表3。
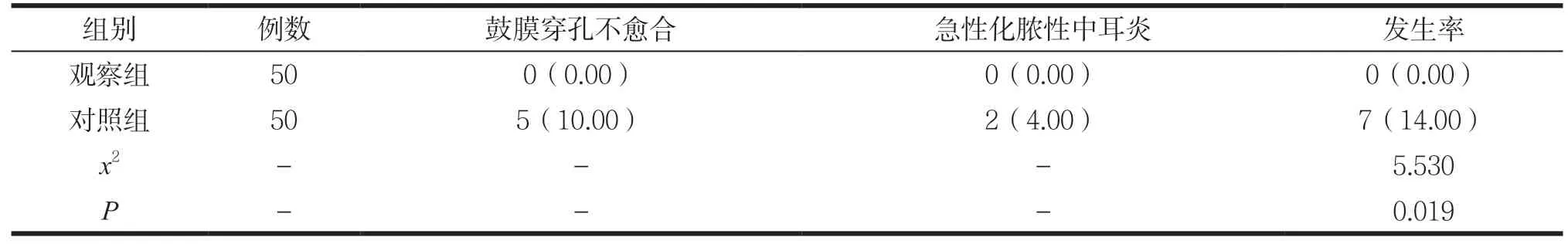
表3 对比两组不良反应发生率[n(%)]
3 讨论
分泌性中耳炎作为临床常见病,有较高的发病率,患者会出现耳闷、耳痛、中耳积液、听力下降的情况,所以临床也会将其称为非化脓性中耳炎,该病会使患者听力下降甚至导致耳聋[5-6],严重影响工作及学习,降低其生活质量,针对此种情况临床应及时予以相应治疗,避免患者听力受到不可逆的影响。在传导性、混合性耳聋的患者治疗中,要重点排查其耳内积液的可能。此类患者可能通过治疗改善咽鼓管黏膜功能,缓解中耳通气及引流功能以提高其听力水平[7-8]。临床对分泌性中耳炎患者的治疗方法较多,除药物治疗外,常行鼓膜穿刺抽液,其对患者进行单次鼓膜穿刺并抽吸部分将鼓室内的积液,以此来改善其临床症状,缓解病情,具有一定的治疗效果[9-10]。但通过对临床患者的观察发现,单纯予以鼓膜穿刺抽液治疗者,对改善咽鼓管功能效果欠佳,致使分泌性中耳炎易复发,故应在此基础上联合用药以有效提高治疗效果。
地塞米松是一种人工合成的长效皮质类固醇激素,价格低廉,具有抗炎、抗内毒素、抑制免疫的作用,从而毛细血管的扩张产生抑制作用,能缓解耳室内积液渗出并减轻水肿,且对巨噬细胞分裂增生产生抑制,控制炎症介质的形成进而较好地发挥其抗炎的效果。地塞米松在抑制鼓室内积液再生的同时,能将患者鼓室内的积液消除,减少黏膜表面张力,促使咽鼓管的开放以改善其咽鼓管功能[11-12],从而进一步缓解中耳负压的情况。该药物在临床中应用较广,不仅有明显的效果,还有较高的安全性,可有效消除患者自觉症状的同时,一定程度上提高其听力水平。此研究结果显示观察组治疗有效率高于对照组,且不良反应发生率低于对照组。鼓膜穿刺在实际应用中需要在鼓膜上做一穿刺口,常需多次操作,这会对患者造成一定程度的创伤,此期间如患者不注意耳卫生,可能导致感染的发生,改变炎症性质进而影响治疗效果[13]。而改良耳内镜下以0.5mm细针进行鼓膜穿刺,在极大程度上减轻了局部创伤,使创口更易愈合,减少感染风险。另又加作一穿刺口,保证了空气可以顺利进入鼓室,改善中耳负压,提高治疗效果。现代医疗内镜应用广泛,该操作在门诊就可完成,方便多次进行,价格低廉,有较好的患者依从性,也是提高疗效的因素之一。本次研究结果显示观察组治疗有效率高于对照组,治疗后观察组鼓室压高于对照组,且语频气导听阈低于对照组,观察组复发率、不良反应发生率均低于对照组。
综上所述,分泌性中耳炎患者应用改良耳内镜下鼓膜穿刺并鼓室注射地塞米松治疗效果明显,不仅能降低其炎症因子水平及复发率,还能改善患者的听力水平,且具有一定的安全性,值得临床推广。
