血清降钙素原与C反应蛋白在新生儿早发败血症中的诊断价值
2022-11-11孙婷婷李宇丹王莉
孙婷婷,李宇丹,王莉
(辽宁省大连市妇女儿童医疗中心集团(体育新城院区)NICU,辽宁 大连 116037)
新生儿败血症是新生儿期常见的感染性疾病,是指由多种原因(如母体感染、新生儿皮肤受损、脐带污染等)导致病毒、细菌等病原体侵入血液循环,从而出现全身性炎症反应的一种疾病,目前仍是新生儿期常见危重症及导致新生儿死亡的主要原因之一。新生儿早发败血症(early-onset sepsis,EOS)通常是指出生3 d内的感染,因其临床症状和体征不典型,早期诊断和治疗尤为重要。本研究旨在通过检测早发败血症新生儿的血清降钙素原(procalcitonin,PCT)与C反应蛋白(C-reactiveprotein,CRP),探讨其在新生儿早发败血症中的诊断价值,现报道如下。
1 资料与方法
1.1 临床资料 选取 2018 年 7 月至 2020 年 6 月于本院NICU收治的54例新生儿早发败血症患儿作为观察组。纳入标准:出生日龄≤3 d,①存在异常临床表现,如发热、呼吸急促或呻吟、病理性黄疸、哺乳差、肤色青紫或苍白等,②脑脊液检查为化脓性脑膜炎改变,③血培养或脑脊液(或其他无菌腔液)培养阳性,满足3 条中任意一条;非先天性畸形新生儿。另选取本院同期NICU收治的61例非败血症患儿为对照组,其中早产儿16例,新生儿呼吸窘迫综合征14例,卵圆孔未闭8例,新生儿贫血4例,动脉导管未闭3例,颅内出血3例,新生儿湿肺2例,低钙血症2例,低血糖1例,脑梗塞1例,新生儿窒息1例,新生儿ABO溶血1例,小于胎龄儿1例,头皮血肿1例,脊柱侧弯1例,消化不良1例,血小板减少症1例。本研究经本院医学伦理委员会审核批准。患儿家属对本研究知情并签署知情同意书。
纳入标准:患儿均满足中华医学会儿科学分会新生儿学组制定的《新生儿败血症诊断及治疗专家共识(2019 年版)》[1]的相关诊断标准。排除标准:新生儿母亲妊娠期间患有免疫系统疾病;合并血液系统疾病。
1.2 方法 两组分别于生后24 h、应用抗生素前、治疗72 h 后检测PCT 及CRP 水平。采用免疫色谱检测PCT,判定标准出生后24 h PCT≥10 μg/L 为阳性[2];CRP 采用免疫荧光法检测,CRP≥10 mg/L为阳性,<10 mg/L为阴性[1]。对于早发型败血症患儿均经验性使用抗生素。灵敏度=真阳性例数/(真阳性+假阴性)例数×100%;特异度=真阴性例数/(真阴性+假阳性)例数×100%;阳性预测值=真阳性例数/(真阳性+假阳性)例数×100%;阴性预测值=真阴性例数/(假阴性+真阴性)例数×100%。
1.3 统计学方法 采用SPSS 19.0 统计学软件进行数据分析,正态分布计量资料以“”表示;两组间比较采用独立样本t检验;计数资料采用配对χ2检验,以P<0.05为差异有统计学意义。应用ROC曲线评价PCT和CRP的诊断效能,曲线下面积(area under the curve,AUC)越大,表示该项指标诊断的准确性越高。
2 结果
2.1 两组临床资料比较 两组临床资料比较差异均无统计学意义,具有可比性,见表1。
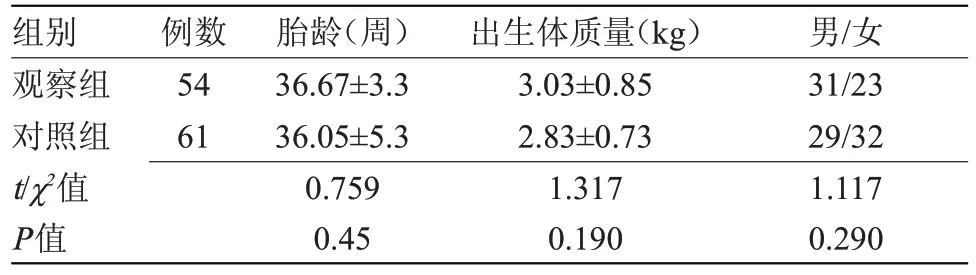
表1 两组临床资料比较
2.2 两组新生儿入院时PCT和CRP水平比较 入院时,观察组血清PCT 及CRP 水平明显高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组新生儿入院时PCT和CRP水平比较()
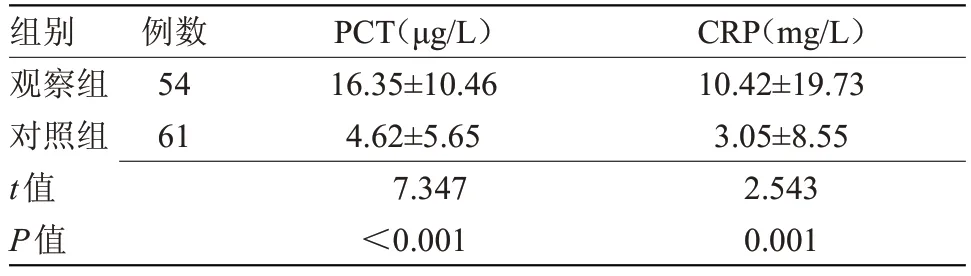
表2 两组新生儿入院时PCT和CRP水平比较()
注:PCT,降钙素原;CRP,C反应蛋白
组别观察组对照组t值P值CRP(mg/L)10.42±19.73 3.05±8.55 2.543 0.001例数54 61 PCT(μg/L)16.35±10.46 4.62±5.65 7.347<0.001
2.3 观察组入院时和恢复期血清PCT、CRP 水平比较 观察组恢复期的血清PCT、CRP 均低于入院时,差异有统计学意义(P<0.05),见表3。
表3 观察组入院时和恢复期血清PCT、CRP水平比较()

表3 观察组入院时和恢复期血清PCT、CRP水平比较()
注:PCT,降钙素原;CRP,C反应蛋白
时间入院时恢复期t值P值CRP(mg/L)10.42±19.73 3.96±7.84 1.932 0.026 PCT(μg/L)16.35±10.46 0.33±0.78 11.303<0.001
2.4 两组血清PCT、CRP 检测阳性率比较 出生24 h,观察组PCT 和CRP 阳性率分别为66.67%和33.33%,均高于对照组的8.2%和13.11%,差异有统计学意义(P<0.05),见表4。出生24 h 血清PCT、CRP 的灵敏度、特异度、阳性预测值及阴性预测值见表5。
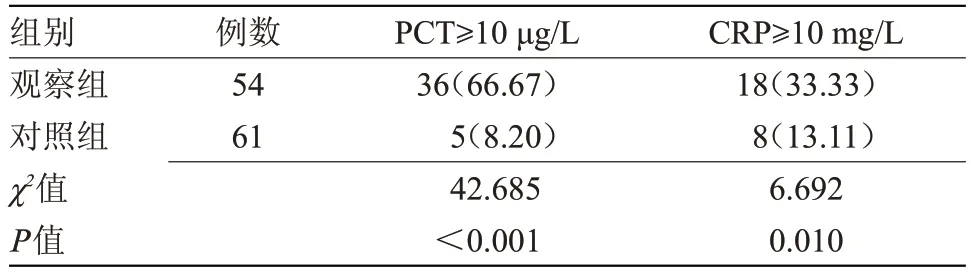
表4 两组PCT、CRP检测阳性率比较[n(%)]
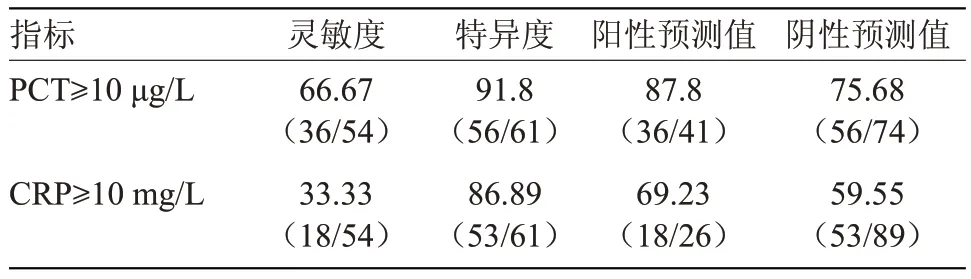
表5 出生24 h血清PCT、CRP在诊断早发败血症中的敏感度及特异度[%(n/N)]
2.5 ROC 曲线分析 ROC 曲线结果显示,可见PCT 与CRP 诊断早发败血症的AUC 分别为0.829及0.648,见图1、表6。

表6 PCT及CRP的曲线分析

图1 血清PCT与CRP检测早发败血症的ROC曲线
3 讨论
新生儿败血症是新生儿期的常见疾病之一,该病危害极大,可致早产、脑膜炎、慢性肺部疾病及凝血功能异常等,重者可出现多器官功能障碍,甚至死亡。新生儿早发败血症的特点为发病早,无特异性症状及体征。早诊断、早治疗对改善患者预后具有重要意义。目前用于检测新生儿败血症的常见指标主要有血培养、白细胞计数、CRP、PCT、白细胞介素-6(interleukin-6,IL-6)等[3],血培养虽然是诊断败血症的金标准,但检测时间长,灵敏度低,难以作为感染早期诊治的依据。因此,探寻特异度和灵敏度较高的检测指标是提高新生儿早发败血症的治愈率的关键。
血清PCT是人类降钙素的前肽,在正常人体内的表达极低,当机体受细菌、真菌、寄生虫的感染时会诱导其产生,4 h 出现升高,6~8 h 可达高峰并维持至少24 h,其水平高低不受胎龄与母体的影响,有关非感染因素如窒息、颅内出血、缺氧等,是否会使其升高,目前尚有争议[4]。有研究对败血症的相关指标如白细胞计数、CRP、IL-6、PCT 等进行系统比较,结果表明,血清PCT能及时反映炎症过程,是新生儿早发败血症诊断灵敏度、特异度较高的指标[4-6]。正常情况下,PCT主要由甲状腺C细胞产生,在人体血中浓度较低(<0.1 μg/L),感染时除甲状腺外,肝脏、肺、肠道组织均能合成并分泌PCT,使PCT水平显著升高。已有报道显示,PCT可用于儿科感染性疾病的快速诊断[7],但PCT在婴儿出生2 d内存在生理性高峰,在一定程度上限制了对新生儿早发败血症的诊断[8]。以往研究,在早发败血症病例的治疗中,PCT多作为抗菌药物停药的指征[1]。
CRP是一种急性时相蛋白,在组织受到创伤或感染时由肝脏合成,所以不仅感染时会升高,新生儿窒息、出血、溶血性疾病或胎粪吸入综合征等中也可引起升高[9-10]。新生儿由于机体发育不成熟且免疫功能低下,在感染早期可能出现升高较慢或不升高状况,在临床怀疑感染的早期,其敏感度及特异度均不高[4],因此通过CRP诊断败血症容易漏诊或误诊。
本研究结果显示,观察组血清PCT和CRP的水平显著高于对照组,差异有统计学意义(P<0.05),提示对新生儿早发败血症患儿进行PCT 与CRP 检测,可较准确地诊断其病情。同时,出生24 h,观察组中血清PCT 阳性率较CRP 明显,且PCT 的AUC为0.7~0.9,其准确性、敏感度及特异度均较高,漏诊率及误诊率较低,提示对早发型败血症,尤其临床症状不典型者,与CRP 相比,PCT 有较早的提示意义。出生72 h经积极有效的抗感染治疗后,观察组 PCT 及 CRP 均低于入院时,提示 PCT 及 CRP 指标水平与患儿的病情转归相关,能较好地判断治疗疗效,随着感染控制其水平迅速下降,可为临床医师了解病情变化及调整药物治疗提供依据。
综上所述,相对于CRP,PCT 可作为诊断新生儿早发败血症的指标,其具有较高的敏感度及特异度,能较早地反映机体感染情况。因本研究入选样本量较少,在一定程度上影响感染指标的变化,研究结果可能存在一定的误差。对新生儿早发败血症的诊断价值,仍需要多中心、大样本量的随机研究,动态联合监测炎症指标对新生儿感染的诊断。
