晚期鼻腔鼻窦腺样囊性癌12例临床分析
2022-11-10何观文王全桂肖水芳秦永赵恩民郭敏
何观文,王全桂,肖水芳,秦永,赵恩民,郭敏
(1.宁德师范学院附属宁德市医院 耳鼻咽喉科 福建省宁德市耳鼻咽喉科研究所,福建 宁德 352100;2.北京大学第一医院 耳鼻咽喉头颈外科,北京 100034)
腺样囊性癌(adenoid cystic carcinoma,ACC)由Robin(1853)首次报道,Billroth(1856)称其为圆柱细胞瘤,Spies(1930)命名为ACC[1],以白种人多见[2],好发于头颈部,是一种少见的恶性肿瘤,占所有头颈部恶性肿瘤的1%~5%[3-4]。本研究收集北京大学第一医院1977—2017年有较详尽资料的晚期鼻腔鼻窦ACC共 12例,对其临床资料进行回顾性分析如下。
1 资料与方法
1.1 纳入标准
在北京大学第一医院接受过手术治疗,病理确诊为ACC;原发部位为鼻腔或鼻窦,其他部位的肿瘤累及鼻腔鼻窦者除外。
1.2 临床资料
12例ACC患者,男5例,女7例;年龄34~75岁,中位数47.5岁;首次发病的病程1~24个月,中位数6个月;发病期间(含复发或转移)出现的主要症状有:颌面部麻木或疼痛10例、涕血5例、鼻塞4例、视力下降4例、复视2例,流泪、眼球移位、牙齿松动、听力下降各1例。原发部位为鼻腔6例,上颌窦6例。按AJCC(2010,第7版)TNM分期,T3和T4病变各6例,均无局部淋巴结及全身转移,解剖分期/预后分组为Ⅲ期6例,Ⅳa期3例,Ⅳb期3例。
1.3 治疗方法
1.3.1 首发患者的治疗 所有患者首次治疗均以手术为主,10例进行开放手术,术式包括鼻侧切开(6例)、面中部掀翻(3例)、颅面联合入路(1例),2例进行完全鼻内镜下手术。患者均未行术前放疗,9例患者术后行放疗,放疗剂量为60~70 Gy。4例患者接受化疗。见表1。
1.3.2 复发及转移患者的治疗 5例局部复发,其中3例单纯再手术,1例手术+术后放疗,1例单纯放疗。2例局部复发并远处转移,其中1例单纯化疗,另1例手术+术后化疗。单纯远处转移(肝)1例,行等离子射频切除转移灶。有3例患者复发2次。见表1。
1.4 随访
采用门诊结合电话随访,随访时长是指发病至末次随访或死亡的时间。Kaplan-Meier法绘制生存曲线。
2 结果
2.1 切缘病理结果与预后
在20次针对肿瘤原发部位病灶治疗性手术中,阳性切缘15次,阴性切缘5次。见表1。阴性切缘最短和最长的复发时间分别是43个月、240个月,阳性切缘最短和最长的复发时间分别是26个月、155个月。切缘阳性者生存时间最长达32年。
术后病理含实性型成分2例(例10、例3),不含实性型成分4例(例4、例5、例7、例12),未提供具体病理成分6例。其中不含实性型成分的例7和例12分别生存27、32年余,以实性型为主的例10,生存3年余。
2.2 复发或转移与预后
术后失访1例,其余11例随访4年3个月至32年。至随访截止时间,12例患者死亡6例,生存5例,平均生存时间为225个月,中位生存时间为272个月。生存曲线见图1。随访期间局部复发7例(其中2例合并远处转移),单纯远处转移1例。复发时间距首次术后26个月至20年(中位数43个月)。局部复发病例,仍生存较长时间(例9为22年余、例7为27年余),局部复发并远处转移生存最长达32年。见表1。
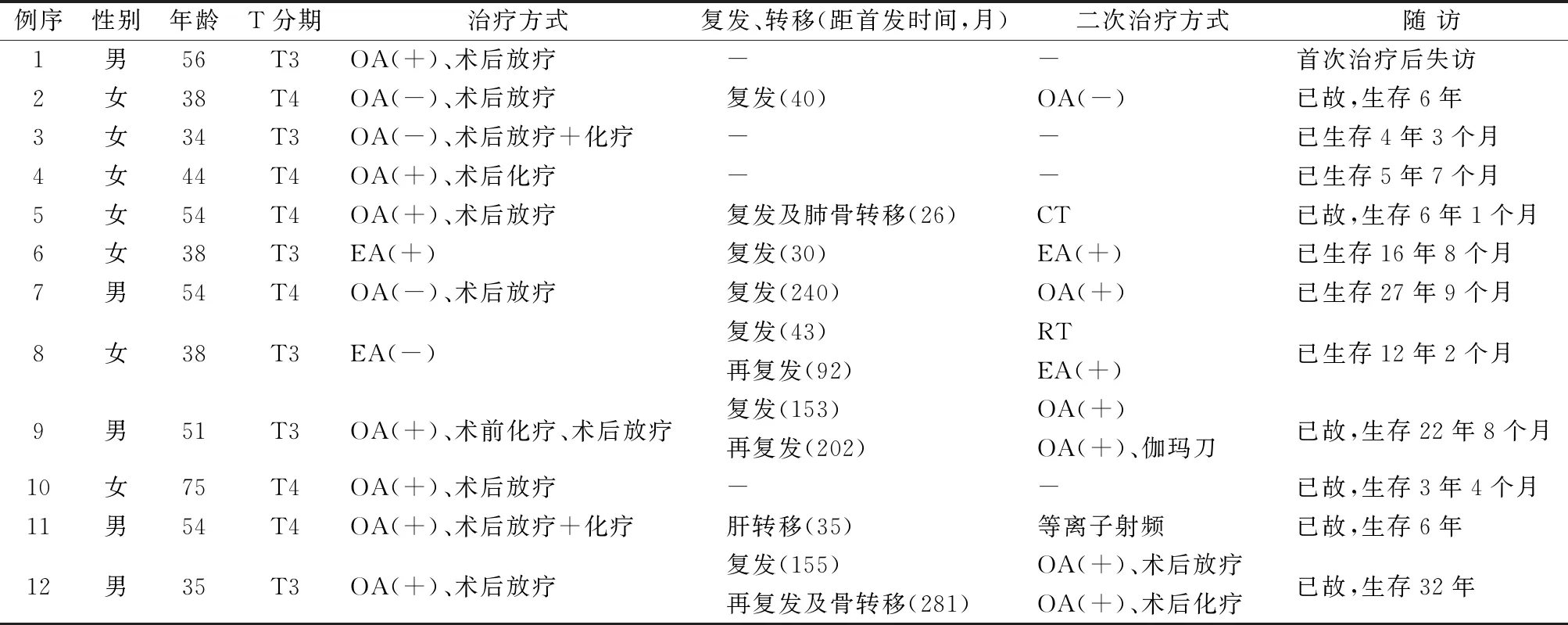
表1 12例鼻腔鼻窦ACC患者临床资料
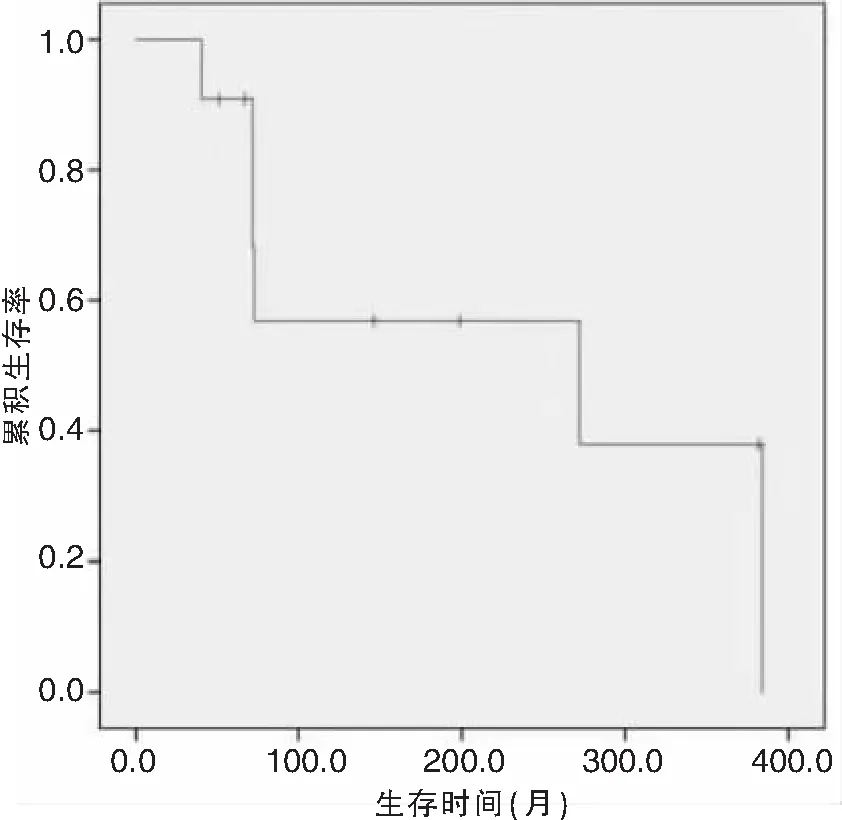
图1 晚期鼻腔鼻窦ACC生存曲线
例3患者手术前、中、后典型图片资料见图2。
3 讨论
鼻腔鼻窦ACC占头颈部ACC的10%~25%[2, 5-6],占鼻腔鼻窦恶性肿瘤的5%~18%[3, 6],多发于上颌窦和鼻腔[2-3, 7],女性发病略高于男性[2-3, 6-8],好发年龄为50~60岁[2-3, 6-8]。本组12例患者均发生于鼻腔或上颌窦,男女比例为5∶7,中位数年龄47.5岁,与上述报道相符。ACC呈浸润性生长,其最显著的临床特征之一是具有嗜神经性,容易沿神经播散[9],有报道显示神经受累率达40%~67%[4, 6, 9-12],鼻腔鼻窦ACC常累及三叉神经、视神经而出现颌面部麻木或疼痛、视力下降,本组有10例(83.3%)患者出现上述症状,其临床表现与肿瘤的生长部位密切相关,并无特异性,分析本组资料发现,由于解剖结构的毗邻,无论原发部位是鼻腔还是鼻窦,晚期均容易侵犯眼眶出现视力下降、复视、流泪等眼部症状。本研究中,因鼻腔鼻窦孔裂多、解剖复杂、毗邻结构具有重要的功能,肿瘤不易彻底切除,切缘阳性率高[11](本组75.0%,15/20例次)。该病局部复发率高[3-4, 8-9, 13](本组63.6%,7/11),易远处转移[8, 11, 14](本组27.3%,3/11),最常见转移器官是肺,其次是肝、骨等,但局部淋巴结转移率低[2, 12](本组为0)。ACC的确切生物学行为尚不完全明确,一般认为呈“惰性”缓慢生长[3, 11-12],虽切缘阳性率高,易局部复发或远处转移,其预后仍好于鳞癌。该疾病早期局部复发或/和远处转移后,常无明显症状,故应重视治疗后的长期规律随访,随访时不能忽略评估肺、肝等易转移器官。
ACC的诊断除依据临床特点外,还需结合影像学,最终确诊依赖病理学。ACC较具特征性的CT改变是,有时可见神经通路上骨管的扩大或破坏(图2),如眶下神经管、圆孔、视神经管等,而MRI则可能有受累神经增粗和不规则异常强化、神经周围脂肪间隙消失、邻近的肌肉因失神经支配出现先水肿后萎缩的改变[15]。ACC的病理确诊有一定难度,有报道其误诊率高达54.6%,免疫组化有助于鉴别诊断[6]。病理形态分为管型、筛型和实性型,多混合出现上述成分,含实性型成分越多者预后越差[6, 13-14, 16-17](本组例10),临床医师应与病理医师加强沟通,因病理分型信息有助于判断预后。
鼻腔鼻窦ACC的治疗以手术为主[3, 9, 16],首次手术应重视多点、反复术中冷冻病理检查,尽可能全切肿瘤,但ACC可沿神经跳跃性播散,因而有学者认为“几乎无法”全切肿瘤[18]。随着鼻内镜技术的迅速发展,内镜辅助或全内镜下恶性肿瘤切除术展现了其独特的魅力,相较于传统开放入路,该术式更加微创、术后恢复更快、患者术后生存质量也更高,有学者认为内镜大大扩展了手术视野,甚至比肉眼判断切缘更加准确,但该术式对术者内镜技能要求更高,病例选择也更加严格[19]。本组患者均为晚期ACC,受病例数量及复杂因素的制约,难于比较内镜与开放入路治疗对患者生存率及复发率的影响。鼻腔鼻窦ACC是否需行辅助放化疗仍存在争议,多数学者认为辅助放疗(主要是术后放疗)可更好的控制局部病灶[3-5, 10],但有3项高质量的研究发现[20-22],辅助放疗并未带来总生存率的提高,因而有学者提出,考虑到其不良反应,放疗应加以限制[23]。但无可争议的是,放疗有助于消除手术切缘阳性的不利影响,若同时把肿瘤周围神经通路包含在放疗野内,可提高局部控制率,延长无瘤生存时间[4, 10, 20]。放疗的剂量至少应达到60 Gy,否则无法保证疗效[18]。化疗及免疫靶向治疗在鼻腔鼻窦ACC中的应用并不广泛,由于其敏感性及疗效均不理想,因此一般不用于初次治疗的患者[24]。有研究发现,复发后的治疗以及对治疗的反应均不影响生存率[9]。因肿瘤呈“惰性”生长,带瘤生存期长,远处转移时以对症治疗为主[16, 24]。文献报道,鼻腔鼻窦ACC的5、10年无瘤生存率[6, 8, 13]分别为37.2%~45.3%、36.0%;5、10、20年总生存率[3, 6-7, 9]分别为62.9%~68.6%、32.4%~48.04%、22.39%;本组患者的生存情况大致符合上述报道。总结本组患者治疗规律,笔者认为,在行根治性手术以及复发或/和转移治疗决策时,应充分考虑患者的生存质量。
鼻腔鼻窦ACC因为发病率低,许多报道观点差异较大,争议较多,亟待多中心大样本、长期随访的分析研究,以提供更有说服力的观点。目前,对复发病例采用质子、重离子放疗应用前景广阔[25-26],未来还可基于对肿瘤生物学行为的深入探讨,发现更多的分子治疗靶点,提高放化疗和免疫治疗的敏感性[24]。
