CT检查联合血淀粉酶、脂肪酶在慢性胰腺炎分期诊断中的应用价值
2022-11-07朱亚莹朱奎江陈俊才
朱亚莹,朱奎江,陈俊才
(1.成都上锦南府医院放射科,四川 成都 610000;2.彭州市人民医院放射科,四川 彭州 611930)
慢性胰腺炎(chronic pancreatitis,CP)是一种胰腺局部或弥漫性慢性进展炎症疾病,临床以持续性腹痛、腹泻、消化不良、胰腺外分泌功能不全等为主要临床症状[1]。明确患者的临床分期是提高CP治疗效果,保证患者良好预后的重要手段[2]。CT是临床诊断CP的重要影像学手段,其分辨率较高,不受患者体位、胰腺位置、胃肠内气体和周围组织器官的影响,增强扫描可进一步缩小病变范围,临床诊断准确率较高[3]。但有研究[4]发现,CT诊断中晚期CP的敏感性较高,难以发现早期胰腺改变。血淀粉酶(SAMY)、脂肪酶(lipase,LPS)是临床评估胰腺炎的常用指标,其水平变化与急、慢性胰腺炎的病程进展密切相关[5]。目前, CT、SAMY和LPS在急性胰腺炎中的应用研究已有报道,但CT联合SAMY、LPS检测对CP分期诊断的价值有待进一步验证。本研究旨在探讨CT、SAMY、LPS及其联合检测在CP分期中的诊断价值。
1 资料与方法
1.1 一般资料
选取2019年6月至2021年6月成都上锦南府医院收治的106例CP患者为研究对象,其中男性69例,女性37例;年龄28~65岁,平均(46.58±6.74)岁;体质量指数21~26 kg/m2,平均(23.19±2.03)kg/m2;病程1~8年,平均(5.27±2.25)年;合并症:糖尿病31例,高血压26例。纳入标准:(1)临床检查符合CP的诊断标准[6],患者存在间歇性或持续性上腹部疼痛等症状,体征包括上腹部压痛、腹部可扪及包块、营养不良、黄疸等;腹部超声可见胰腺区伴声影的高回声病灶、胰管形态变化;实验室检查显示血清淀粉酶水平异常、胰腺内分泌和(或)外分泌功能不全;病理学检查显示胰腺腺泡组织减少或纤维化;(2)年龄≥18岁;(3)均接受CT检查,影像学资料完整。排除标准:(1)存在胰腺外伤或胰腺切除史患者;(2)合并其它恶性肿瘤患者;(3)存在重要脏器功能障碍患者;(4)存在认知功能障碍难以配合检查患者。
1.2 方法
1.2.1 临床分期 根据患者的临床症状、参考M-ANNHEIM临床分期标准[7]对患者进行分期:(1)Ⅰ期为无胰腺功能不全症状,伴或不伴血淀粉酶升高和影像学急性炎症改变;(2)Ⅱ期为部分胰腺功能不全,出现假性囊肿、左侧门脉高压、消化道梗阻和胰瘘等并发症;(3)Ⅲ期为完全胰腺功能不全,出现吸收不良、脂肪泻、糖尿病和体重减轻等症状。
1.2.2 影像学检查 采用飞利浦64排多层螺旋CT机行仰卧位全结肠扫描。扫描参数:管电压120 kV,管电流250 mAs,螺距0.798 mm,层厚1 mm,扫描速度0.5 s/转,扫描时间8~12 s。检查前24 h嘱咐患者控制饮食,检查前6 h开始服用洗肠液,1瓶洗肠液+500 mL水于15 min内口服完。分别于检查前45 min、30 min和15 min口服甘露醇混合液(20%甘露醇250 mL+5%糖水500 mL+水250 mL)450~500 mL;扫描前10 min,肌肉注射东莨若碱注射液(0.5 mg),扫描前再次口服饮用水200 mL。平扫结束后,使用双筒高压注射器于肘静脉注射对比剂(Gd-DTPA-BMA,0.01 mmol/kg),注射速度2.5 mL/s,最大剂量为100 mL。注射对比剂后25~30 s行动脉期扫描,60 s后行静脉期扫描。
1.2.3 图像分析 由两名具有丰富诊断经验的放射科医师采用双盲法对图像进行分析,共同阅片达成一致。CT检查的诊断标准为:存在胰腺钙化、胰管扩张、胰腺萎缩等典型特征。
1.2.4 血清SAMY、LPS水平检测 收集患者入院后的空腹肘静脉血5 mL,3 500 rpm离心5 min,分离上清液后低温保藏待测。使用全自动生化分析仪(BS-180型,深圳迈瑞生物医疗电子股份有限公司),采用速率法检测血清SAMY、LPS水平,仪器自动计算SAMY、LPS浓度。试剂盒由罗氏CObas提供。
1.3 统计学分析

2 结果
2.1 不同分期CP患者CT影像学特征
106例患者中,Ⅰ期39例,Ⅱ期42例,Ⅲ期25例。CT显示,Ⅰ期患者病灶周围密度均匀,胰腺边界清楚;Ⅱ期患者病灶周围密度欠均匀,胰腺边界模糊,存在不同程度的肿大及高密度影,胰周可见积液;Ⅲ期患者胰腺边界模糊,可见脓肿或积液,周围脂肪层消失。见图1。

2.2 不同分期CP患者胰腺异常影像学特征比较
Ⅱ期、Ⅲ期患者胰腺钙化、假性囊肿发生率均高于Ⅰ期患者(P<0.05);Ⅱ期、Ⅲ期患者胰腺钙化、假性囊肿发生率比较,差异无统计学意义(P>0.05);三期患者胰腺萎缩、胰管扩张比较,差异无统计学意义(P>0.05)。见表1。
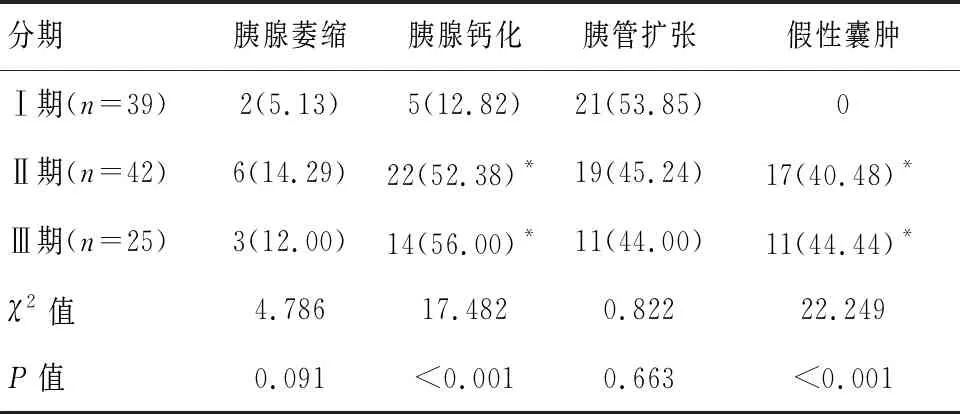
表1 不同分期CP患者胰腺异常影像学特征比较[n(%)]
2.3 不同分期CP患者血清SAMY、LPS水平比较
Ⅰ、Ⅱ、Ⅲ期CP患者血清SAMY、LPS水平随病程进展升高(P<0.05)。相关性分析显示,血清SAMY、LPS水平与CP分期呈正相关(r=0.378、0.351,P=0.024、0.029)。见表2。
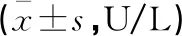
表2 不同分期CP患者血清SAMY、LPS水平比较
2.4 CT、血清SAMY及LPS对CP分期的诊断价值
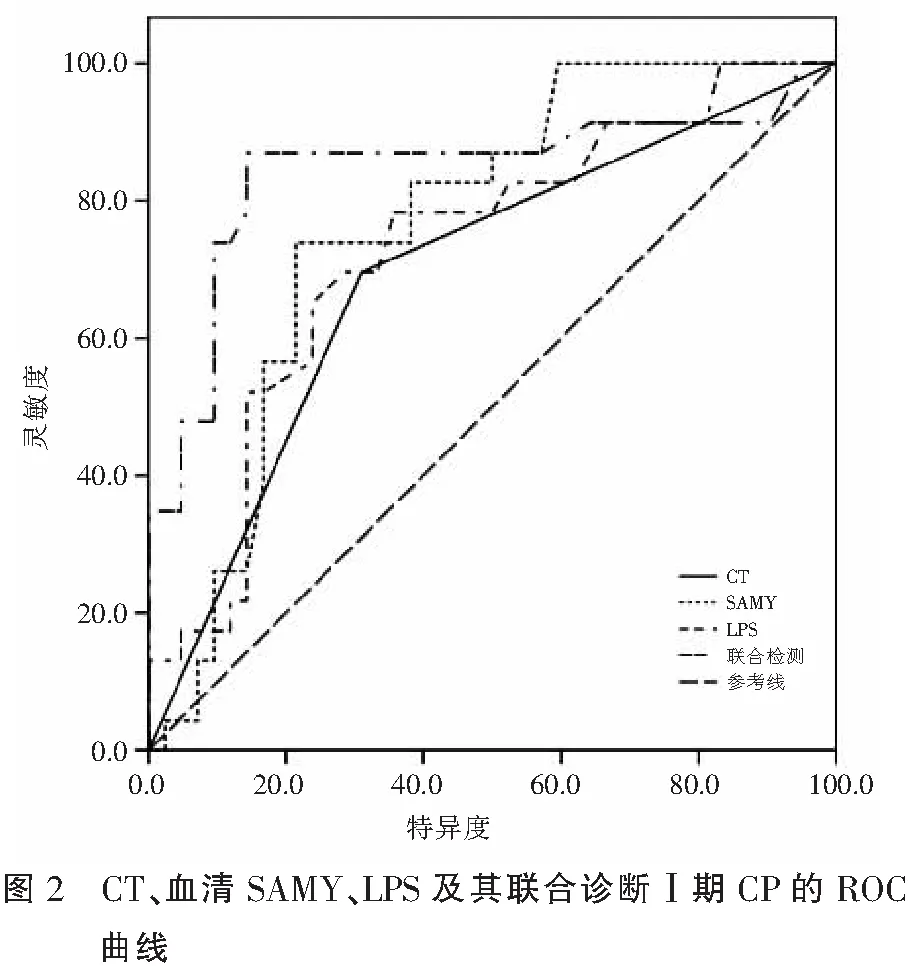
ROC曲线分析显示,CT诊断Ⅰ期CP的AUC值为0.693;当血清SAMY水平为100.50 U/L时,其诊断Ⅰ期CP的AUC值为0.763;当血清LPS水平为275.70 U/L时,其诊断Ⅰ期CP的AUC值为0.729;三者联合诊断的AUC值、灵敏度和特异度分别为0.844、86.96%、85.71%。联合检测诊断Ⅰ期CP的AUC值均大于单一检测方法(P<0.05)。见表3及图2。
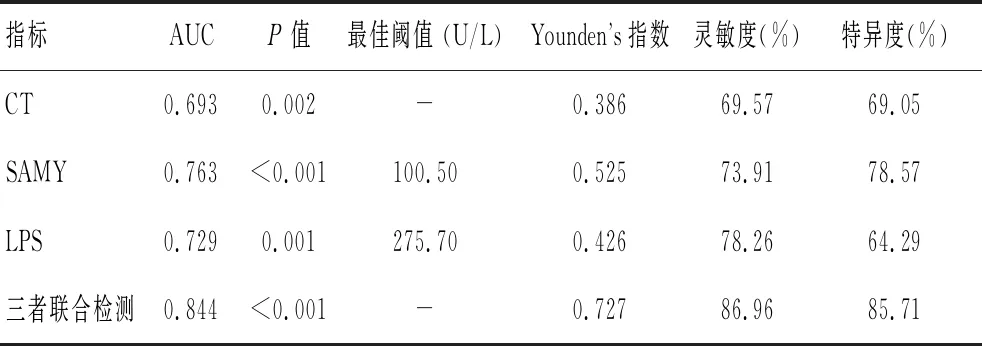
表3 CT、血清SAMY和LPS对CP分期的诊断价值
3 讨论
药物治疗和手术治疗是临床治疗CP的主要方法,而临床分期对治疗方案的选择具有重要意义[8]。由于不同地区超声内镜检查水平存在差异,当前我国对CP的分期主要依据患者临床症状进行综合判断,敏感性较低[9]。有学者[10]认为,可通过常规超声、CT等影像学检查在CP的临床分期方面取得一些提示。
本研究发现,不同分期CP患者存在CT影像学特征差异,其中,Ⅱ期、Ⅲ期患者的胰腺钙化、假性囊肿发生率均高于Ⅰ期患者(P<0.05),提示胰腺钙化、假性囊肿主要发生于CPⅡ期、Ⅲ期。胰腺腺泡组织的减少及纤维化是CP的基本组织学改变,胰腺组织的纤维化会导致胰管内结石、蛋白栓子的形成,出现多发性钙化;而随着慢性炎症浸润的进一步发展,胰管出现局部阻塞或狭窄,周围组织坏死包裹后出现囊性扩张,最终形成假性囊肿[11]。本研究中,不同分期患者的胰腺萎缩、胰管扩张发生率差异无统计学意义(P>0.05),考虑与胰腺萎缩、胰管扩张在早期就可出现,并伴随CP发展的整个周期有关。既往研究[12-13]发现,部分CP患者存在血清SAMY、LPS水平升高的现象,但CP诊断与SAMY、LPS升高的相关性较差。不同分期CP患者的FE-1水平差异有统计学意义(P<0.05),且Ⅰ期<Ⅱ期<Ⅲ期;相关性分析显示,血清SAMY、LPS水平与CP分期呈正相关,提示血清SAMY、LPS水平可能与CP的进展相关。SAMY、LPS主要由胰腺分泌,其水平异常升高,与胰腺分泌功能损伤有关。一项单中心回顾性研究[14]发现,约有37%~54%的CP患儿存在血清SAMY、LPS水平升高的现象。在致病因素的作用下,腺泡细胞受损,激发炎症因子的释放,产生肿瘤坏死因子-α、白细胞介素-6、趋化因子单核细胞趋化蛋白-1等,诱发组织慢性炎症反应,引起血清SAMY、LPS浓度的升高;随着胰腺功能不全的加重,胰腺细胞功能耗竭,酶物质自胰腺实质组织向外周循环流入明显,外周血SAMY、LPS浓度进一步升高[15]。但目前有关不同分期CP患者血清SAMY、LPS水平比较的研究报道较少,尚不明确SAMY、LPS水平是否与CP分期一定存在相关性,本研究结果有待进一步验证。
尽管血清SAMY、LPS水平变化与胰腺疾病的发生存在一定关系,但与胰脏组织的损伤程度相关性较弱,想要提高CP的诊断率,还需合并其他检测手段。进一步比较CT、血清SAMY、LPS水平及其联合检测诊断CP分期的价值发现,联合检测对Ⅰ期CP的诊断效能优于单一检测方法(P<0.05),提示CT、血清SAMY、LPS检查对CP临床分期具有一定价值,三者联合检测可提高对Ⅰ期CP的诊断准确率。CT空间分辨率高、扫描速度快,对于胰腺的弥漫性增大、形态学改变,甚至直径小于2 cm的胰腺病灶也可准确分辨,优势明显[16]。有学者[17]发现,CT诊断Ⅱ期、Ⅲ期CP的敏感性约为60%~95%、77%~100%,但难以发现早期胰腺改变,其原因可能是Ⅰ期患者主要存在胰腺体积改变及胰管扩张等症状,胰腺外分泌实质减少、不规则纤维化等组织学改变较少,影像学鉴定困难。因此,临床对于CT等影像学辨识不清的患者,可考虑辅以血清SAMY、LPS水平检测。
综上,CT检查和血清SAMY、LPS对CP临床分期的诊断具有一定价值,联合检测可提高对Ⅰ期CP的诊断准确率。
