异常生育史与遗传性家族史、孕期危险因素的多重对应分析
2022-11-03平智广潘小民
于 敏,平智广,宋 晖,潘小民,郝 雁
1西安交通大学医院,西安 710049 2郑州大学公共卫生学院卫生统计学教研室,郑州 450001 3西安市妇幼保健院基层保健科,西安 710002
出生缺陷是指胚胎由于染色体畸变、基因突变等遗传因素以及物理、化学、生物等环境因素或两者的交互作用所引起的先天性异常,表现为结构性、功能性、代谢性及染色体异常等[1-2]。遗传因素包括单基因病、多基因病和染色体畸变,其中以染色体畸变最多见。环境因素包括营养、微生物感染、不良嗜好,心理等宫内环境和职业、物理、环境类因素、次生环境(如城市建筑与工业污染)等宫外环境因素[3-10]。目前大多数出生缺陷的发病机制未知。关于孕期患病(发热、病毒感染、糖尿病)、孕期接触有害因素(饮酒、农药、放射线、化学制剂)、孕期服药(磺胺类、抗生素、避孕药、镇静剂)、遗传性家族史与产妇异常生育史(死胎、自然流产、既往生育出生缺陷患儿)的对应分析国内外少有报道。本研究采用多重对应分析方法,分析异常生育史与遗传性家族史、孕期危险因素暴露的关系,为进一步完善出生缺陷监测系统和降低出生缺陷发生率提供新的科学依据。
资料和方法
资料来源收集2003年10月1日至2015年9月30日在西安市各级开设产科的医疗保健机构分娩的孕28周至生后7 d围产儿的相关资料。大于28周的出生缺陷患儿需填报个案卡;出生7 d内发现但不能确诊者,跟踪至确诊时填报。
监测内容与方法利用西安市出生缺陷医院监测系统,按照《中国出生缺陷监测方案》的要求[11],采用以医院为基础的监测方案。监测前及监测过程中每年对监测人员进行统一培训。所有监测医院对院内每例分娩的出生缺陷患儿填写出生缺陷患儿登记卡,并汇总填写围产儿季报表,表(卡)资料经医院审核后每季度上报1次。监测内容包括出生缺陷患儿出生情况、诊断结果、母亲一般情况、生育史、遗传性家族史等。遗传性家族史:出生缺陷患儿3代以内的直系或旁系血亲关系。孕期危险因素:患病、服药、接触农药及其他有害因素等。
质量控制各监测医院成立出生缺陷监测专家组,负责本院出生缺陷病例的确认及技术支持。市、县各级分别成立出生缺陷医院监测专家组,负责辖区内疑难杂症的确认和技术支持。市级每半年1次、区县级每季度1次进行出生缺陷质量控制检查,检查内容包括漏报调查、诊断复核和监测表(卡)的质量检查。
统计学处理采用SPSS 16.0软件进行统计分析,计数资料以例数或率表示。异常生育史与遗传性家族史、孕期危险因素暴露的关系采用多重对应分析方法[12]。P<0.05为差异有统计学意义。
结 果
出生缺陷发生率2003至2015年西安市的住院分娩率为92.46%~100.00%,西安市各级医院监测围产儿共计1 236 937例,其中出生缺陷患儿10 619例,平均出生缺陷发生率为0.86%(0.70%~1.15%)(表1)。

表1 西安市2003至2015年围产儿出生缺陷发生率Table 1 The incidence of perinatal birth defects in Xi’an from 2003 to 2015
孕期危险因素暴露情况2003至2015年生育出生缺陷患儿的产妇中,孕期患病1 192例(11.23%),孕期服药857例(8.07%),孕期接触射线、农药等有害物质275例(2.59%);2015年孕期患病、孕期服药、孕期接触有害物质的比例比2003年分别减少45.92%、60.25%、79.72%。孕期患病中病毒感染216例,患病率从2003年的6.96%下降至2015年的0.68%,下降幅度为90.23%(表2)。
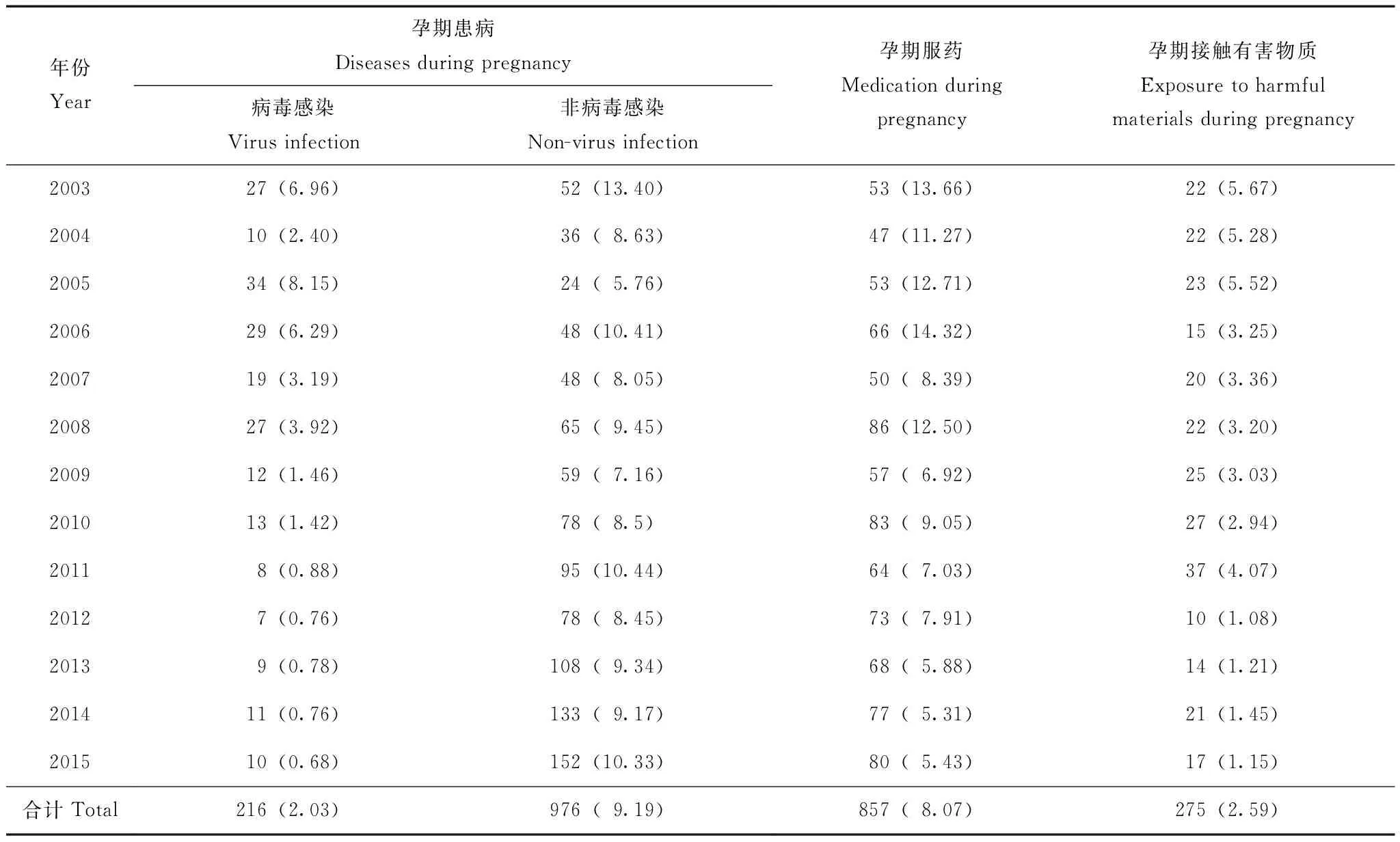
表2 西安市2003至2015年生育出生缺陷患儿产妇孕期危险因素暴露情况[n (%)]Table 2 Exposure to risk factors during pregnancy of mothers giving birth to defective children in Xi’an from 2003 to 2015 [n (%)]
异常生育情况1.28%出生缺陷患儿存在遗传性家族史。4.28%(455/10 619)生育出生缺陷患儿的产妇存在异常生育史,其中死胎史1.42%、自然流产史1.86%、生育出生缺陷患儿史1.14%。2003至2015年生育出生缺陷患儿产妇的异常生育史比例呈下降趋势,其中以自然流产史比例下降最多,从2003年的7.22%下降至2015年的0.68%,下降幅度达90.58%(表3)。
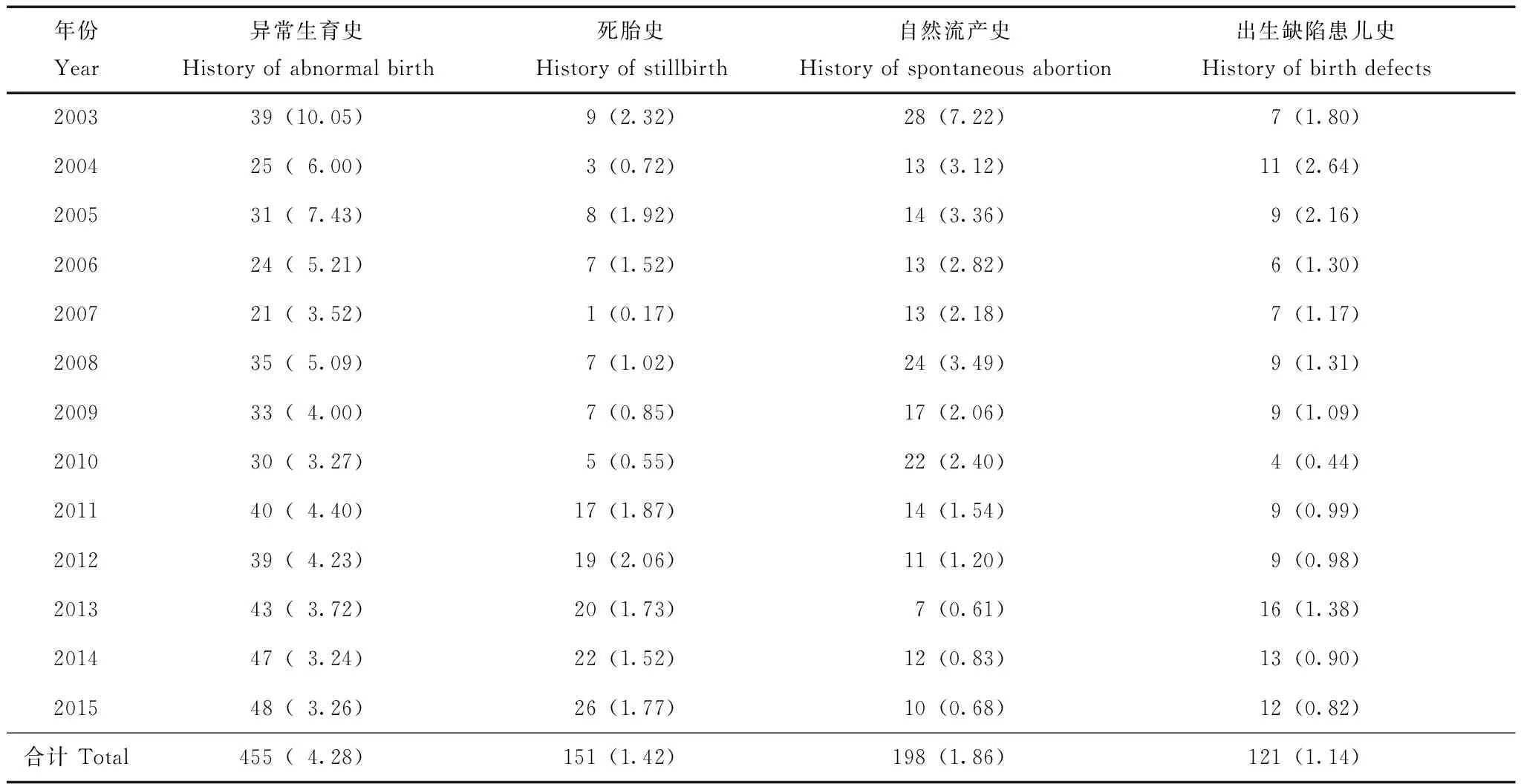
表3 西安市2003至2015年生育出生缺陷患儿产妇异常生育情况[n (%)]Table 3 History of abnormal birth in mothers giving birth to defective children in Xi’an from 2003 to 2015 [n (%)]
多重对应分析将孕期患病(发热、病毒感染、糖尿病)、孕期服药(磺胺类、抗生素、避孕药、镇静剂)、孕期接触有害因素(饮酒、农药、放射线、化学制剂)、产妇异常生育史(死胎、自然流产、既往生育1个出生缺陷患儿、既往生育2个出生缺陷患儿、既往生育≥3个出生缺陷患儿)和遗传性家族史等进行多重对应分析,结果显示生育出生缺陷患儿(既往生育1个或2个出生缺陷患儿)与自然流产史、遗传性家族史、有毒有害物质接触史有关,既往生育≥3个出生缺陷患儿与遗传性家族史接近相同区域且距离更近,关系更密切(图1)。

1:既往生育1个出生缺陷患儿;2:既往生育2个出生缺陷患儿;3:既往生育≥3个出生缺陷患儿1:those who have had 1 defective child;2:those who have had 2 defective children;3.those who have had 3 or more defective children图1 孕期危险因素、遗传性家族史、异常生育史的多重对应分析因子载荷图Fig 1 Multiple correspondence analysis of abnormal birth history with risk factors during pregnancy and family history of birth detects
异常生育史再次生育缺陷患儿类型2003至2015年有自然流产史产妇(257/10 619)生育出生缺陷患儿类型依次为先天性心脏病、多指(趾)、神经管缺陷、先天性脑积水、唇裂合并腭裂、单纯唇裂;生育过出生缺陷患儿的产妇(135/10 619)再次生育出生缺陷患儿类型依次为唇裂合并腭裂、无脑畸形、脑积水、神经管缺陷、唇裂、马蹄内翻足。
讨 论
本研究回顾性收集西安市2003至2015年围产儿的出生缺陷医院监测数据,较全面地总结了西安市出生缺陷发生率的变化情况,并采用多重对应分析方法分析了异常生育史、遗传性家族史、孕期危险因素的对应关系,具有很强的研究意义和应用价值。
将孕期患病、孕期服药、孕期接触有害因素、遗传性家族史、自然流产史,生育出生缺陷患儿数量进行多重对应分析发现,生育出生缺陷患儿(既往生育1个或2个出生缺陷患儿)和自然流产史、遗传性家族史、有毒有害物质接触史均相关,其中,既往生育≥3个出生缺陷患儿与遗传性家族史接近相同区域且距离更近,关系更密切,表明其受遗传因素影响更大。多重对应分析可以将多类别变量进行较直观的显示,对多类别变量之间的关系有全面的认识,但不推荐同时分析过多变量,必要时应对频数较少的类别加以合并或剔除。
出生缺陷主要是由遗传因素、环境因素或两者共同作用所致[13]。本研究发现西安市2003至2015年自然流产史产妇生育出生缺陷患儿类型与同期西安市常见出生缺陷顺位一致。生育过出生缺陷患儿产妇再次生育出生缺陷患儿的6种类型排序依次为唇裂合并腭裂、无脑畸形、脑积水、神经管缺陷、唇裂、马蹄内翻足,与西安市常见出生缺陷顺位以及自然流产史产妇生育出生缺陷患儿的类型顺位有很大区别,提示有生育出生缺陷患儿史的产妇再次生育出生缺陷患儿更多与遗传因素有关,需要进一步明确病因。在开展出生缺陷监测工作的基础上,可依托现有监测网络,收集出生缺陷病例家系资料及生物标本,尽可能明确出生缺陷病因,提供再生育风险指导。
虽然环境暴露或基因突变单独作用可能不会导致出生缺陷,但两者的综合因素会增加表型变异性。不仅要确定特定缺陷的个体遗传和环境风险因素,还要确定哪些环境因素与遗传危险因素的组合与相互作用增加了相关出生缺陷的发生风险。新的研究方法的探索与模型系统的开发和分析对于实现这一目标以及理解特定基因与环境相互作用的机制也至关重要[14]。本研究中,有4.28%出生缺陷患儿母亲有异常生育史(其中1.86%为自然流产史),1.28%出生缺陷患儿有遗传性家族史,因此加强孕前保健和遗传指导与咨询尤为重要。受精后3~8周是器官形成期,也被称为致畸敏感期,这个阶段是胎儿器官快速分化的阶段,容易受到各种不良因素的影响。在监测中发现有高达15.79%的出生缺陷患儿母亲在孕期接触过有害因素如患病(病毒感染)、服用药物、接触过射线或农药等有害物质,这些都是导致出生缺陷的重要原因。
本研究发现2003至2015年西安市孕期患病、孕期服药、孕期接触有毒有害物质以及异常生育史均呈下降趋势。掌握出生缺陷孕期危险因素,可以为制订健康教育干预措施提供依据[15]。完善婚前、孕期保健和围产期健康教育,营造良好的孕期环境是预防出生缺陷的重要措施。
综上,本研究结果表明,既往生育≥3个出生缺陷患儿与遗传性家族史关系更密切,表明其受遗传因素影响更大。危险因素的收集为病因学研究和实施干预措施提供依据,今后要加强遗传性家族史和环境暴露因素的收集,有助于评估再发风险。随着生命科学研究的发展,亟需有效利用基因组学的研究方法和成果来为出生缺陷的病因学研究服务;同时将出生缺陷监测的网络优势和现场优势相结合,运用流行病学与统计学方法助力出生缺陷的病因探索。
