鼻黏膜白细胞介素17、嗜酸性粒细胞水平与慢性鼻窦炎患者鼻内镜术后嗅觉功能转归的关系*
2022-11-02徐金庄汉倪泽庄晓玲张其昌葛唱
徐金,庄汉,倪泽,庄晓玲,张其昌,葛唱
(徐州医科大学附属宿迁医院 耳鼻咽喉科,江苏 宿迁 223800)
慢性鼻窦炎(chronic sinusitis,CRS)属于慢性炎症性疾病,全球发病率为2%~8%,多表现为鼻塞、流涕、头/面疼痛等[1-2]。60%~80% CRS 患者伴嗅觉功能障碍,25%左右CRS 患者未意识到嗅觉功能障碍[3-4]。鼻内镜手术是临床治疗CRS 的常用手段之一,治疗有效率>90%[5]。目前国内外研究均证实CRS 患者行鼻内镜手术可明显改善嗅觉功能,包括67%~98%药物难治性鼻窦炎患者的嗅觉功能,但仍有部分患者术后嗅觉功能无明显改善[6-7]。目前临床缺乏早期有效预测CRS 患者术后嗅觉功能转归的高效、客观生化指标。
CRS 患者嗅黏膜局部炎症或超敏反应造成嗅觉神经损伤,影响嗅觉功能[8]。近期研究显示,CRS 患者嗅觉功能障碍与嗅区黏膜嗜酸性粒细胞(Eosinophils,EOS)浸润有关[9]。慢性炎症因子白细胞介素17(Interleukin-17,IL-17)作为人体促炎因子之一,可诱导产生过量细胞因子和趋化因子,趋化单核细胞和中性粒细胞募集至炎症部位,参与鼻道内的炎症反应。基于上述研究,笔者推测鼻黏膜IL-17、EOS 表达与CRS 患者术后嗅觉功能转归有关。本研究针对上述问题开展研究,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年2月—2021年6月徐州医科大学附属宿迁医院收治的CRS 患者121 例作为研究对象。其中,男性68 例,女性53 例;年龄19~65 岁,平均(30.25±8.91)岁。本研究经医院医学伦理委员会批准,所有患者自愿签署知情同意书。
1.2 纳入、排除及剔除标准
1.2.1 纳入标准①符合《中国慢性鼻窦炎诊断和治疗指南(2018)》[10]CRS 诊断标准;②年龄>18 岁;③鼻双侧病变、嗅觉功能障碍者。
1.2.2 排除标准①代谢性脑病、颅内器质性病变、严重心脑血管疾病;②重要脏器功能障碍;③传染性疾病、严重躯体疾病、恶性肿瘤;④精神性疾病或认知障碍;⑤先天性无嗅觉、过敏性嗅觉丧失;⑥变应性真菌性鼻窦炎;⑦近1 个月内使用激素、抗生素。
1.2.3 剔除标准①依从性差;②自然失访。
1.3 收集资料
收集所有患者术前基本资料及生化指标,包括性别、年龄、体质量指数(body mass index,BMI)、合并症、CRS 病程、血谷丙转氨酶(alanine aminotransferase,ALT)、谷草转氨 酶(aspartate aminotransferase,AST)、尿素、肌酐、尿酸、甘油三酯、总胆固醇、鼻窦炎手术史、哮喘,术前鼻塞视觉模拟评分(visual analos scale,VAS)[11]、流涕VAS 评分、嗅觉VAS 评分、头/面痛VAS 评分、Lund-Mackay 法鼻窦CT 评分[12],Lund-Kennedy 评分[13],以及外周血中性粒细胞占比、CD3+细胞占比、CD4+细胞占比、CD8+细胞占比,总免疫球蛋白E(immunoglobulin E,IgE)、趋化因子4(Chemokine C ligend 4,CCL4)、CD40 分子配体(CD40 ligand,CD40L),鼻黏膜IL-17 和EOS。
1.4 免疫组织化学法检测鼻黏膜组织IL-17、EOS的表达
采用免疫组织化学法检测鼻黏膜组织IL-17、EOS 的表达。采集所有患者术前鼻黏膜标本,石蜡包埋切片,二氨基联苯胺显色,苏木精-伊红染色,树胶封片,于400 倍视野下观察IL-17、EOS 计数占比,2 位工作人员每张切片随机选择5 个视野进行IL-17、EOS 计数,取平均值,计算IL-17、EOS 阳性细胞占视野总细胞数百分比。
1.5 CRS规范化鼻内镜手术
所有患者在全身麻醉下行规范化鼻内镜手术,均由丰富经验的副主任以上医师完成手术,采用Messerklingers 手术方式开放各鼻窦,伴鼻息肉者予以彻底切除,伴鼻中隔偏曲者予以鼻中隔黏膜下矫正,并予以双侧下鼻甲骨折外移及上鼻甲下1/3 部分切除。术后常规抗感染、鼻喷激素治疗,术后3 d 清理鼻腔,保持鼻腔通畅。常规鼻腔冲洗、换药,换药时清除手术鼻腔鼻窦内分泌物,去除痂皮、囊泡,分离黏连。
1.6 术后嗅觉功能转归判断方法
所有患者术后随访3 个月,采用五味试嗅液嗅觉检测法[14]评估患者术前、术后3 个月嗅觉功能。将5种气味分别由低到高配置8 个不同浓度,每个浓度分别计为-2 分、-1 分、0 分、1 分、2 分、3 分、4 分、5 分。将蘸有嗅液的试纸置于患者鼻前庭前1~2 cm,让患者辨识,计算平均嗅觉阈值(5种气味总分之和除以5),将平均嗅觉阈值分为5 级:≤1 分为1 级,表示嗅觉正常;>1.0~2.5 分为2 级,表示嗅觉轻度障碍;>2.5~4.0 分为3 级,表示嗅觉功能中度障碍;>4.0~5.5 分为4 级,表示嗅觉功能重度障碍;>5.5 分为5 级,表示嗅觉功能丧失。术后3 个月,患者嗅觉功能较术前提高≥1 级为嗅觉功能改善,否则为嗅觉功能未改善。
1.7 统计学方法
数据分析采用SPSS 18.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验或方差分析,进一步两两比较用LSD-t检验;计数资料以构成比或率(%)表示,比较用χ2检验;绘制受试者工作特征(receiver operating characteristic curve,ROC)曲线;影响因素的分析用逐步多因素Logistic 回归模型。P<0.05 为差异有统计学意义。
2 结果
2.1 术前不同嗅觉功能障碍程度患者鼻黏膜IL-17、EOS表达
121 例CRS 患者中,无嗅觉功能丧失患者,嗅觉功能轻度障碍患者29 例(23.97%),中度障碍患者72 例(59.50%),重度障碍患者20 例(16.53%)。
嗅觉功能轻、中、重度障碍组患者术前IL-17、EOS 表达比较,经方差分析,差异有统计学意义(F=51.994 和107.373,均P=0.000)。进一步两两比较结果:嗅觉功能轻度障碍组IL-17、EOS 表达低于嗅觉功能中、重度障碍组(P<0.05),嗅觉功能中度障碍组IL-17、EOS 表达低于嗅觉功能重度障碍组(P<0.05)。见表1。
表1 术前不同嗅觉功能障碍程度患者鼻黏膜IL-17、EOS表达比较 (%,±s)
注:①与嗅觉功能轻度障碍组比较,P<0.05;②与嗅觉功能中度障碍组比较,P<0.05。
EOS 19.68±2.45 28.84±4.92①40.61±7.14①②107.373 0.000组别嗅觉功能轻度障碍组嗅觉功能中度障碍组嗅觉功能重度障碍组F 值P 值n 29 72 20 IL-17 25.03±4.15 31.99±5.68①42.89±8.93①②51.994 0.000
2.2 术后嗅觉功能转归情况
截止随访结束,121 例CRS 患者中有2 例患者失访,剩余119 例CRS 患者中有96 例(80.67%)嗅觉功能改善,23 例(19.33%)嗅觉功能未改善。
2.3 嗅觉功能改善组与嗅觉功能未改组临床资料比较
嗅觉功能未改善组与嗅觉功能改善组性别、年龄、BMI、合并症(变应性鼻炎、哮喘、鼻中隔偏曲、鼻息肉)、鼻窦炎手术史、吸烟史、饮酒史、CRS 病程、ALT、AST、尿素、肌酐、尿酸、甘油三酯、总胆固醇、VAS 评分(鼻塞、流涕、嗅觉、头/面痛)、外周血中性粒细胞占比、外周血CD3+细胞占比、CD40L 比较,差异无统计学意义(P>0.05);两组鼻窦CT 评分、Lund-Kennedy 评分、外周血CD4+细胞占比、外周血CD8+细胞占比、IgE、CCL4、IL-17、EOS 比较,差异有统计学意义(P<0.05),嗅觉功能改善组鼻窦CT 评分、Lund-Kennedy 评分、外周血CD8+细胞占比、IgE、CCL4、IL-17、EOS 均低于嗅觉功能未改善组,而外周血CD4+细胞占比高于嗅觉功能未改善组。见表2。
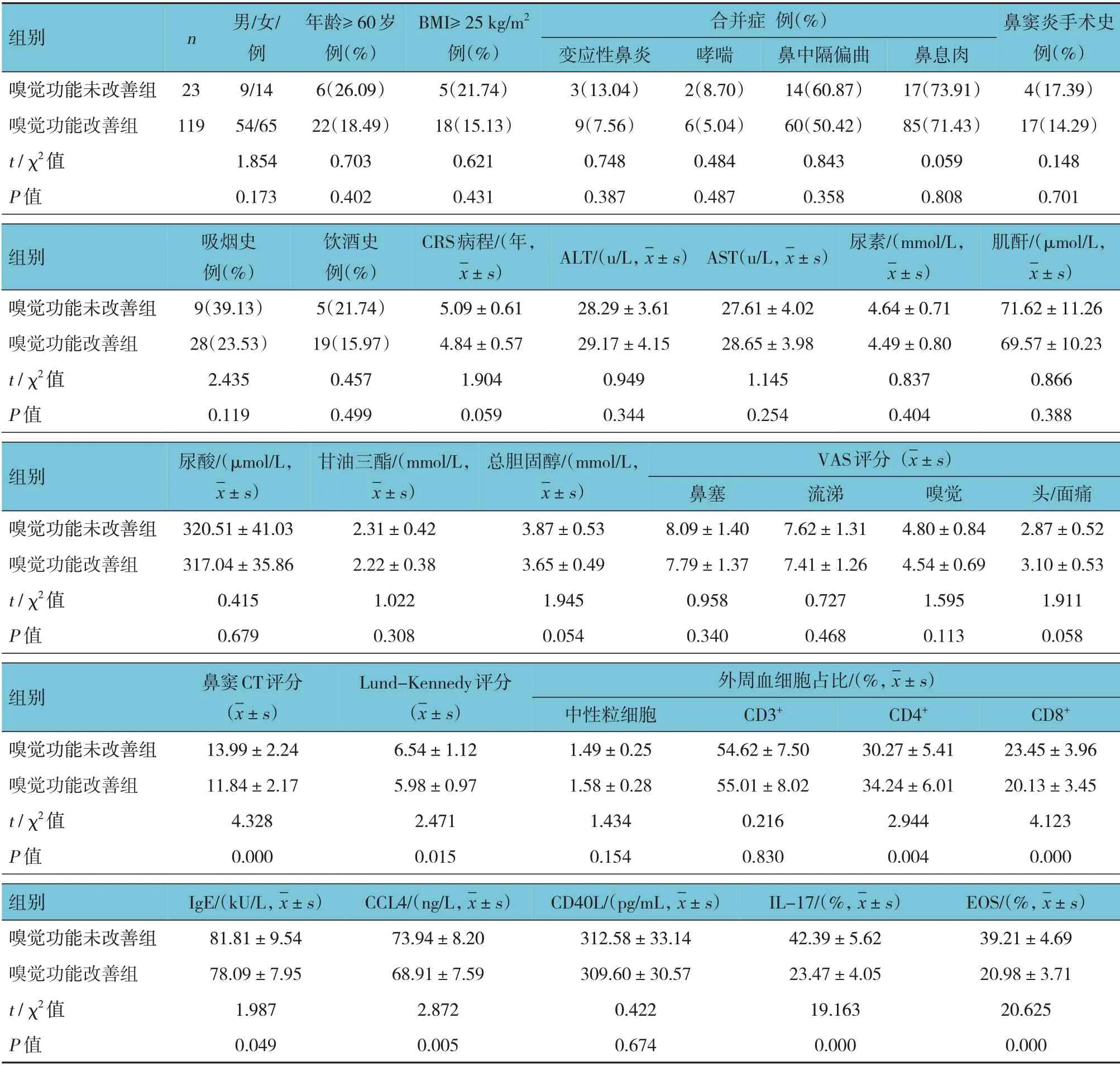
表2 嗅觉功能未改善组与嗅觉功能改善组患者临床资料比较
2.4 影响CRS患者术后嗅觉功能转归的多因素分析
以CRS 患者术后嗅觉功能转归为因变量(嗅觉功能改善=0,嗅觉功能未改善=1),鼻窦CT 评分、Lund-Kennedy 评分、外周血CD4+细胞占比、外周血CD8+细胞占比、IgE、CCL4、IL-17、EOS 为自变量(均赋值为连续变量),引入水准为0.05,剔除水准为0.10,进行逐步多因素Logistic 回归分析,结果显示:鼻窦CT 评分[=3.857(95% CI:1.587,9.375)]、Lund-Kennedy 评分 [=3.827(95% CI:1.575,9.300)]、IL-17[=3.367(95%CI:1.385,8.183)]、EOS[=3.680(95% CI:1.514,8.944)]是CRS 患者术后嗅觉功能转归的影响因素(P<0.05)。见表3。

表3 影响CRS患者术后嗅觉功能转归的逐步多因素Logistic回归分析参数
2.5 鼻黏膜IL-17、EOS 预测CRS 患者术后嗅觉功能转归的价值
ROC 曲线结果显示,鼻黏膜IL-17、EOS 及两者联合预测CRS 患者术后嗅觉功能转归的敏感性分别为78.26%、73.91%和73.91%,特异性分别为74.79%、79.83% 和89.92%,曲 线 下面积(area under curve,AUC)分别为0.754、0.772 和0.879。见表4和图1。
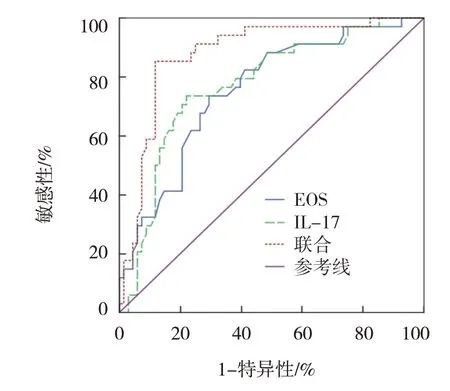
图1 鼻黏膜IL-17、EOS预测CRS患者术后嗅觉功能转归的ROC曲线
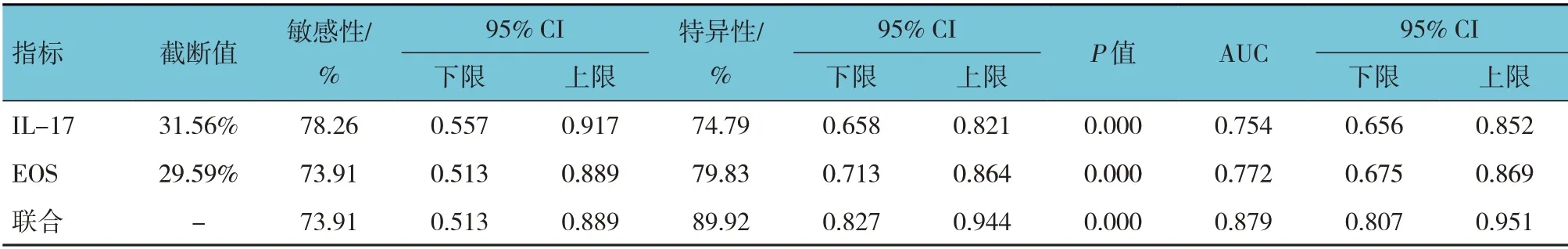
表4 鼻黏膜IL-17、EOS预测CRS患者术后嗅觉功能转归的价值
2.6 典型病例
32 岁男性CRS 患者,诊断为鼻窦炎伴鼻息肉,术后3 个月左右鼻腔均恢复良好,鼻内镜检查见图2。
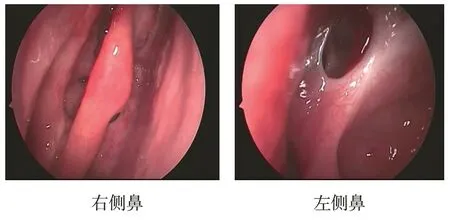
图2 术后3个月鼻内镜下所见
3 讨论
CRS 是耳鼻喉科常见慢性炎症性疾病之一,规范化鼻内镜手术是治疗CRS 的常用方案。CRS 患者术前多伴有不同程度嗅觉功能障碍,CRS 嗅觉障碍的主要特点是定量嗅觉减退,包括嗅觉下降或丧失。虽然国内外研究均证实鼻内镜手术可改善CRS 患者嗅觉功能,但仍有部分患者术后嗅觉功能改善不明显,嗅觉功能能否有效恢复将直接影响手术效果[6-7]。人体嗅觉黏膜位于上鼻甲内侧面及其相对应鼻中隔部位,鼻道内的炎症微环境改变可能对嗅觉神经元功能、传递功能产生有害影响,嗅细胞减少、萎缩、退化,无法察觉、识别嗅素,影响CRS 患者嗅觉功能[15]。有研究表明,CRS 嗅觉功能障碍与嗅区EOS 浸润有关,而IL-17 是由Th17 分泌的强促炎因子之一,具有强大的趋化、激活中性粒细胞和EOS 的作用,与慢性炎症性疾病发生关系密切[9]。Th17 还可调节Th2 介导的EOS 浸润为主的炎症反应,通过不同细胞内信号激酶调节EOS 功能,以促进炎症反应。鼻黏膜IL-17 和EOS 可能介导鼻道内炎症反应,两者可能与CRS 患者术后嗅觉功能转归有关,但目前尚未见相关报道,故本研究通过前瞻性研究探讨了该问题。
本研究结果表明,嗅觉功能轻度障碍组IL-17、EOS 表达低于嗅觉功能中、重度障碍组,中度障碍组IL-17、EOS 表达低于重度障碍组,说明CRS 患者鼻黏膜IL-17、EOS 表达与嗅觉功能障碍严重程度有关。逐步多因素Logistic 回归分析结果表明,鼻窦CT 评分、Lund-Kennedy 评分、IL-17、EOS 是影响CRS 患者术后嗅觉功能转归的独立因素,提示并印证IL-17、EOS 表达与CRS 患者术后嗅觉功能转归有关,IL-17、EOS 可作为预测CRS 患者术后嗅觉功能的客观生物标志物。当鼻腔黏膜发生炎症反应时,影响T 淋巴细胞、B 淋巴细胞、自然杀伤细胞增殖、分化,影响机体免疫应答反应,刺激Th17 细胞分化,生成过量IL-17,诱导上皮细胞产生过量趋化因子等炎症因子,出现中性粒细胞、巨噬细胞停滞、聚集现象,促进鼻腔、气道炎症反应,并使炎症扩散及局部组织损伤、黏膜重塑,从而引起组织水肿、血管扩张,影响嗅裂区并对嗅觉功能造成影响。EOS 参与炎症、上皮和组织损伤、重塑、超敏反应,可诱导Th2 极性T 细胞聚集于局部炎症组织,促进上皮向间质转化,改变气道机械反应。组织EOS 局部活化、脱颗粒可产生二磷酸亚甲基、嗜酸细胞阳离子蛋白等碱性蛋白、血小板活化因子等炎性介质,活化炎症细胞因子,增强局部炎症反应程度,损伤上皮细胞,造成鼻窦黏膜水肿,阻塞嗅区通道,影响CRS 患者术后嗅觉功能恢复。ROUYAR 等[16]研究发现,EOS 相关的脱颗粒蛋白可以影响嗅感觉神经元的凋亡与再生,可能该途径是EOS 影响CRS 患者嗅觉功能的又一因素,其具体作用机制仍需后续进一步研究。ROC 曲线结果显示,鼻黏膜IL-17、EOS 联合预测CRS 患者术后嗅觉功能转归的敏感性、特异性、AUC 均高于IL-17、EOS 单独预测,提示鼻黏膜IL-17、EOS 联合预测CRS 患者术后嗅觉功能转归效能更好,价值较高。
综上所述,鼻黏膜IL-17、EOS 表达与CRS 患者鼻内镜术后嗅觉功能有关,两者联合预测CRS 患者鼻内镜术后嗅觉功能转归效能较好,更准确的作用机制有待后续进一步研究阐明。本研究不足之处在于样本量较少,为单中心研究,术后随访时间有限,后期希望能够扩大样本量、延长随访时间进一步验证。
