脓毒症合并急性呼吸窘迫综合征患者外周血脂质运载蛋白-2及其受体的表达及其临床意义*
2022-11-02赵云峰陈振华顾维立
赵云峰,陈振华,顾维立
(南通市第一人民医院1.重症医学科,2.神经外科,江苏 南通 226000)
脓毒症是由感染引起的宿主反应失调,可导致多器官功能障碍,患者临床症状复杂,病情进展迅速,常导致急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS),患者临床病理表现为弥漫性肺泡浸润及肺泡毛细血管通透性改变[1]。临床调查显示,脓毒症患者ARDS 发生率为25%~50%,脓毒症患者并发ARDS 后病情恶化加剧,可发展为多器官衰竭、休克,严重者可导致死亡[2]。临床研究表明,早期评估脓毒症合并ARDS 患者病情变化对于改善预后具有重要作用[3]。脂质运载蛋白-2(Lipocalin-2,LCN-2)是一种脂肪细胞因子,又称为中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin,NGAL),具有调节金属蛋白酶9 活性,运输疏水性小分子等功能,在多种免疫炎症疾病发生、发展中具有重要调节作用[4]。NGAL 可以结合中性粒细胞明胶酶相关脂质运载蛋白受体(neutrophil gelatinase-associated lipocalin receptor,NGALR)诱导机体氧化损伤,调节细胞的生长、成熟过程[5]。研究发现,NGAL 在脓毒症和ARDS 患者疾病诊断、预后中均有较高的预测价值[6]。然而,LCN-2、NGALR 水平在脓毒症合并ARDS 患者中的表达以及对预后的预测价值鲜有报道。故本研究选取南通市第一人民医院收治的98例脓毒症合并ARDS 患者,探究外周血LCN-2、NGALR 表达情况及其临床意义。
1 资料与方法
1.1 临床资料
选取2020年1月—2022年1月南通市第一人民医院收治的脓毒症合并ARDS 患者98 例作为脓毒症合并ARDS 组。其中,男性52 例,女性46 例,年龄20~75 岁,平均(57.18±9.35)岁。根据急性呼吸窘迫综合征柏林标准[7],将脓毒症合并ARDS患者分为轻度组[氧合指数(oxygenation index,OI)>200~300 mmHg]、中度组(OI>100~200 mmHg)和重度组(OI ≤100 mmHg),分别有30 例、42 例和26 例。另选取同期本院收治的82 例单纯脓毒症患者和74 例健康体检者作为单纯脓毒症组和对照组。其中,单纯脓毒症组中男性44 例,女性38例;年龄21~76 岁,平均(58.76±9.74)岁;对照组中 男 性41 例,女性33 例;年龄20~76 岁,平均(58.49±9.31)岁。3 组性别、年龄比较,差异无统计学意义(P>0.05),具有可比性。本研究获得医院伦理委员会批准,患者及其家属均签署知情同意书。
1.2 纳入标准与排除标准
纳入标准:①符合《中国脓毒症/脓毒性休克急诊治疗指南(2018)》[8]脓毒症诊断标准;②符合《急性呼吸窘迫综合征患者机械通气指南(试行)》[9]ARDS 诊断标准;③年龄20~75 岁;④经影像学检查确诊。排除标准:①入院24 h 内死亡;②急慢性炎症疾病;③血液系统疾病;④免疫系统疾病;⑤心、肝、肾严重功能障碍;⑥妊娠期或哺乳期女性;⑦恶性肿瘤。
1.3 方法
所有患者入院后第2 天清晨采集空腹静脉血3 mL,健康体检者于体检当日采集空腹静脉血3 mL,3 500 r/min 离心10 min,分离血清,采用酶联免疫吸附试验测定外周血LCN-2 及NGALR 水平,试剂盒均购自上海酶联生物科技有限公司。
随访21 d,统计脓毒症合并ARDS 患者生存情况,并分为死亡组和存活组,分别有32 例和66 例。收集两组性别、年龄、基础疾病(糖尿病、高血压、冠状动脉粥样硬化性心脏病)、多器官衰竭、机械通气、OI、白细胞计数(white blood cell count,WBC)、C反应蛋白(C-reactive protein,CRP)、降钙素原(procalcitonin,PCT)、空腹血糖(fasting blood glucose,FBG)、甘油三酯(Triglyceride,TG)、肿瘤坏死因子-α(tumor necrosis factor α,TNF-α)、肌酐(Creatinine,Cr)、尿酸(uric acid,UA)、总胆固醇(total cholesterol,TC)、LCN-2、NGALR 等资料。
1.4 统计学方法
数据分析采用SPSS 22.0 统计软件,计量资料以均数±标准差(±s)表示,比较用t检验或方差分析,进一步两两比较用SNK-q检验;计数资料以构成比或率(%)表示,比较用χ2检验;影响因素的分析采用多因素Logistic 回归分析模型;相关性分析用Pearson 法;绘制受试者工作特征(receiver operating characteristic,ROC)曲线。P<0.05 为差异有统计学意义。
2 结果
2.1 死亡组与存活组临床资料比较
死亡组与存活组性别、年龄、基础疾病、机械通气、WBC、PCT、FBG、TG、TNF-α、Cr、UA、TC 比较,差异均无统计学意义(P>0.05)。死亡组与存活组多器官衰竭、OI、CRP、LCN-2、NGALR 比较,差异有统计学意义(P<0.05),死亡组多器官衰竭患者多于存活组,CRP、LCN-2、NGALR 高于存活组,OI 低于存活组。见表1。
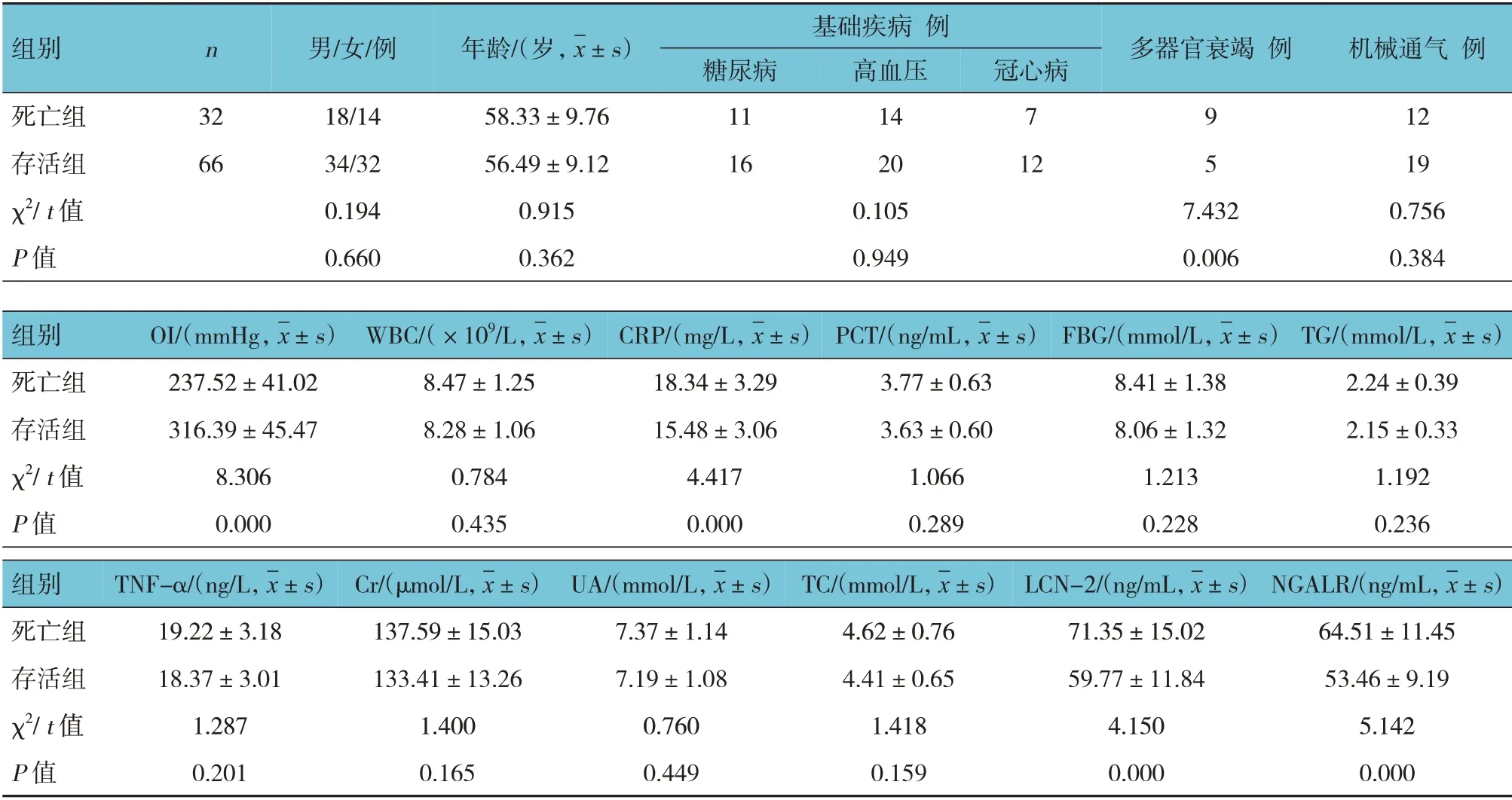
表1 死亡组与存活组临床资料比较
2.2 各组外周血LCN-2、NGALR水平比较
各组外周血LCN-2、NGALR 水平比较,差异有统计学意义(P<0.05),脓毒症合并ARDS 组、单纯脓毒症组高于对照组,脓毒症合并ARDS 组高于单纯脓毒症组。见表2。
表2 各组外周血LCN-2及NGALR水平比较 (ng/mL,±s)
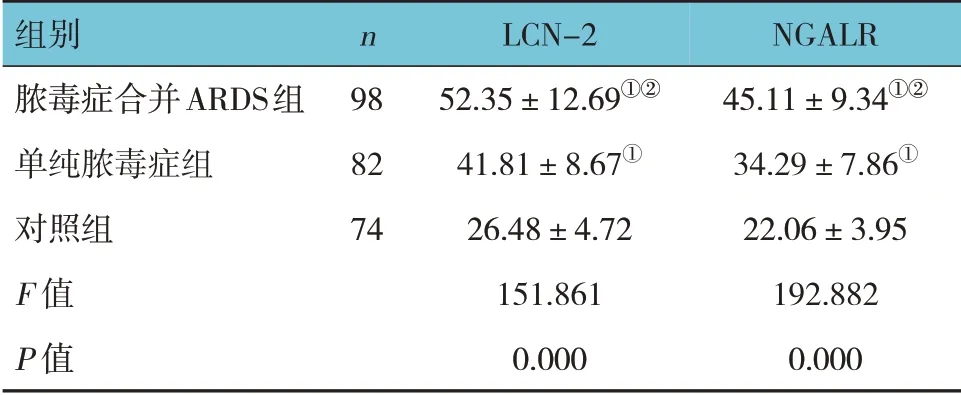
表2 各组外周血LCN-2及NGALR水平比较 (ng/mL,±s)
注:①与对照组比较,P<0.05;②与单纯脓毒组比较,P<0.05。
组别脓毒症合并ARDS组单纯脓毒症组对照组F 值P 值NGALR 45.11±9.34①②34.29±7.86①22.06±3.95 192.882 0.000 n 98 82 74 LCN-2 52.35±12.69①②41.81±8.67①26.48±4.72 151.861 0.000
2.3 不同严重程度组外周血LCN-2、NGALR水平比较
不同严重程度组外周血LCN-2、NGALR 水平比较,差异有统计学意义(P<0.05),重度组和中度组高于轻度组,重度组高于中度组。见表3。
表3 不同严重程度组外周血LCN-2及NGALR水平比较 (±s)
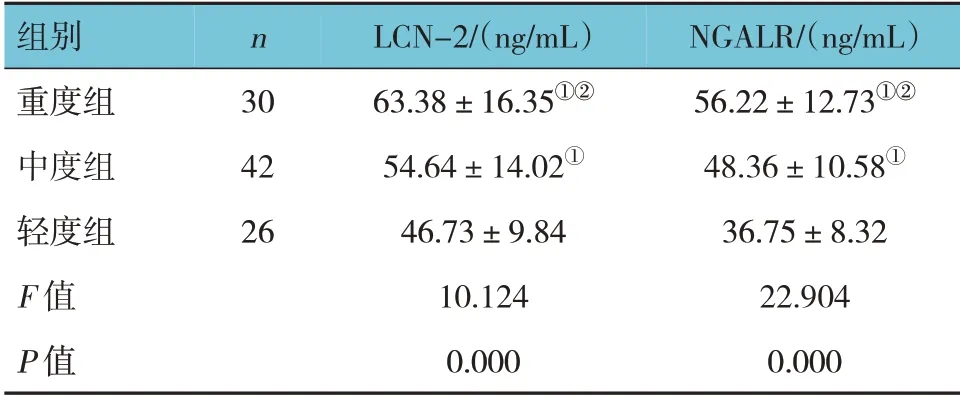
表3 不同严重程度组外周血LCN-2及NGALR水平比较 (±s)
注:①与轻度组比较,P<0.05;②与中度组比较,P<0.05。
组别重度组中度组轻度组F 值P 值NGALR/(ng/mL)56.22±12.73①②48.36±10.58①36.75±8.32 22.904 0.000 n 30 42 26 LCN-2/(ng/mL)63.38±16.35①②54.64±14.02①46.73±9.84 10.124 0.000
2.4 脓毒症合并ARDS 患者外周血LCN-2、NGALR水平与OI的相关性
Pearson 相关性分析显示,脓毒症合并ARDS 患者外周血LCN-2、NGALR 水平与OI 均呈负相关(r=-0.390 和-0.487,均P=0.000)。见图1、2。
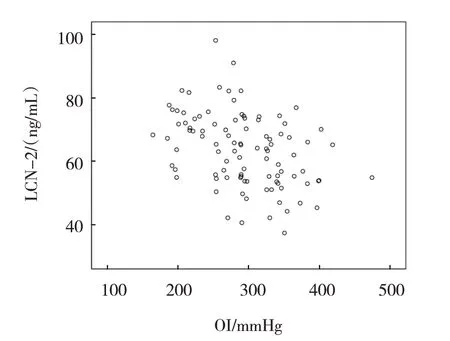
图1 脓毒症合并ARDS患者外周血LCN-2水平与OI的相关性散点图
2.5 脓毒症合并ARDS患者死亡的多因素Logistic回归分析
将多器官衰竭(否=0,是=1)、OI(>300 mmHg=0,≤300 mmHg=1)、CRP(取实测值)、LCN-2(取实测值)、NGALR(取实测值)作为自变量,是否死亡(否=0,是=1)作为因变量,进行多因素Logistic 回归分析(引入水准为α=0.05,剔除标准为α=0.10),结果显示:多器官衰竭[=4.112(95% CI:1.246,13.569)]、OI≤300 mmHg [=-3.473(95% CI:1.053,11.459)]、LCN-2 [=3.904(95% CI:1.183,12.882)]、NGALR[=4.031(95% CI:1.222,13.301)]是脓毒症合并ARDS 患者死亡的危险因素(P<0.05)。见表4。
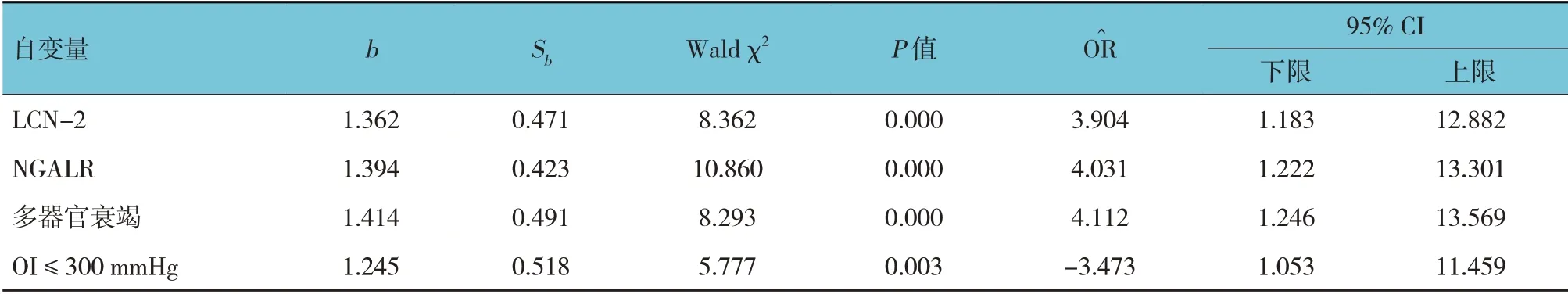
表4 脓毒症合并ARDS患者死亡的多因素Logistic回归分析参数
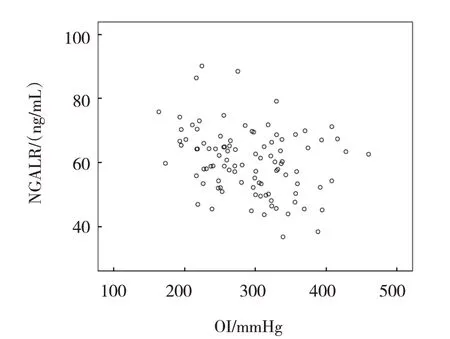
图2 脓毒症合并ARDS患者外周血NGALR水平与OI的相关性散点图
2.6 外周血LCN-2 及NGALR 水平预测脓毒症合并ARDS患者死亡的价值
ROC 曲线结果显示,外周血LCN-2 及NGALR 敏感性分别为84.37%(95% CI:0.672,0947)、81.25%(95% CI:0.636,0.928),特异性分别为78.79%(95%CI:0.670,0.879)、77.27%(95%CI:0.653,0.867),曲线下面积(area under the curve,AUC)分别为0.851(95%CI:0.765,0.915)、0.818(95% CI:0.727,0.888),两者联合敏感性、特异性、AUC 分别为78.12%(95% CI:0.600,0.907)、96.97%(95% CI:0.895,0.996)、0.925(95%CI:0.853,0.968)。见表5和图3。
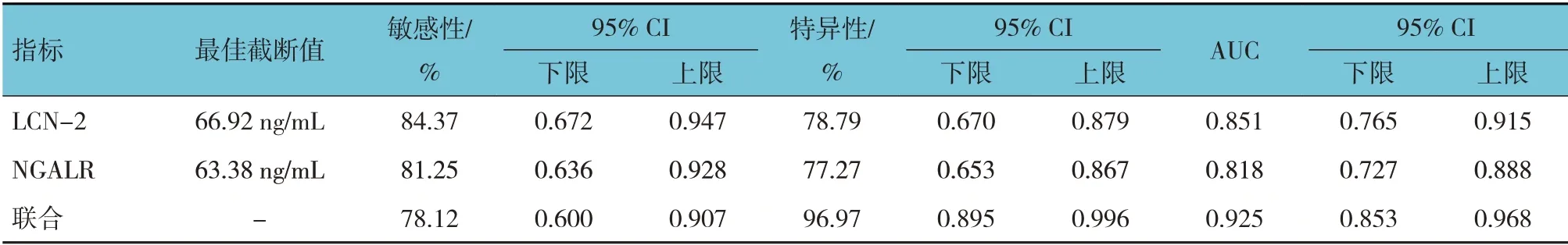
表5 外周血LCN-2及NGALR水平预测脓毒症合并ARDS患者死亡的效能分析
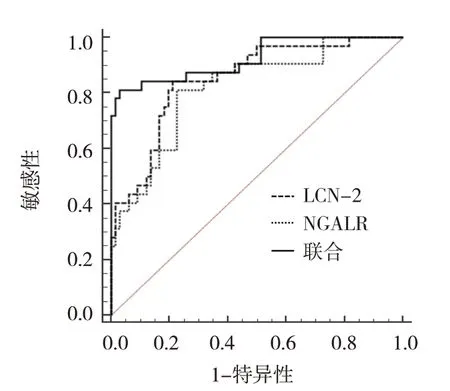
图3 外周血LCN-2及NGALR水平预测脓毒症合并ARDS患者死亡的ROC曲线
3 讨论
脓毒症是一种常见的炎症反应综合征,随着病情进展可导致肺、肾、心等多器官功能障碍,而肺是最容易受累器官,极易引起ARDS[10]。脓毒症患者机体释放大量内毒素促进炎症细胞合成炎症因子和黏附分子,诱导中性粒细胞和内皮细胞黏附分泌蛋白酶,加重内皮细胞和上皮细胞损伤,引起肺间质纤维化和肺泡组织水肿,降低肺部氧交换能力,最终诱发ARDS[11]。OI 和健康状况评分常用于脓毒症合并ARDS 患者预后,但该指标容易受客观因素影响,预测准确性相对较低[12]。因此,寻找准确预测脓毒症合并ARDS 患者预后的敏感指标具有重要意义。
LCN-2 在免疫应答和炎症趋化中具有重要作用,LCN-2 通过结合细菌的含铁细胞影响铁发挥抗菌效应,并且LCN-2 是细菌来源的趋化剂N-甲基蛋异亮苯丙肽的受体之一,能诱导趋化因子、白细胞介素等白细胞内颗粒释放,参与炎症趋化和免疫应答[13]。NGALR 首次从小鼠FL5.12 细胞上分离,参与LCN-2 的内化和细胞转运功能,NGALR 结合LCN-2后可能启动细胞内部的信号转导机制,促使细胞异常增殖或表型转化[14]。有研究指出,LCN-2 和NGALR 在狼疮肾炎患者中异常表达,通过促进机体炎症损伤加重肾功能损伤[15]。
本研究中脓毒症合并ARDS 患者外周血LCN-2及NGALR 水平均异常升高,且随着病情严重程度的增加,外周血LCN-2 及NGALR 水平逐渐升高,Pearson 相关性分析显示,脓毒症合并ARDS 患者外周血LCN-2 及NGALR 水平与OI 均呈负相关,说明脓毒症合并ARDS 患者外周血LCN-2 及NGALR 水平变化与病情发展密切相关。LCN-2 主要通过内吞作用进入细胞,可作为炎症疾病和肿瘤患者病情评估的重要标志物[16]。研究发现,LCN-2 在中性粒细胞、巨噬细胞中均可表达,在机体炎症病理状态下急剧升高,脓毒症合并ARDS 患者随着病情加重,大量中性粒细胞进入循环,LCN-2 作为分泌蛋白被大量释放,促进基质降解,加重机体炎症反应[17]。NGALR 通过与LCN-2 结合,通过胞吐作用出胞,进而被循环利用[18]。此外,NGALR 可以转运结合铁离子的LCN-2 到细胞内,增加细胞分裂增殖能力和侵袭能力[19]。
本研究多因素Logistic 回归分析结果显示,多器官衰竭、OI ≤300 mmHg、LCN-2、NGALR 均是脓毒症合并ARDS 患者死亡的危险因素。动物实验研究发现,LCN-2 在肺泡上皮细胞炎症反应中既是效应细胞,又是靶细胞,可能作为炎症刺激感受器参与肺损伤[20]。汪德聪等[21]研究报道,脓毒症死亡患者血清LCN-2 水平异常升高,是脓毒症患者死亡的独立危险因素。NGALR 作为LCN-2 受体,通过与LCN-2结合在病理损伤中发挥促进作用[22]。梁新等[23]研究报道,慢性阻塞性肺疾病患者血清LCN-2 表达水平与WBC、TNF-α、CRP、IL-8 等炎症因子呈正相关,是影响患者病情严重程度的独立危险因素。外周血LCN-2 及NGALR 水平在机体炎症发生、发展中具有重要影响。本研究ROC 结果显示,外周血LCN-2 及NGALR 水平预测脓毒症合并ARDS 患者死亡的最佳截断点分别为66.92 ng/mL 和63.38 ng/mL,两者联合的特异性和AUC 分别为96.97%和0.925。因此,临床动态监测脓毒症合并ARDS 患者外周血LCN-2 及NGALR 水平变化,能够及时了解患者病情进展,对于指导治疗方案的制订,降低患者死亡风险具有重要指导作用。然而,本研究病例数有限,导致结果有一定的局限性。
综上所述,脓毒症合并ARDS 患者外周血LCN-2、NGALR 水平均异常升高,临床检测外周血LCN-2、NGALR 水平,可作为预测脓毒症合并ARDS患者死亡的敏感指标。
