CT和MRI对原发性输卵管癌及卵巢囊腺癌的鉴别诊断价值
2022-11-01胡旭宇周静崔延安任帅王中秋任青玲管群
胡旭宇,周静,崔延安,任帅,王中秋,任青玲,管群
作者单位: 210029 江苏 南京,南京中医药大学附属医院江苏省中医院 放射科(胡旭宇,周静,崔延安,任帅,王中秋);妇科(任青玲,管群)
原发性输卵管癌(primary fallopian tube carcinoma,PFTC)是一种少见的恶性肿瘤,占女性生殖系统恶性肿瘤的0.14%~1.8%[1],由于盆腔PFTC发病率低,临床表现缺乏特异性,极易被误诊为卵巢囊腺癌[2]。尽管PFTC和卵巢囊腺癌的治疗原则相似,但对疑似PFTC行手术分期时,因PFTC有早期淋巴结扩散和腹膜后淋巴结转移的倾向,均建议行淋巴结清扫术[3]。术前准确鉴别PFTC和卵巢囊腺癌,对于手术方式的选择及患者预后的评估均具有一定帮助。目前,CT和MRI检查已经成为临床上术前诊断PFTC的主要方法,本研究通过分析PFTC和卵巢囊腺癌的影像学特征,探讨二者的影像鉴别要点,为临床诊断和治疗提供帮助。
1 资料与方法
1.1 临床资料 选择南京中医药大学附属医院江苏省中医院2018年1月至2021年12月收治的经手术病理证实的15例PFTC和20例卵巢囊腺癌。年龄24~82(55.1±8.2)岁。
1.2 检查方法 MRI检查采用西门子3.0 T超导磁共振Magneton Verio机器,多通道相控阵线圈,盆腔先行平扫检查,注射对比剂钆喷酸葡胺注射液(马根维显)后行增强扫描,扫描范围从髂总动脉到耻骨联合,矢状位T2WI压脂序列:TR 4 500 ms,TE 90 ms,层厚4 mm;轴位T2WI序列:TR 3 500 ms,TE 85 ms,层厚4 mm;轴位T2WI压脂序列:TR 5 400 ms,TE 90 ms,层厚4 mm;轴位T1WI序列:TR 730 ms,TE 15 s,层厚4 mm;轴位T1WI压脂序列:TR 3.9 ms,TE 1.4 ms,层厚3 mm。静脉团注钆喷替酸葡甲胺(Gd-DTPA)15 ml后,于动脉早期15 s、动脉晚期30 s、实质期60 s和延迟期90 s共4期扫描。
CT检查图像采用飞利浦Brilliance 128层CT机,管电压120 kV,管电流250 mA,螺距0.8~1.0,扫描层厚及重组间隔1 mm。取仰卧位,行全腹部平扫及动态增强扫描,增强采用肘静脉团注碘普罗胺注射液(优维显300 g/L),注射速率3~5 ml/s,共100 ml,扫描层厚及重组间隔1 mm。
1.3 图像处理及数据分析 将所有患者CT及MRI图像在GE Centricity RIS CE V3.0版PACS系统进行图像测量和后处理。由2位副主任职称医师对影像图片资料进行分析诊断,意见不一致时与第3位从事妇科影像诊断的主任医师讨论,分析对比PFTC与卵巢囊腺癌的影像学特征:病灶单侧或双侧发病、病灶囊实性成分、有无腊肠征、病灶实性部分强化程度、有无宫腔积液、输卵管积液和盆腔淋巴结转移情况。其中病灶囊实性成分分为3类,第一类为囊性病灶为主伴附壁乳头状结节(实性成分<1/3);第二类为囊实性病灶(实性成分1/3~2/3),第三类为实性病灶(实性成分>2/3)[2]。病灶实性部分强化程度包括:①最大CT净增值:同时测量实性部分强化最大CT值及平扫CT值,二者之差即为CT最大净增值。②最大信号强化比率:测量肿瘤实性部分最明显强化信号值及平扫对应区域信号值,最大信号强度比率=(SI增强后最高值-SI增强前最高值)/SI增强前最高值。
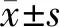
2 结果
15例PFTC患者中有9例只做了CT检查,4例只做了MRI检查,2例同时做了CT和MRI检查。20例卵巢囊腺癌患者中有8例只做了CT检查,8例只做了MRI检查,4例同时做了CT和MRI检查。
PFTC组的发病年龄为(55.9±8.0)岁,卵巢囊腺癌组为(55.1±7.7)岁,差异无统计学意义(t=0.299,P>0.05)。影像学特征比较详见表1。两组病灶发生侧别差异无统计学意义(P=0.540)。PFTC组中有4例病灶形态出现腊肠样改变(图1~3),4例输卵管积液(图4)和宫腔积液(图5),而卵巢囊腺癌中无腊肠样改变、宫腔积液/输卵管积液患者,差异有统计学意义(P=0.018)。PFTC组中囊性为主伴附壁结节2例(图5),囊实性病灶3例(图2),实性病灶10例(图1、3),而卵巢囊腺癌组中囊性为主伴附壁结节10例(图6),囊实性病灶7例,实性病灶3例,两组差异有统计学意义。PFTC组淋巴结转移发生率高于卵巢囊腺癌组,差异有统计学意义(P=0.045)。两组病灶实性部分强化程度差异无统计学意义(P>0.05)。
3 讨论
PFTC典型的临床症状为异常阴道流血或流液、腹痛、盆腔肿块三联征,然而三联征发生率仅6%~15%[4],所以根据临床症状很难区分PFTC与卵巢囊腺癌。本研究试图探讨基于术前CT或MRI成像来鉴别PFTC与卵巢囊腺癌,寻找具有鉴别诊断价值的影像征象。本研究中大多数PFTC和卵巢囊腺癌患者均为绝经后女性,无年龄特异性。

表1 原发性输卵管癌与卵巢囊腺癌的影像学特征比较 [例(%)]
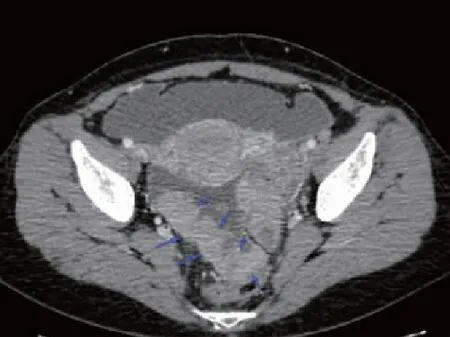
图1 42岁女性,双侧输卵管高级别浆液性癌,腹部增强CT示子宫右后缘实质性病灶呈迂曲条状的腊肠样改变,伴盆腔积液,右侧附件区见囊实性病灶
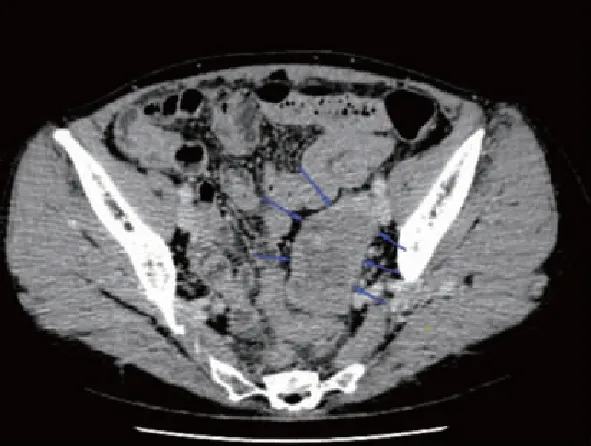
图2 55岁女性,左侧输卵管高级别浆液性癌伴坏死,左侧附件区囊实性病灶呈腊肠样改变
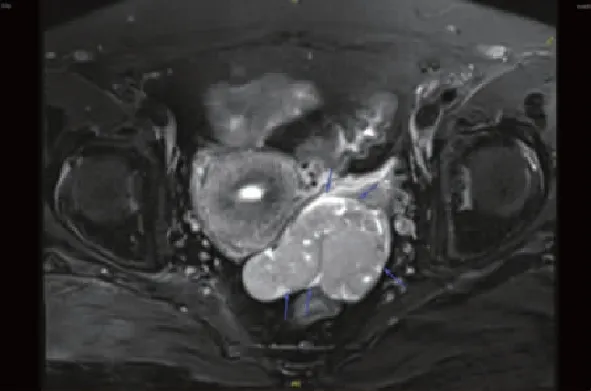
图3 53岁女性,左侧输卵管高级别浆液性癌,肿瘤局限性在输卵管内;磁共振T2WI压脂序列示左侧实质性病灶呈腊肠样改变,伴输卵管内轻度积水

图4 57岁女性,左侧输卵管高级别浆液性癌,磁共振T1WI冠状位压脂序列增强示左侧附件区实性强化病灶伴输卵管积水扩张迂曲
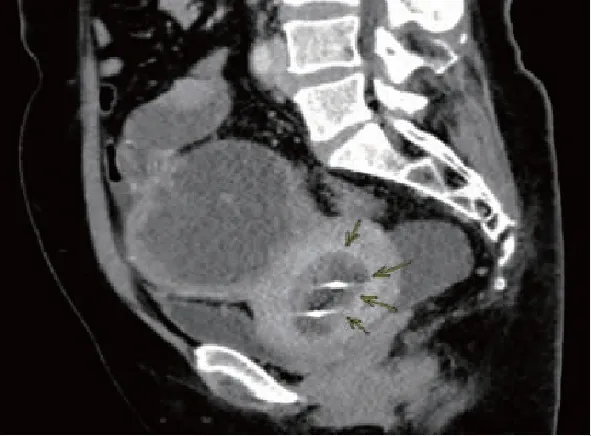
图5 56岁女性,右侧输卵管癌肉瘤累及同侧卵巢,腹部增强CT矢状位示宫腔明显积液扩张,宫旁不规则厚壁囊性病灶伴壁结节突起

图6 58岁女性,双侧卵巢低级别浆液性癌,磁共振T2WI冠状位图像示双侧附件区多房混杂信号囊性病灶伴多个乳头状突起结节
PFTC肿瘤细胞沿着输卵管走行方向延伸、生长,影像学表现出现腊肠征[5],肿瘤细胞阻塞输卵管并产生大量的液体导致输卵管积水扩张,如果输卵管积液通过子宫及阴道排出,就会引起宫腔积液[6]。本研究有4例患者出现腊肠征、输卵管积液和宫腔积液,而卵巢囊腺癌没有上述影像学征象,故当绝经期妇女影像征象出现腊肠征、肿瘤伴输卵管积液和宫腔积液时,对于诊断PFTC具有提示价值,此研究结果与既往报道一致[7-8]。
当PFTC肿瘤组织侵犯输卵管壁并突破输卵管浆膜层向周围侵犯时,病灶形态就不规则,此时鉴别PFTC和卵巢囊腺癌比较困难。卵巢囊腺癌通常表现为囊性为主伴附壁结节、囊实性肿块或不规则实性肿块[9],本研究中卵巢囊腺癌出现囊性为主伴附壁结节影像征象比例为50.0%(10/20),而PFTC出现此影像征象的比例为13.3%(2/15),因此囊性肿块伴附壁结节对于诊断卵巢囊腺癌具有一定的提示价值。PFTC和卵巢囊腺癌的大部分强化程度低于子宫肌层,本研究显示两组肿瘤实性成分强化程度差异无统计学意义,原因可能为:临床上对于女性卵巢病变首选超声检查,如果超声不能确定卵巢病灶的良恶性时,会进一步行CT或MRI检查来明确诊断,本研究中卵巢癌的病例相对较早期,实性为主病灶只占很少一部分(3/20),既往研究报道卵巢囊腺癌的实性成分强化程度高于原发性输卵管癌,原因是他们纳入的卵巢囊腺癌病例偏晚期,病灶体积较大,出现实性成分的比例较高[10]。本研究中PFTC患者淋巴结转移发生率高于卵巢囊腺癌患者,原因可能是PFTC有早期淋巴结扩散更高的倾向,伴有淋巴结转移的PFTC患者预后明显差于卵巢囊腺癌患者[11-12]。
本研究尚存在不足:①纳入病例数不够;②纳入的卵巢囊腺癌病例偏早期,实性成分为主的偏少,造成强化程度不够明显;③纳入的病例不是全部同时进行CT及MRI检查,MRI检查在显示输卵管积液和宫腔积液方面更准确,可以更清晰地显示腊肠征及输卵管积水的输卵管壁,同时囊壁的一些小的乳头状结节也比CT显示得清楚,所以MRI检查比CT检查对病灶的细节显示更有优势;④临床指标统计不完全,如癌抗原125(CA125)等,部分转入我院手术的患者在外院已检查过肿瘤指标,本次研究得到了一些特征性影像学征象符合以往文献报道[7-8],如腊肠征、输卵管积液和宫腔积液,对于PTFC与卵巢囊腺癌的鉴别具有一定价值。
综上所述,PFTC为女性盆腔少见的恶性肿瘤,当盆腔附件区病变表现为腊肠征、输卵管积液或宫腔积液时,强烈提示PFTC诊断,如果盆腔附件区病灶表现为囊性为主病灶伴多发壁结节时,提示卵巢囊腺癌诊断。
