美罗培南中枢神经系统不良反应病例及文献分析*
2022-10-25吴雪娇闫鸿丽郑鹏程李婧炜杨雪婷
吴雪娇,闫鸿丽,郑鹏程,李婧炜,杨雪婷△
(1.大理大学药学院,云南 大理 671000;2.云南中医药大学药剂教研室,云南 昆明 650500;3.云南省第一人民医院·昆明理工大学附属医院药学部,云南 昆明 650032)
美罗培南为碳青霉烯类广谱抗菌药物,对超广谱β-内酰胺酶(ESBLs)、头孢菌素酶(AmpC)等稳定,是临床治疗重症感染、多重耐药菌感染的重要抗菌药物。常见药品不良事件为腹泻、皮疹和恶心/呕吐等[1]。与碳青霉烯类的亚胺培南相比,美罗培南中枢神经系统(CNS)不良反应较少见[1]。在此,报道云南省第一人民医院(下文称我院)1例肺间质纤维化并支气管扩张伴感染患者使用美罗培南出现癫痫样CNS不良反应的治疗情况,同时回顾性分析国内外已报道的美罗培南CNS不良反应的个案报道,探讨其发生特点、危险因素、作用机制及治疗情况,为该药品不良反应的防治与管理提供临床参考。现报道如下。
1 资料与方法
1.1 本院病例简介
患者,女,73岁,身高159 cm,体质量41 kg,体表面积1.42 m2。因“咳嗽、咳痰2年,加重20余天”于2020年11月26日入院。既往有过敏性紫癜病史13年,链霉素过敏史(应用后出现皮疹);否认食物过敏史。入院后诊断为:肺间质纤维化;支气管扩张伴感染;疑似结缔组织病(可能有干燥综合征)。入院后给予左氧氟沙星注射液抗感染,治疗10 d后患者双下肢出现散在红色皮疹,无瘙痒、无凸起等,考虑为该药引起的过敏反应,予停药,先后予地氯雷他定片及氯苯那敏片口服,甲泼尼龙针静脉滴注抗过敏。住院第2日痰培养结果显示为阴性。12月10日患者出现发热,体温最高38.0℃,复查CT结果示:1.慢性支气管炎、肺气肿、双肺间质纤维化改变。2.右肺中叶支气管扩张,双肺散在斑片、条索及片状致密影,考虑感染渗出性病灶,与4 d前比较病灶变化不明显。加用美罗培南1 g静脉滴注(8 h给药1次)抗感染。抗核抗体(ANA):阳性(+),滴度:1∶3 200,抗可溶性抗原(ENA)阳性(+);SS-A抗体阳性(++)。请风湿免疫科会诊,考虑结缔组织病所致肺间质纤维化可能,将甲泼尼龙针减量至20 mg,12月15日患者家属诉下午患者与其聊天时突发发作性呼之不应,伴有四肢抽搐,小便失禁,持续约2 min后缓解,醒后患者无法回忆起之前所发生事情,但自诉1 d前的下午曾出现过相同症状。脑电图未见异常,头颅CT未见明显异常。考虑为美罗培南导致的癫痫样症状,故停用碳青霉烯类抗菌药物,改为头孢曲松抗感染,患者并未再次发生癫痫样症状,并于12月18日出院。患者本次住院期间的用药情况见表1(qd,bid,tid分别为每日1,2,3次;qn为每晚服,q8h为每8 h给药1次;po为口服,ivgtt为静脉滴注;表2同)。
1.2 文献筛选
1.2.1 文献纳入与排除标准
纳入标准:美罗培南CNS不良反应的个案报道。
排除标准:病例资料不全;与丙戊酸相互作用引起的癫痫发作病例;重复发表的不良反应报道。
1.2.2 检索策略
检索中国知网(CNKI)、维普数据库(VIP),以及PubMed,Embase,Wiley,Sprinkle数据库,中文检索词为“美罗培南”“不良反应”“中枢神经系统毒性”“癫痫”,英 文 检 索 词 为“meropenem”“advers reations”“side effects”“central nervous system toxicity”“neurotoxicity”“epilepsy”。语种限定为中文和英文,检索时限为各数据库自建库起至2021年10月。
1.3 统计与分析
对文献检索结果与我院报道的1例患者的性别、年龄、既往用药史、原发疾病及治疗情况、美罗培南的给药方式及剂量、CNS不良反应发生时间及主要表现、治疗措施及转归情况进行统计与分析。
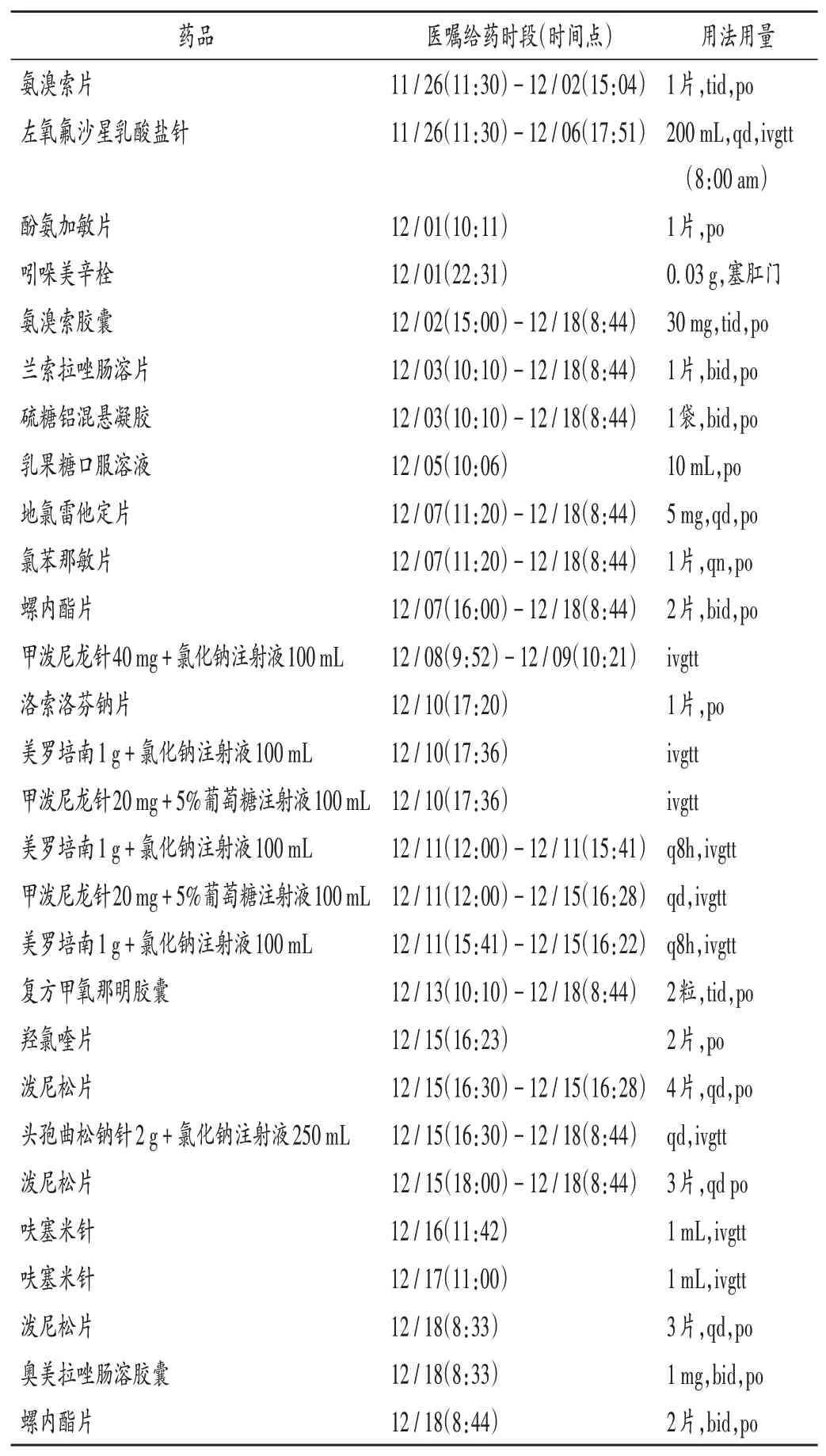
表1 患者治疗期间用药情况汇总Tab.1 Summary of patients′medication conditions during the treatment
2 结果
2.1 总体情况
共纳入文献13篇,涉及患者16例,其中英文文献5篇,涉及患者8例;中文文献8篇,涉及患者8例。详见表2。加上本院报告的1例(编号17),共计17例。其中10例为癫痫样症状,7例为其他CNS不良反应。
2.2 患者性别及年龄
17例患者中,男5例,女12例;年龄6个月至100岁,其中8例>60岁,7例为70~100岁。
2.3 给药剂量及不良反应发生时间
17例患者中,使用常规剂量(1 g,静脉滴注,8 h 1次)的有7例(41.18%),仅1例6月龄女婴[120 mg/(kg·d)]超常规用量;输注4 d内出现精神毒性症状最多(16例,94.12%),尤以2 d(6例,35.29%)和4 d(5例,29.41%)较多见,仅1例(5.88%)为输注7 d出现症状。
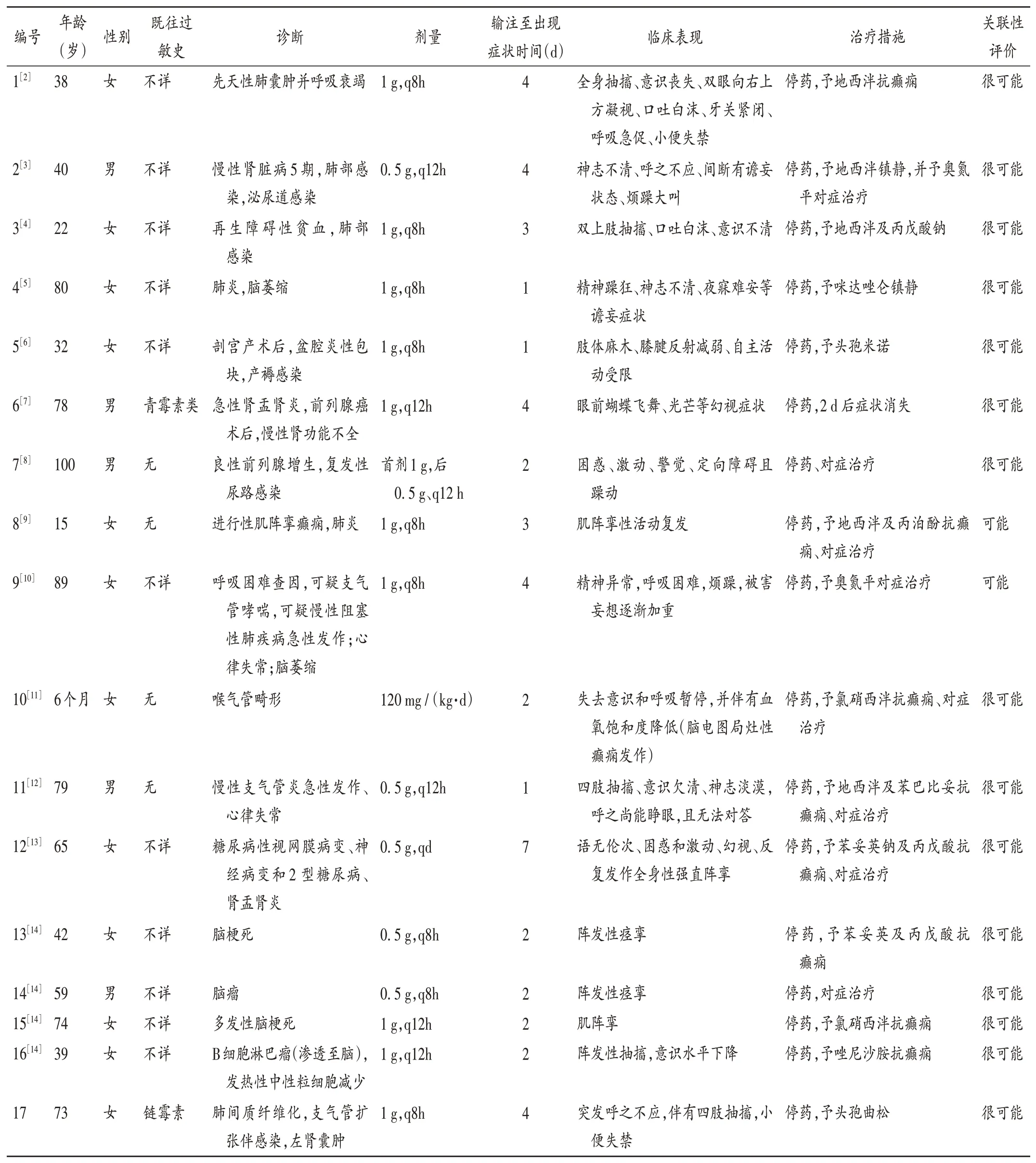
表2 美罗培南CNS不良反应病例资料Tab.2 Case data of ADR of CNS induced by meropenem
2.4 患者肾功能情况
结果见表3(CKD为慢性肾脏病分期)。
3 讨论
3.1 不良反应的特点
碳青霉烯类抗菌药物包括亚胺培南、美罗培南、帕尼培南、厄他培南和多尼培南等,此类药物具有神经毒性不良反应,如头痛、癫痫、脑病和意识障碍等,其发生率为0.01%~3%[15]。尤以亚胺培南的神经毒性不良反应发生率相对最高,诱发的癫痫发作频次相对最多[15],而可与亚胺培南组成复合制剂的西司他丁则对降低癫痫发作无影响[16]。非脑膜炎患者美罗培南的神经毒性发生率为0.07%[1],远低于亚胺培南,且使用美罗培南患者中有0.19%持续出现癫痫样放电[17]。碳青霉烯诱发的癫痫发作以全身性癫痫发作最常见,但也会出现部分性癫痫发作(简单或复杂)或全身性强直阵挛性癫痫发作[18]。脑电图可能显示阵发性异常,如尖峰波和癫痫样放电[15]。本研究结果与上述文献报道相似,10例患者均为全身性癫痫发作,但我院患者脑电图正常。另外,输注美罗培南后出现神经毒性的时间多为7 d内(包括我院的案例),这与大多数碳青霉烯类的报道相似[19-20],提示该不良反应多发生在用药初期,故临床应在此阶段密切监测。
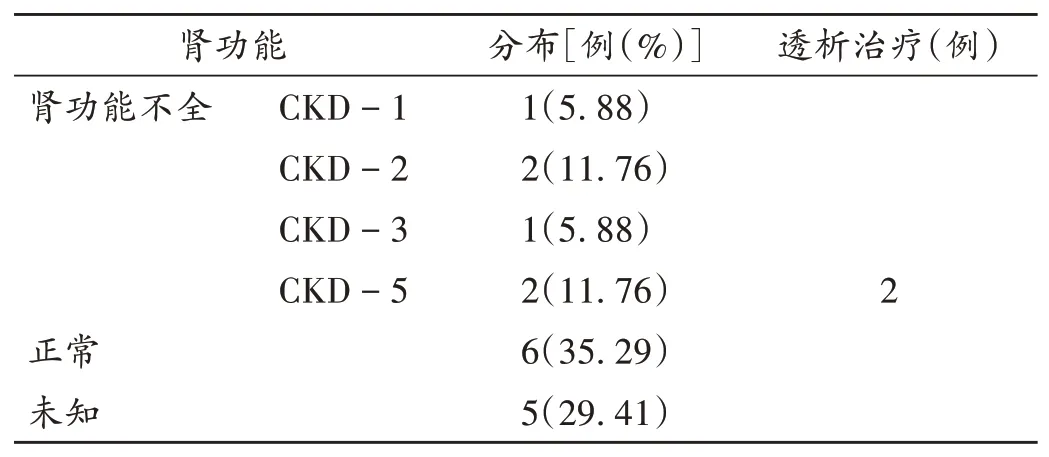
表3 患者肾功能情况(n=17)Tab.3 Renal function of the patients
3.2 不良反应的危险因素
碳青霉烯类药物给药后发生CNS不良反应的常见风险因素包括肾功能不全及CNS的损伤史和疾病,包括先前存在的癫痫病、脑血管疾病,如先前的中风、外伤和CNS肿瘤[21]。除了主要风险,其他引起CNS不良反应或降低癫痫发作阈值的风险因素包括老年患者、肝脏疾病,以及伴随有神经毒性风险的药物等[21]。NEO等[16]的研究显示,60岁或以上接受亚胺培南、厄他培南或美罗培南的住院患者中,2.38%出现癫痫发作,同时发现,患CNS疾病的患者癫痫发作的可能性高11.6倍,有癫痫病史患者的癫痫发作风险增加4倍[16]。本研究中的17例个案病例中每近半数患CNS的基础疾病,60岁以上占47.06%,其中70~100岁占87.50%。另一项针对老年和/或肾功能不全患者的安全性研究(数据库依托美罗培南26个Ⅲ期临床试验研究建立)中发现,使用美罗培南和亚胺培南西司他丁患者的癫痫发作率分别为0.1%和0.4%(大部分CNS疾病患者未纳入美罗培南Ⅲ期临床试验)。本研究纳入的17例患者,肾功能异常发生率为35.29%,其中2例CKD-5期肾功能不全,均予透析治疗。肾功能不全或患CNS疾病的患者,给予过高剂量的碳青霉烯类药物或会增加癫痫发作的可能性[16]。而统计的个案中仅1例6月龄女婴用量超常规用量。美罗培南药品说明书推荐的常规剂量为,3个月至12岁患儿每8 h给予10~20 mg/kg,脑膜炎患儿给予8 h 40 mg/kg,而纳入文献中的患儿并无CNS感染。我院发生癫痫的病例无CNS及肾功能不全等基础疾病,但存在高龄的危险因素。可知,用药前明确患者的年龄及基础疾病,是预防与降低美罗培南不良反应发生率最重要的初始步骤。另外,临床药师应发挥自身作用,针对有基础疾病,尤其肾功能不全患者,需特别注意碳青霉烯类药物的剂量,并协助医师规范或制订安全有效的治疗方案,降低患者用药风险。
IMANI等[17]回顾性研究调查了几种常用的β-内酰胺类抗生素的浓度-毒性关系,并确定了美罗培南毒性阈值浓度,其谷浓度(Cmin)为64.2 mg/L。另一项研究统计了2014年至2017年意大利一所儿童医院的小儿患者(≤18岁)使用美罗培南的血药浓度,确定其毒性Cmin是64 mg/L。高浓度的β-内酰胺类抗菌药物可能与CNS不良反应有关,尤其是癫痫[18]。本次纳入的20例个案均未监测美罗培南的血药浓度。故提示可通过定义阈值浓度及加强监测碳青霉烯类的血药浓度监测以预估毒性事件发生的可能。另外,临床药师可通过监测结果协助临床调整用药方案,以减少不良事件,改善预后。铜绿假单胞菌感染还与亚胺培南西司他丁或美罗培南的癫痫发作风险增加有关[18,21]。本院患者有支气管扩张的基础疾病,支气管扩张常见的病原菌为铜绿假单胞菌,患者痰培养为阴性,但铜绿假单胞菌感染是否与癫痫发生相关仍需进一步研究。
3.3 不良反应的发生机制
碳青霉烯类抗菌药物CNS不良反应的机制为:1)通过阻断γ-氨基丁酸(GABA)受体,减轻对CNS的抑制作用,且被认为是主要机制[22]。GABA受体分为GABAA受体和GABAB受体。研究发现,GABAA受体是负责β-内酰胺类惊厥作用的主要受体类型,具有非竞争性抑制作用和电压依赖性变化[15]。与美罗培南相比,亚胺培南对GABAA受体的亲和力增强,可能由于CNS不良反应特异性高[22]。2)对α-氨基-3-羟基-5-甲基-异噁唑丙酸酯(AMPA)和N-甲基-D-天冬氨酸(NMDA)受体复合物的作用(可能是该药物对GABA受体作用的继发作用)[23]。3)碳青霉烯类抗菌药物的前惊厥活性与C-2位侧链氨基的碱性有关。与亚胺培南相比,美罗培南C-2位的侧链为碱性较弱的二甲基氨基甲酰吡咯烷,这也可能为美罗培南神经毒性较小的原因[24]。
3.4 神经毒性管理
碳青霉烯类引起中枢毒性的管理包括:1)早期识别药物引起的中枢毒性症状,因为及时停用抗生素对于缓解中枢毒性至关重要。2)确定与神经毒性有关的危险因素(见3.2项),这也可能是最重要的初始步骤。若考虑肾损伤引起的神经毒性,则清除抗菌药物是重要措施,必要时刻进行血液透析或血液滤过;与有神经毒性和/或肾毒性的药物及与可能引起癫痫的药物合用等[21]。3)呼吸道稳定、适当的吸氧和通气、血压和心率的管理、血糖的测量、体温的控制及脑电图监测,对于中枢毒性(尤其是癫痫发作)的治疗也非常重要[25-26]。4)药物诱发的CNS毒性通常具有自限性,但反复或长时间发作可能导致不可逆的神经损伤,需药物治疗[26]。有研究表明,与碳青霉烯有关的癫痫发作首选苯二氮类药物治疗,其次再使用其他可增强GABA信号传递的药物治疗[27]。苯二氮类化合物通过增加氯离子通道的开放速率来增强GABAA的活性,从而导致神经元过度极化,因此有效控制了由GABA拮抗作用引起的药物诱导的癫痫发作。而其中静脉注射苯二氮类的劳拉西泮推荐作为一线治疗[28]。推荐治疗癫痫持续状态的二线药物包括苯巴比妥和丙泊酚。苯巴比妥和地西泮控制癫痫的机制相似,但前者比劳拉西泮输注时间更长,故患者对苯二氮类药物无反应时可给予苯巴比妥[26]。丙泊酚可增强GABA与其受体的结合,且在较高浓度下还可增加氯离子通道的开放性。与仅介导GABAA活性的苯二氮类和巴比妥类相比,丙泊酚还可通过NMDA受体拮抗作用诱导癫痫发作,通常替代用于癫痫持续期患者。个案报道10例美罗培南诱导癫痫的患者,其中5例使用地西泮抗癫痫治疗,2例使用氯硝西泮,仅1例联用丙泊酚与地西泮。5)药物引起CNS毒性患者,可能伴有发热、CNS感染(如脑膜炎和脑炎)及全身感染等,这些因素均可能加重中枢毒性持续状态和急性症状性癫痫[29-30]。其原因可能为持续释放促炎性细胞因子导致血脑屏障损害,神经元过度兴奋,兴奋性中枢损伤和癫痫发作阈值降低[29]。因此,解决这些因素的影响可进一步缓解CNS毒性[31]。
综上所述,碳青霉烯类抗生素对重症患者治愈很重要,但仍需警惕该类药导致的神经和精神症状,预先了解其危险因素,必要时监测血药浓度。当发生神经毒性时及时停药,选用GABA激动剂对症治疗,并及时记录不良反应,上报至不良反应监测网,增进医务工作者认识,以减少严重不良后果。
