胸腔镜下不同术式对老年非小细胞肺癌患者的干预效果观察
2022-10-20徐海峰
徐海峰,周 杰
(泗洪县第一人民医院心胸外科,江苏 宿迁 223900)
肺癌是临床常见的恶性肿瘤疾病之一,其中以非小细胞肺癌最为多发,非小细胞肺癌的发病人群多为老年人,早期肺癌患者多采用手术进行治疗,传统的开胸手术虽然能够对癌细胞进行有效切除,但手术创伤性强、预后差,容易继发术后并发症,且由于老年患者生理耐受性较差,故常规的开胸手术通常不适用于老年患者[1]。近年来,胸腔镜手术在临床上得到了广泛应用,尤以楔形切除和肺段切除最为常见,其中楔形切除术指通过外科手术切除肺组织的一小块楔形物来切除小肿瘤,多适用于高龄、心肺储备功能较差,无法接受肺叶或全肺切除的患者,可以最大限度地保留健康的肺组织,减少术后呼吸衰竭的发生,但往往无法将残端切除干净,术后存在复发风险,手术局限性较大[2]。肺段切除术切缘充分,对相邻肺段的肺膨胀影响最小,肺活量丧失少,可根除淋巴结,有助于一次性根除病灶,同时手术远期效果较好,对心、肺功能影响相对较小,术后并发症少,整体手术优势明确,被广泛应用于肺功能较差无法进行肺叶切除术、良性病灶等类型肺癌中[3]。本研究主要对比分析胸腔镜下肺楔形切除术与肺段切除术两种术式对于老年非小细胞肺癌患者术后肺功能与相关血气分析指标的影响,现报道如下。
1 资料与方法
1.1一般资料按照随机数字表法将泗洪县第一人民医院2019年6月至2021年6月收治的60例老年非小细胞肺癌患者分为两组,每组30例。对照组患者中男性18例,女性12例;病理类型:腺癌、鳞癌、腺鳞癌、大细胞癌分别为10、12、4、4例;年龄67~82岁,平均(70.75±2.64)岁;TNM分期[4]:Ⅰ、Ⅱ期分别为13、17例。观察组患者中男性19例,女性11例;病理类型:腺癌、鳞癌、腺鳞癌、大细胞癌分别为12、11、4、3例;年龄65~83岁,平均(70.78±2.43)岁;TNM分期:Ⅰ、Ⅱ期分别为14、16例。对比两组患者一般资料,差异无统计学意义(P>0.05),可实施组间对比。纳入标准:符合《中国原发性肺癌诊疗规范(2015年版)》[5]中关于非小细胞肺癌的诊断标准者;术前胸部CT提示最大肿瘤病灶直径<3 cm者;术前未接受放化疗或靶向药物治疗者等。排除标准:具有凝血功能障碍者;具有严重心脑血管、呼吸系统疾病者;具有胸腔镜手术禁忌证者等。研究经院内医学伦理委员会审核批准,患者及其家属签署知情同意书。
1.2手术方法术前认真评估患者重要脏器如心、肺功能情况,严格评估手术风险及禁忌证,术前充分指导深呼吸和咳嗽、咳痰训练,做好相关术前准备工作,术时采取全麻、双腔气管插管,如有需要给予纤维支气管镜定位,实现理想的左右肺隔离,以单肺通气模式通气。对照组患者行肺楔形切除术治疗:于腋中线第7或第8肋间作一2 cm切口作为观察孔,进胸腔镜探查肿瘤位置,腋前线第4肋间为主操作口,置入电刀;肩胛下角线内侧第6肋间为副操作孔,以电钩或超声刀分离局部粘连,采用器械或手指触摸方式确定病灶位置,在距离病灶边缘≥ 2 cm处,选用切割吻合器进行楔形切除肿瘤和部分肺组织,检查楔形切下标本切缘是否干净,保证切缘大于2 cm或者大于肿瘤本身最大直径。实施部分肺切除后,术中给予淋巴结冰冻快速检查,实施纵膈淋巴结清扫或纵膈淋巴结采样处理。
观察组患者行肺段切除术治疗:利用胸部CT数据构建三维模型进行分析,取术侧腋中线第7或第8肋间作一1~2 cm切口作为观察孔,于听诊三角区第5、6肋间作一2 cm切口作为副操作孔,于腋前线到腋中线之间第4或第5肋间作为主操作孔,根据患者胸腔的深浅度和肿瘤具体位置作适当调整,切口大小3~4 cm,由肺门端向肺实质游离,逐级解剖肺动静脉、支气管至切除靶肺段的分支。肺段动静脉常采用5 mm血管闭合夹(Hem-o-lock)处理,如分离血管直径较粗时,则以腔镜直线切割缝合器处理,肺段支气管均可采用胸腔镜直线切割缝合器闭合离断;若肺裂分化情况差,则行单向式法解剖肺叶静脉、肺段静脉和其属支,提拉肺段静脉远侧残端后游离暴露肺段动脉及沿其伴行的肺段支气管。为确定靶肺段切除区域,嘱咐麻醉医生采用纯氧鼓肺,运用膨胀萎陷法来确定靶切除肺段范围,保证切缘大于2 cm或者大于肿瘤本身最大直径切除肺段。术后6~8 h拔除导尿管,6 h后试饮水无不适后进餐并鼓励早期下床活动,2~3 d后根据胸片复查情况拔除胸腔引流管,术后2周再次来院复查胸片,两组患者术后均定期随访1年。
1.3观察指标①对比两组患者手术时间、住院时间、胸腔引流时间、胸腔引流量、术中出血量及术后1年内复发情况。②对比两组患者术前、术后24 h及术后3个月肺功能指标,采用多功能肺测试仪(COSMED S.R.L.,型号:Quark PFT3)检查用力肺活量(FVC)、第1秒用力呼气容积(FEV1),并计算FEV1/FVC。③对比两组患者术前、术后24 h及术后3个月血气分析指标,分别采集两组患者动脉血3 mL,采用血气分析仪(Siemens Healthcare Diagnostics Inc.,型号:RAPIDLab 348EX)检测动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、吸入氧浓度(FiO2),并计算氧合指数(OI),OI=PaO2/FiO2。④对比两组患者术后并发症情况,如心肺并发症(心律失常、呼吸衰竭)及胸腔感染等。
1.4统计学方法采用SPSS 21.0统计学软件处理数据,计量资料以(±s)表示,相同时间点两组间比较行t检验,多时间点比较采用重复测量方差分析,两两比较采用SNK-q检验;计数资料以[ 例(%)]表示,采用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1两组患者手术相关指标比较较对照组,观察组患者住院时间、胸腔引流时间均显著缩短,手术时间显著延长,胸腔引流量、术中出血量均显著减少,术后1年内复发率显著降低,差异均有统计学意义(均P<0.05),见表1。
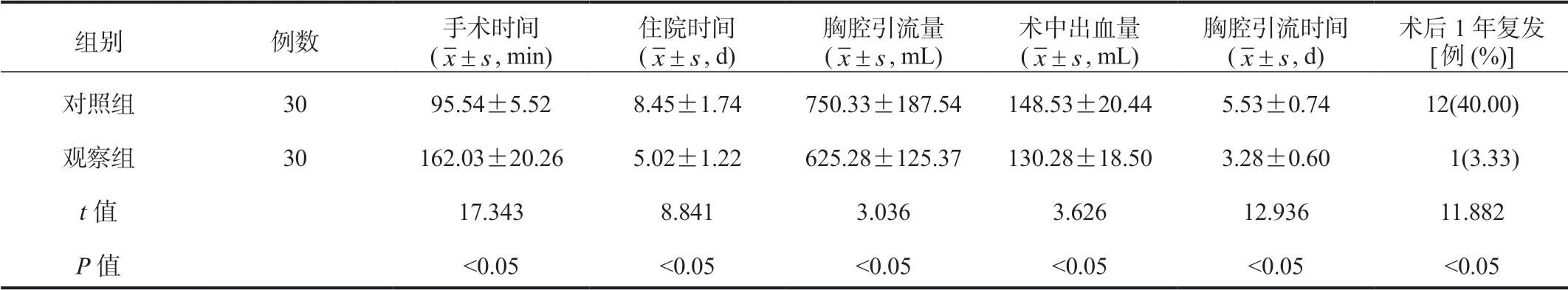
表1 两组患者手术相关指标比较
2.2两组患者肺功能指标比较术后24 h、术后3个月,两组患者FVC、FEV1、FEV1/FVC较术前均先降低后升高,且观察组术后3个月时上述肺功能指标显著高于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者肺功能指标比较( ±s)

表2 两组患者肺功能指标比较( ±s)
注:与术前比,*P<0.05;与术后24 h比,#P<0.05。FVC:用力肺活量;FEV1:第1秒用力呼气容积;FEV1/FVC:第1秒用力呼气容积与用力肺活量的比值。
组别 例数FVC(L) FEV1(L) FEV1/FVC(%)术前 术后24 h术后3个月 术前 术后24 h术后3个月 术前 术后24 h 术后3个月对照组 30 1.80±0.46 1.25±0.15*3.11±0.26*# 1.53±0.46 0.82±0.06*2.55±1.02*# 78.53±4.26 61.37±4.58*82.47±5.32*#观察组 30 1.74±0.52 1.33±0.16*3.45±0.32*# 1.44±0.52 0.83±0.07*3.07±0.99*# 78.44±4.32 60.45±6.40*87.52±6.36*#t值 0.473 1.998 4.517 0.710 0.594 2.004 0.081 0.640 3.336 P值 >0.05 >0.05 <0.05 >0.05 >0.05 <0.05 >0.05 >0.05 <0.05
2.3两组患者血气指标比较术后24 h、术后3个月,两组患者PaO2、OI水平较术前均先降低后升高,且观察组术后3个月时上述血气指标显著高于对照组;PaCO2水平较术前先升高后降低,且观察组术后3个月显著低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者血气指标比较( ±s , mmHg)
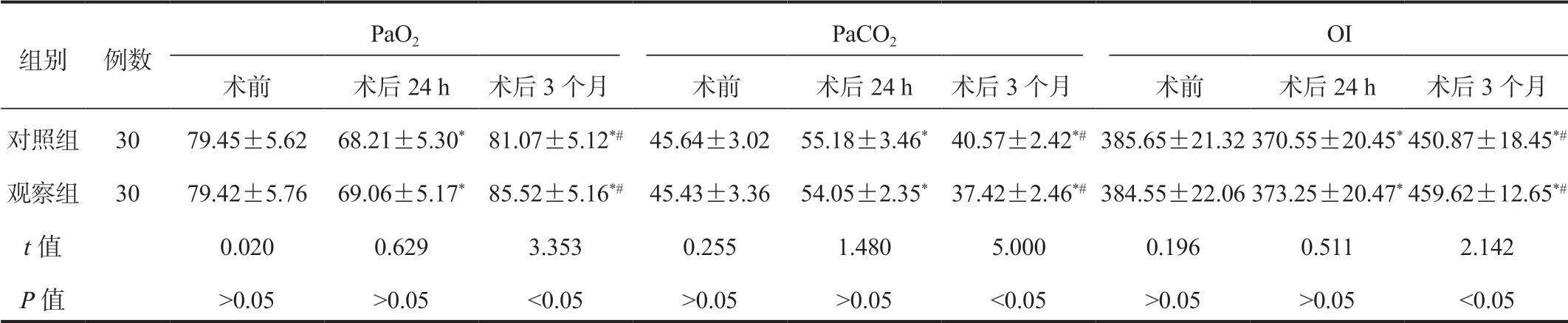
表3 两组患者血气指标比较( ±s , mmHg)
注:与术前比,*P<0.05;与术后24 h比,#P<0.05。PaO2:动脉血氧分压;PaCO2:动脉血二氧化碳分压;OI:氧合指数。1 mmHg=0.133 kPa。
组别 例数PaO2 PaCO2 OI术前 术后24 h 术后3个月 术前 术后24 h 术后3个月 术前 术后24 h 术后3个月对照组30 79.45±5.62 68.21±5.30*81.07±5.12*# 45.64±3.02 55.18±3.46*40.57±2.42*# 385.65±21.32 370.55±20.45*450.87±18.45*#观察组30 79.42±5.76 69.06±5.17*85.52±5.16*# 45.43±3.36 54.05±2.35*37.42±2.46*# 384.55±22.06 373.25±20.47*459.62±12.65*#t值 0.020 0.629 3.353 0.255 1.480 5.000 0.196 0.511 2.142 P值 >0.05 >0.05 <0.05 >0.05 >0.05 <0.05 >0.05 >0.05 <0.05
2.4两组患者并发症发生情况比较较对照组,观察组患者并发症总发生率显著降低,差异有统计学意义(P<0.05),见表4。
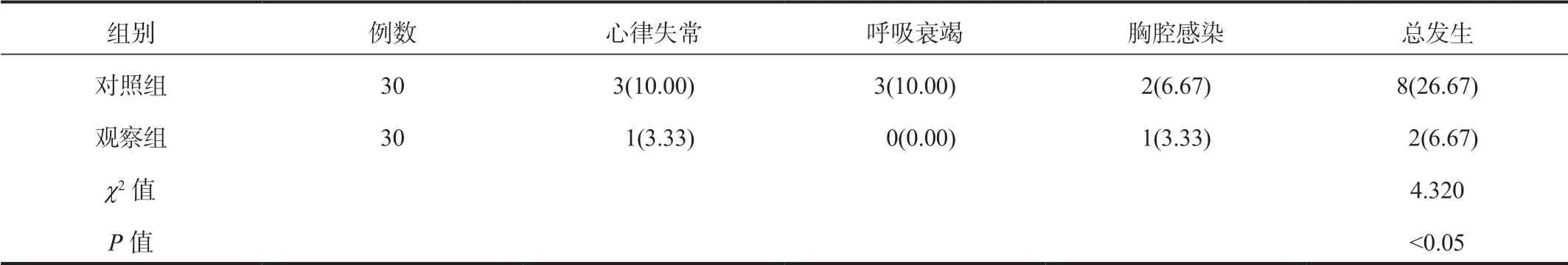
表4 两组患者并发症发生情况比较[ 例(%)]
3 讨论
肺部慢性感染、吸烟、环境等因素均是影响非小细胞肺癌发病的重要原因,非小细胞肺癌患者发病后表现为咳嗽、咯血、呼吸困难等,部分病例有时还会继发脓胸、病理性骨折等,降低患者的生活质量,情况严重时甚至危及生命。手术切除是临床治疗早期非小细胞肺癌的主要手段,但由于老年人身体机能退化,免疫力下降,发生术后并发症的风险较大,因此要谨慎选择手术方式,需要充分考虑患者的体质耐受度和术后并发症。胸腔镜下手术治疗在临床上被广泛应用,其具有创伤小、恢复快及利于肺功能恢复等特点,以肺段切除术和肺楔形切除术最为常见,肺楔形切除术主攻微小病灶,微创效果满意,术后恢复好,但不适用于较大和较深病灶,因为此时切除肺组织较多,术后并发症多,如气管瘘和局部出血等[6-7]。
肺段切除术可精准解剖病变的靶肺段组织,手术微创效果好,在处理切缘时,可与靶肺段边缘保证切除距离,有助于提高肺段手术切除的精确度,在手术优势上高于胸腔镜肺楔形切除术[8]。本研究中,较对照组,观察组患者住院时间、胸腔引流时间均显著缩短,手术时间显著延长,胸腔引流量、术中出血量均显著减少,复发率显著降低,术后3个月FVC、FEV1、FEV1/FVC水平显著升高,提示相较于楔形切除术,肺段切除术更利于术后老年非小细胞肺癌患者肺功能的改善,缩短住院时间,促进病情恢复,且复发率较低,但手术时间较长。究其原因可能为,淋巴结转移是肺癌转移最重要的途径,对肿瘤分期和预后影响很大。而肺楔形切除术相较于肺段手术操作相对容易,主要其是将局部的肺组织直接予以楔形切除,因此对局部可能转移淋巴结的清除率较低,从而导致术后复发率升高[9];而肺段是构成肺的形态学与功能学的基本单位,是每个分段支气管连同其分支部位的所有肺组织的统称,在结构功能上有相对独立性,因此肺段切除术顺应了肺的解剖结构;并且其对于术中血管、气管的处理更为可靠,尽可能地减少对肺功能的损伤,从而利于患者肺功能的恢复,缩短术中住院时间,康复速度较快,但是肺段切除难度较高,所以手术时间普遍较长;同时在手术根治方面,肺段切除可充分游离肺叶和肺段的血管及支气管,可彻底根除淋巴结,使得患者的复发率普遍更低[10]。
大部分非小细胞肺癌患者中,由于癌肿的存在,有可能导致部分肺组织发生阻塞性不张,引发通气功能障碍,引起血气水平异常波动,导致通气血流比例失调,引起PaO2、OI下降,PaCO2水平升高,不利于病情恢复。本研究中,术后3个月观察组患者PaO2、OI水平均显著高于对照组,PaCO2水平显著低于对照组,术后1年内并发症总发生率显著低于对照组,提示相较于楔形切除术,肺段切除术对老年非小细胞肺癌患者血气功能指标的影响较小,促进病情恢复,且安全性较好。究其原因,肺段切除术根据解剖结构切除,比楔形切除术具有更加充分的切缘,同时对相邻肺段的肺膨胀影响较少,切除过程中患者的肺活量流失普遍要少于楔形切除,因此不会对患者血气指标的正常运作机制造成较大影响,术后血气指标普遍恢复较快,减少并发症的发生[11-12]。
综上,老年非小细胞肺癌患者分别经肺楔形切除术和肺段切除术治疗,经观察比较可知,在控制手术时间方面肺楔形切除术有一定的优势,但在改善肺功能、控制并发症、降低肿瘤复发率方面肺段切除术优于肺楔形切除术,同时肺段切除术更有利于血气指标的恢复,且安全性较好,值得临床推广应用。
