两种QCT骨密度测量软件检测腰椎骨密度的比较
2022-10-18赵君禄任庆云陈凯希刘斋聂关伟陈诗飞
赵君禄 任庆云* 陈凯希 刘斋 聂关伟 陈诗飞
1.河北医科大学第一医院放射科,河北 石家庄 050031 2.河北医科大学第一医院手术室,河北 石家庄 050031
骨质疏松症是一种以低骨密度(bone mineral density,BMD)为特征的骨疾病,它会导致骨脆性增加,甚至在低能量创伤的情况下也会增加骨折的风险[1-4]。这些骨折非常常见,高发病率造成了显著的社会经济负担[5-6]。因此,对骨质疏松进行筛查和诊断对于及时干预治疗具有重要的临床意义。双能骨密度仪(dual energy X-ray absorptiometry,DXA)测量骨密度仍然是诊断骨质疏松的金标准,是临床上诊断骨质疏松最常用的方法,但是,DXA检查由于是二维密度成像,主动脉钙化及腰椎骨质增生均可以造成假性腰椎骨密度增高,影响诊断结果的准确性。利用CT扫描仪加上专业的定量CT体模及软件就可以在CT扫描的基础上获得骨密度数据,即定量CT技术(QCT)技术[1]。与DXA比较,QCT测量的骨密度是真正的容积骨密度,不受脊柱退变及血管钙化的影响,研究发现QCT比DXA能够更敏感地检出骨质疏松,同时QCT的原始数据还能够对腰椎的形态与结构进行分析[2-3],但是,QCT的缺点是辐射剂量高于DXA检查,在临床应用中,在诊断腰椎或腹部其他疾病的同时诊断骨质疏松,即骨质疏松的机会性筛查可以使患者避免再次受到辐射。目前,临床上有2种常用的QCT检查软件,包括飞利浦IntelliSpace(IP)和美国Mindway(MW),后者与体模一起又称为QCT骨密度分析系统。IP及MW测量骨密度值的可比性及一致性研究鲜见报道,本文旨在探讨IP及MW测量腰椎BMD值的一致性及其在临床中的应用价值。
1 材料和方法
1.1 一般资料
回顾性分析2021年6月至2021年9月因腹部疾病在河北医科大学进行腹部CT检查的患者 222例,排除有影响骨代谢的慢性疾病(如肾脏、甲状腺、甲状旁腺、肾上腺疾病、糖尿病及恶性肿瘤)病史者、腰椎压缩性骨折及服用可影响骨代谢的药物(如激素类、氟化物、双膦酸盐)者。其中,男性109例,女性113例;年龄31~80岁,平均 (55.8±13.4) 岁。所有患者对CT扫描方案均知情同意,且得到医院伦理委员会批准。
1.2 扫描方法
采用Philips incisive 64层螺旋CT扫描机进行腹部螺旋扫描,扫描参数:120 kVp,自动mAs: dose right index 设置为23,机架旋转时间1 s/圈,探测器64×0.625,标准算法重建,层厚5.0 mm、层间隔5 mm,重建层厚0.625 mm、层间隔0.625 mm。矩阵 512×512,视野(field of view, FOV)35 cm。患者平均辐射剂量(DLP)为(277.9±47.41) mGycm, 平均有效辐射剂量(4.17±0.71) mSv 。
1.3 骨密度测量方法
将CT容积数据经PACS分别传至下述两个分析软件中进行骨密度分析。①无体模的IntelliSpace(IP)骨密度分析软件( Philips, Amsterdam, Netherlands),通过三平面定位选取椎体的中间层面,分别测量椎体CT值及椎体后方竖脊肌及皮下脂肪CT值(如图1),椎体CT值测量时感兴趣区(region of interest,ROI)尽量选取多的骨松质,避免选到骨皮质及椎体后中央静脉丛,且保证三种组织测量ROI区呈钟形排列,系统自动分析得到相应BMD值。②有体模的MW QCT PRO 骨密度分析系统(version 6, Mindways, Austin, TX, USA)。通过三平面定位,在L1~L3椎体中心层面勾画出椭圆ROI,尽可能最大范围地包括骨松质,不包括椎体后中央静脉丛及骨皮质(见图2),系统自动分析得出每个椎体的骨密度(bone mineral density,BMD)值及T值,计算三个椎体BMD平均值及T值平均值。为了评估测量方法的可重复性,自 222 例数据中随机各抽取 30 例,由 2 名测量者在不同时间(相隔 1周)分别在各自软件上测量2 次椎体BMD 值。
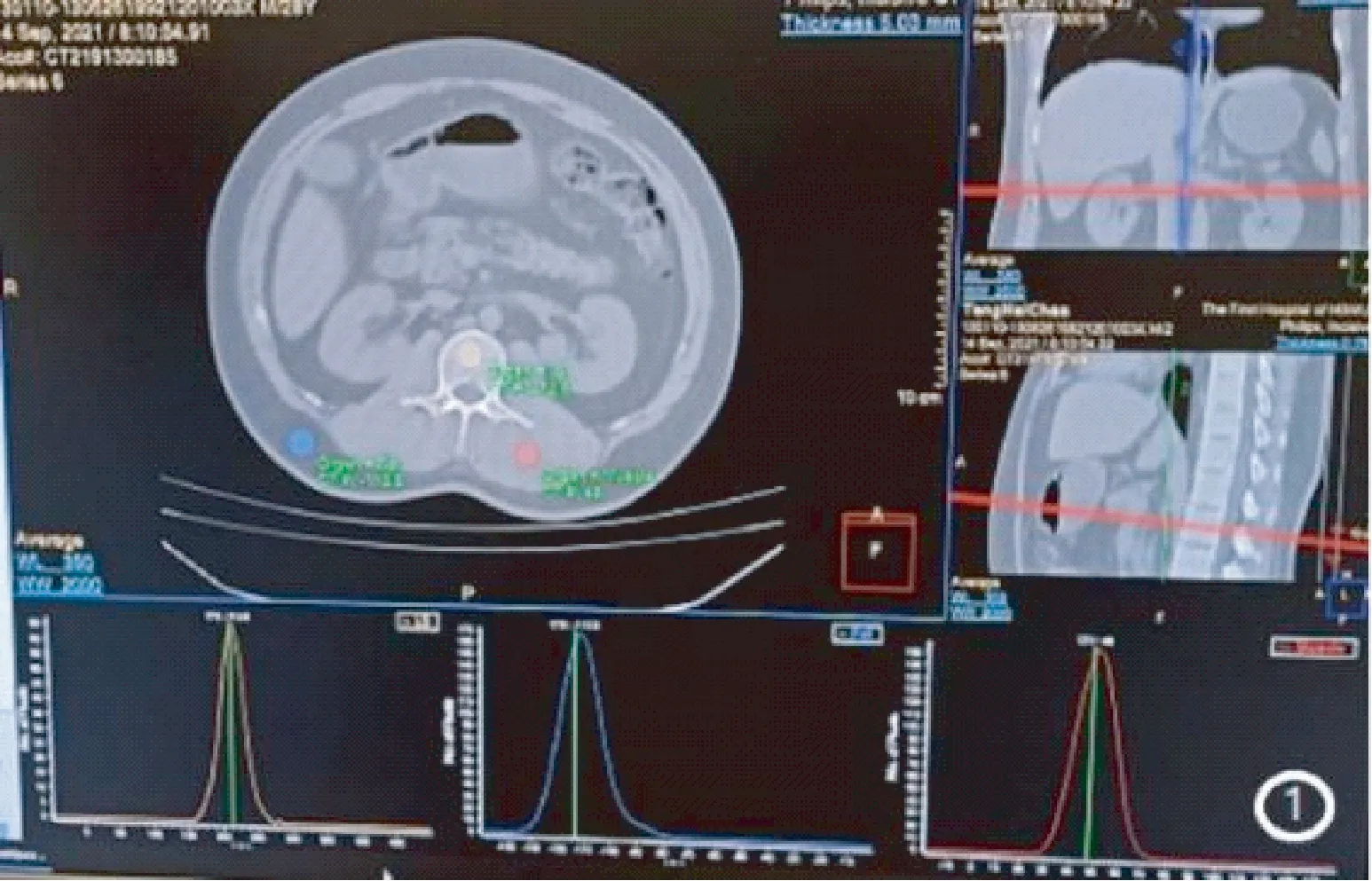
图1 IP测量骨密度ROIFig.1 ROI of BMD measurements with IP
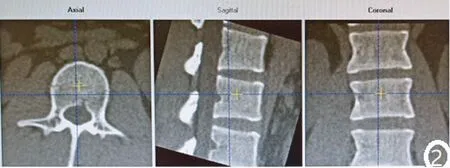
图2 MW测量骨密度ROIFig.2 ROI of BMD measurements with MW
1.4 诊断标准
根据中国定量 CT( QCT) 骨质疏松症诊断指南( 2018)提出的标准,QCT骨密度绝对值≥120 mg/cm3为正常,80~120 mg/cm3提示骨量减少,≤80 mg/cm3诊断骨质疏松[4]。
1.5 统计学处理
应用 Pearson 相关性检验分析两种软件测量结果的相关性,应用配对样本t检验分析两种方法测量结果平均值是否有差异,采用 SPSS 19.0 统计软件进行分析,以P<0.05 为差异有统计学意义。应用Bland-Altman 图分析二者的一致性,采用Medcalc软件进行分析,以两种方法测得的骨密度的平均值为横坐标,以二者的差值为纵坐标,并以差值的均数±1.96 倍差值的标准差(s) 为一致性界限,差值大部分位于±1.96之间为一致性良好。
2 结果
2.1 IP与MW重复性评估
IP与MW两次测量 BMD结果差异无统计学意义,见表1。
表1 IP与MW重复性测量BMD值比较
2.2 IP 和 MW 测量BMD值及T值比较
IP测量的BMD值低于MW测量的BMD值,两者的差异有统计学意义,两者T值比较差异无统计学意义(见表2)。随着年龄的增大,IP与MW测量BMD值的差值有逐渐变小的趋势,但是两者差异具有统计学意义(P<0.01),见表3。
表2 IP与MW测量 BMD值及T值比较
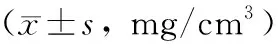
表3 分年龄段IP与MW测量BMD值比较
2.3 IP与MW测量对骨质疏松检出率的比较
IP与MW测量对骨质疏松的检出率分别为66/222(29.73 %)和61/222(27.48 %),两者差异无统计学意义(P>0.05),对骨密度正常的检出率分别是75/222(33.78 %)和109/222(49.10 %), 两者差异有统计学意义(P=0.012),见表4、5。
表4 IP与 MW骨质疏松检出率比较[n(%)]

表5 IP与 MW骨密度正常检出率比较[n(%)]
2.4 IP 与MW测量结果的相关性及一致性评价
IP与MW测量的BMD值呈正相关(r=0.911,P< 0.01),见图3。

图3 IP与MW测量BMD值的相关性Fig.3 Correlation of BMD value between IP and MW
Bland-Altman 法是评价两种测量方法一致性的可靠方法[5]。用Bland- Altman 法对两种方法的测量结果进行一致性分析。以两种方法测得的骨密度的平均值为横坐标,以二者的差值为纵坐标,并以差值的均数±1.96 倍差值的标准差(s) 为一致性界限,绘制Bland -Altman 图(图4) 。如图所示,两种方法测得的骨密度对数的差值绝大部分位于一致性界限内,一致性界限的置信区间无临床意义,提示二者测量一致性好。以MW测量的BMD结果为因变量,IP测量的BMD结果为自变量,得出MW与IP BMD测量值的线性回归方程为:BMD(MW)= BMD(IP)×1.041±15.99。
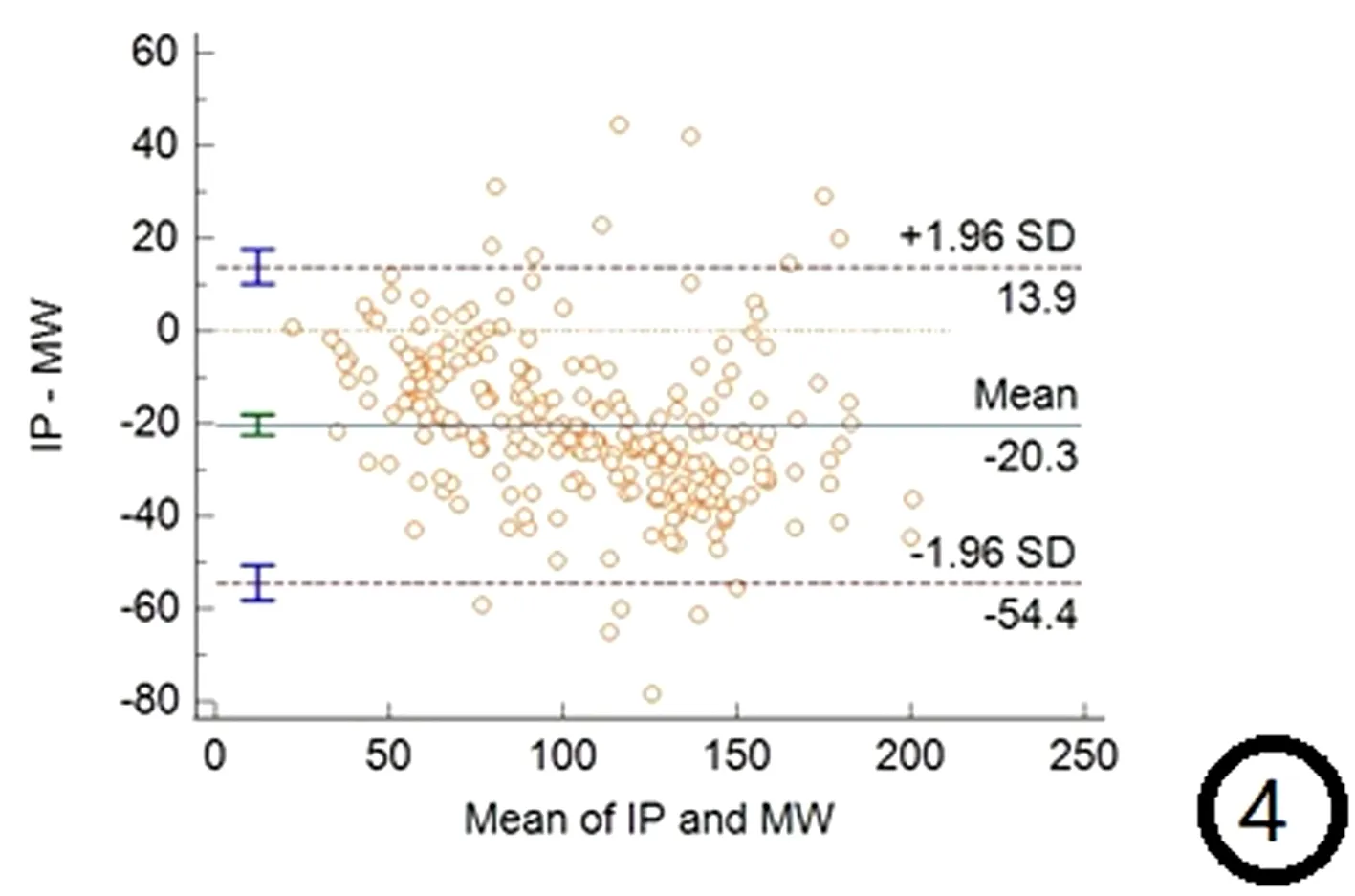
图4 IP与MW 测量BMD一致性 Bland-Altman 图Fig.4 Bland-Altman diagram of BMD consistency between IP and MW
3 讨论
随着中国步入老年社会,骨质疏松成为危害中老年人健康的常见病多发病,骨质疏松常会造成骨折,在一定程度上影响老年人的生活质量,有些骨折还会危及老年人的生命,很多人预测股骨颈骨折很有可能成为很多老年人最后一次骨折,可见骨质疏松的早期诊断早期治疗的重要性[6-9]。骨密度测量可以早期判断患者是否有骨质疏松,预判患者骨折风险、还可以对治疗效果进行评价,因此,如何更准确便捷地进行骨密度测量是近年来的研究热点。
随着CT在临床诊疗中的应用日益增多,QCT测量骨密度的相关研究越来越多。与DXA测量不同,QCT是唯一可分别评估皮质骨及松质骨密度的定量方法[10],骨松质的骨转换率明显高于骨皮质,QCT选择性地测量松质骨的BMD可较早地反映出体内骨矿含量的变化,因此,QCT的骨密度测量更有利于骨质疏松的早期诊断和治疗[11-12]。
应用QCT进行的机会性骨质疏松筛查是在临床CT扫描的同时进行QCT检查,一次扫描,二个结果,不增加病人辐射剂量,是早期发现骨质疏松非常有用的方法[13-15],但是,同一患者应用不同的QCT测量软件及不同设备所测出的骨密度值应该具有可比性。
DXA 辐射剂量低,是目前应用广、认可度高的骨密度测量方法[16],但是,研究发现,Lunar及Hologic两种DXA扫描仪测量的骨密度值的差值达11 %[17],不同DXA设备的BMD测量结果不能直接用于比较,需经过严格的质量控制和横向校准进行换算后才能进行对比[18]。本研究发现IP及MW测量BMD值的差异为16 %,与Woisetchlager等的结果基本一致[19]。引起两种测量软件BMD差异的原因可能是:①ROI选取的方法不同,IP分析的ROI选择层厚为CT扫描层厚5 mm,而MW分析的ROI层厚为9 mm,而后者对于每个椎体骨松的采样及分析容积更大,测量准确性可能更高;②本研究应用腹部扫描方案,没有采用厂家推荐的腰椎骨扫描方案,两种扫描方案中扫描模式、FOV及重建方法不同对测量结果也可能产生一定影响;③两种软件校准的方法不同,IP将患者自身的肌肉与脂肪组织CT值作为内部参考值,而MW应用扫描外部体模CT值进行校准。
IP与MW测量骨密度值的差异说明不同软件系统测量出的骨密度值不能进行直接比较;中国QCT诊断骨质疏松的标准是根据MW测量中国人群的骨密度制定的[4,13],本研究中以MW测量的骨密度为因变量,以IP测量的骨密度为自变量建立回归方程,使两种骨密度数据可以相互转换,解决了两种骨密度数据不能直接对比的问题,尤其是对于观察骨质疏松患者的疗效随访具有重要意义。
本研究中发现,其IP与MW测量的骨密度具有良好的相关性和一致性,IP与MW一样具有很高的可重复性,尽管两者测量BMD值有显著性差异,但是对于骨质疏松与非骨质疏松的诊断率并无显著性差异,提示IP可以和MW一样作为诊断骨质疏松的有用工具。
本研究的局限性,一是为单中心研究,病例数较少;二是CT扫描条件为120 kVp,没有考虑不同kVp对骨密度测量结果的影响;此外,本组病例均为CT平扫,未考虑增强扫描对骨密度测量结果的影响。
综上,基于腹部CT扫描的腰椎BMD测量对于诊断骨质疏松是可行的,两种BMD测量软件得出的BMD值有明显不同,IP的BMD值明显低于MW值,所以IP结果不能直接与QCT结果进行比较,通过以MW测量的骨密度为因变量,以IP测量的骨密度为自变量建立回归方程,使两种骨密度数据可以相互转换而用于临床诊断。IP 测量的BMD值与MW测量的 BMD值的一致性及相关性好,临床上可用于骨质疏松的机会性筛查及随访。
