超声血流向量成像技术探讨颈动脉球部壁面剪切应力的影响因素
2022-10-17韩志芬
胡 敏,康 彧,蒋 剑,张 嬿,王 渠,韩志芬
(成都中医药大学附属医院,四川成都 610075)
0 引言
颈动脉粥样斑块脱落、破裂及出血是缺血性脑卒中常见的原因之一,提早预防有助于减少不良事件的发生[1]。目前研究表明,血管壁面剪切应力(Wall Shear Stress,WSS)在血管内皮功能障碍和动脉粥样硬化发生发展中起着重要作用[2],其影响因素包括局部血流速度和管径,而不同个体颈动脉分叉部几何形状差异,可能对WSS产生不同程度的影响。超声血流向量成像(Vector Flow Imaging,V Flow)是一种可视化评价血液流场的新技术,克服了脉冲多普勒对角度及层流的依赖,可获取感兴趣区流场形态并测量流速、流量和WSS。本研究旨在应用超声V Flow技术探讨颈动脉分叉部自体解剖与血流动力学因素对WSS的影响,对不同个体动脉粥样硬化的风险进行评估,以期为临床通过改善局部血流动力学延缓特定部位动脉粥样硬化的发生与发展提供一定的客观依据。
1 资料与方法
1.1 研究对象
选择2019年9月~2020年6月于我院行颈动脉超声检查的住院患者70例,男、女各35例,年龄40~60岁,平均(47.4±6.2)岁。纳入标准:(1)同一切面清晰显示左侧颈总动脉分叉部三支血管“Y”型结构;(2)颈动脉管壁光滑,无内-中膜增厚、粥样硬化斑块形成及其他病变。排除标准:(1)患有高血压、糖尿病及高胆固醇血症者;(2)患有已知心血管疾病、甲亢、贫血以及心律不齐者;(3)主动脉瓣狭窄、反流及升主动脉、主动脉弓病变者;(4)头颈部血管手术史者;(5)因颈部短小或过度肥胖导致图像质量差者。
纳入人群基线资料:左侧颈总动脉内-中膜厚度为(0.6±0.2)mm;血压为(109.8±13.8)/(77.6±8.2)mmHg;血糖(4.9±0.7)mmol·L-1;胆固醇(4.2±0.8)mmol·L-1;左室射血分数(65±4)%;心率(74±13)次·min-1。
1.2 仪器与方法
(1)仪器:采用迈瑞Resona 7彩色多普勒超声诊断仪,L9-3U线阵探头,频率为3~9 MHz,内置V Flow技术及相关定量分析软件。
(2)方法:患者于平静状态,头部略偏向右侧,左侧颈部呈自然放松状态。纵切扫查,调节探头角度及位置显示颈总动脉分叉部“Y”型分支结构,启动V Flow并调整感兴趣区,包括颈总动脉(Common Carotid Artery,CCA)末段、颈动脉球部(Carotid Bulb,CB)以及颈外动脉(External Carotid Artery,ECA)起始段。获取如下参数:①测量颈总动脉中线与颈动脉球部中线之间的角度,如图1(a)两条虚线之间的角度为θ;②测量收缩末期颈动脉球部膨大最明显处内径(DCB)与颈总动脉末段距分叉部约1.0 cm处内径(DCCA),如图1(a)两条实线为DCB与DCCA测量位点,并计算二者的比值(DCB/DCCA);③测量经颈动脉球部分流入颈内动脉血流量(QCB)与颈总动脉末段距分叉部约1.0cm处血流量(QCCA),如图1(b)两条实线为QCB与QCCA测量位点,并计算二者的比值(QCB/QCCA);④描记颈动脉球部血流紊乱区可视化面积(ACB),如图1(b)虚线勾划范围为ACB;⑤检测整个心动周期中颈动脉球部起始段内侧平均壁面剪切应力(WSSI-CB)和外侧平均壁面剪切应力(WSSE-CB),内、外侧壁均连续放置五个位点如图1(b)中5个蓝色点,并计算平均值;⑥随机选取20例患者由不同操作医生独立进行图像采集并测量颈动脉球部内、外侧WSS值,用于检验同一操作者及不同操作者的组内及组间一致性。
1.3 统计学方法
采用SPSS 22.0统计软件,对WSSI-CB、WSSE-CB计量数据用均数±标准差进行描述,两组间差异用独立样本T检验进行统计学分析;对DCB/DCCA、θ、QCB/QCCA、ACB与WSSE-CB之间关系采用Pearson直线相关分析。P<0.05为差异有统计学意义。操作者自身与操作者间的一致性评估采用组内相关系数(Intraclass Correlation Coefficients,ICC),ICC>0.75表示可重复性较好。
2 结果
2.1 颈动脉球部平均WSS值比较
颈动脉球部起始段WSSI-CB值为(0.88±0.30)Pa,WSSE-CB值为(0.32±0.15)Pa,外侧壁明显小于内侧壁,差异有统计学意义(P<0.01)。
2.2 颈总动脉分叉部解剖与WSSE-CB值的关系
颈动脉球部与颈总动脉夹角θ值为(24.5±12.1)°,与WSSE-CB相关系数为r=-0.171,二者无相关性且差异无统计学意义(P>0.05);颈动脉球部膨大最明显处内径与颈总动脉末段内径比值DCB/DCCA为(0.66±0.09),与颈动脉球部 WSSE-CB值呈负相关,相关系数分别为r=-0.312,差异有统计学意义(P<0.05)。
2.3 颈总动脉分叉部学流动力学与WSSE-CB值的关系
颈动脉球部与颈总动脉末段流量比值QCB/QCCA为(0.69±0.15),与颈动脉球部WSSE-CB值呈正相关,相关系数为r=0.428,差异有统计学意义(P<0.01);颈动脉球部血流紊乱区表现为涡流、逆流和复杂混合流,可视化面积ACB为(0.27±0.17)cm2,与颈动脉球部WSSE-CB值呈负相关,相关系数分别为r=-0.545,差异有统计学意义(P<0.01),如表1和图2所示。
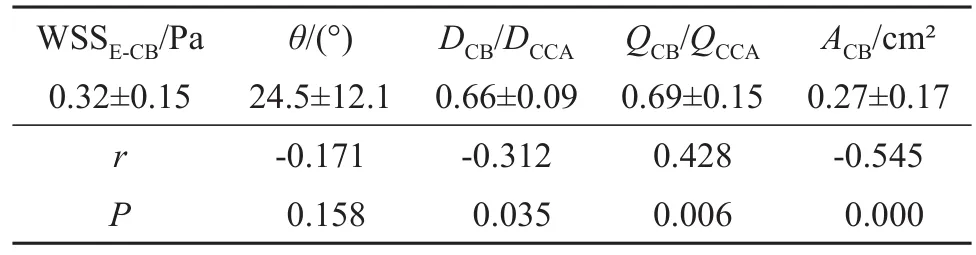
表1 WSSE-CB与DCB/DCCA、θ、QCB/QCC、ACB相关性分析Table 1 The correlation analysis of WSSE-CBwith DCB/DCCA,θ,QCB/QCCand ACB
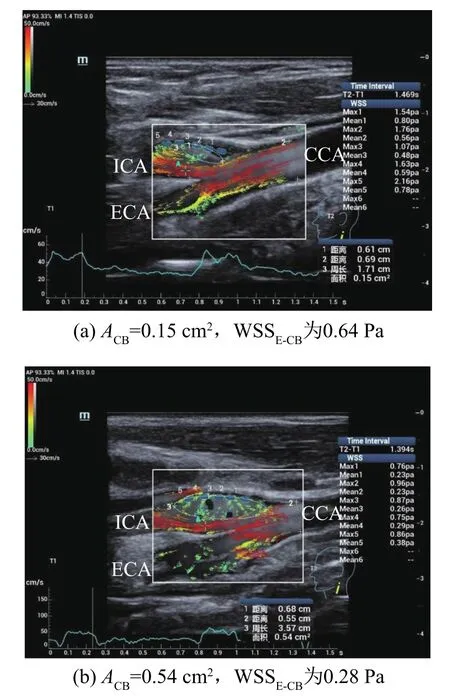
图2 颈动脉球部血流紊乱区的超声波图像Fig.2 Ultrasonic images of carotid bulb areas
2.4 操作者组内及组间的一致性评价
同一操作者测量WSSI-CB、WSSE-CB的ICC分别为 0.873、0.854,不同操作者测量 WSSI-CB、WSSE-CB的ICC分别为0.833、0.829,ICC均大于0.75,表明WSS测量在组内及组间可重复性较好。
3 讨论
WSS是血液在血管中流动形成的作用于血管内膜单位面积上的摩擦力,其大小与血流速度成正比,与血管腔半径的立方成反比,也与血黏度相关,但对于无血液疾病者,血黏度导致的WSS变化往往可以忽略不计[3]。正常的血管内皮细胞是维持心血管系统稳态的前提条件,其功能异常是心血管疾病早期的重要特征,与动脉粥样硬化、高血压及心衰等疾病的发生、发展关系密切[4]。既往研究已表明动脉粥样硬化与WSS改变有关,正常动脉最大WSS值通常在1.0~7.0 Pa之间[5],反映整个心动周期的平均WSS值低于0.4 Pa可使血管壁发生形态改变,导致动脉内膜增厚[6]。其可能的机制是低WSS可促进内皮细胞功能紊乱,加速血管内皮的炎症反应、氧化应激反应及细胞凋亡等病理过程,诱导动脉粥样硬化斑块的形成[7-8]。因此,测量WSS对于颈动脉粥样硬化的早期评估具有重要意义,有助于发现潜在斑块形成高风险患者,尽早开展针对局部血流动力学调节的高级临床管理[9]。
尽管动脉粥样硬化斑块的发病机制异常复杂,现已提出包括血栓形成学说、脂质浸润学说、损伤反应学说和单克隆学说等一系列影响因素[10],但这些学说并不能完全解释斑块好发于血管分叉、弯曲及狭窄等部位的原因,表明局部解剖差异和血流动力学与斑块的分布可能存在某种相关性[11]。有证据表明,动脉粥样硬化的发生主要累及血管分叉的外侧壁和低速回流及停滞的位置[6],故本研究重点关注了颈动脉球部外侧WSS。还有研究认为,左侧脑血管病变往往优先于右侧发生,可能与右侧颈总动脉起源于头臂干、左侧颈总动脉直接起源于主动脉弓这一解剖差异有关,头臂干从主动脉弓近似直角发出,而左侧颈总动脉从主动脉弓发出较为平直,这种解剖关系可解释左侧颈动脉对WSS的变化较右侧更为敏感[12],故本研究仅对左侧颈总动脉分叉部的解剖及血流动力学进行分析,以确保数据的可比性。
在颈总动脉分叉部及颈内动脉起始部,其非层流分布的血流特征使传统多普勒超声成像无法精确检测和显示血流中的涡流信息。针对颈动脉分叉部的血流参数和WSS检测,既往主要通过磁共振(MRI)、CT血管造影术(CTAngiography,CTA)或常规超声采集血流信息,再借助后处理模拟软件绘制WSS分布图。但上述三种手段均存在一定的局限性,MRI受制于图像空间分辨率,难以得到精确的速度信息;CTA因放射性限制了其在临床中的广泛应用;常规多普勒超声缺点是以层流为假设、角度依赖性且难以测及贴近血管壁的低速血流[13]。新近出现基于超声的V flow技术,无需角度矫正,可快速、可视化反映非层流血液流动特点,实时获取感兴趣区域内任意点血细胞的速度和方向,尤其适用于血管弯曲或分叉部较为复杂的直流、涡流和逆流,并实时计算WSS,目前已成为研究颈动脉血流动力学的重要手段之一[14]。
WSS是影响动脉粥样硬化产生和斑块形成发展、破裂的重要生物力学因素[15]。本研究针对无动脉粥样硬化诱因、颈动脉超声正常的40~60岁人群,发现颈动脉球部外侧的平均WSS值明显低于内侧,表明颈动脉分叉部解剖特点所致血流动力学改变对颈动脉球部外侧壁的影响更为显著。此外,研究人群中颈动脉球部外侧的平均WSS值为(0.32±0.15)Pa,存在部分人群的平均WSS小于正常值0.4 Pa的情况,表明尽管颈动脉超声检查未发现形态学异常,但较低的WSS可能正在影响颈动脉球部外侧壁局部内皮细胞的功能,有可能成为动脉粥样硬化的潜在好发人群。
不同个体颈动脉分叉角度和颈动脉球部膨大程度在解剖形态上存在差异,本研究分析了颈动脉球部从颈总动脉发出的角度以及颈动脉球部最宽处与颈总动脉末段内径的比值,将上述解剖因素与颈动脉球部相对较低的外侧WSS进行相关性研究。结果表明,颈动脉球部外侧WSS与颈动脉球部发出角度无相关性,而与内径比值存在相关性,比值越大,WSS值越小。关于颈动脉球部发出角度与WSS的相关性,有些研究认为低WSS与血管角度有显著相关性[16-17],但也有研究认为二者并无相关性[18],上述研究结果不一致可能与纳入人群和分析方法存在差异有关,亦可能是在一定范围内的角度增加并非导致WSS减低的主要因素。与颈总动脉末段内径比较,颈动脉球部膨大越明显,其外侧WSS越低,二者呈负相关,该结果亦与其他研究结论相似[19],反映出膨大程度与局部血流动力学紊乱有关。
对于影响颈总动脉分叉部WSS的血流动力学因素,以前常用的是速度指标,鉴于分叉部的非层流特征,单点的速度测量无法真实反映流场状态。本研究运用V flow技术,将颈内动脉分流量与颈总动脉血流量的比值以及颈动脉球部血流紊乱面积作为血流动力学指标,并与颈动脉球部外侧WSS进行相关性分析。结果表明,流经球部的血流量比例与外侧WSS呈正相关,揭示较高的血流量可能有助于维持颈动脉球部内皮细胞的正常功能,减少动脉粥样硬化不良事件的发生。此外,V flow技术可视化呈现了颈动脉分叉部的层流、涡流、逆流以及复杂混合流,后三种均属血流紊乱状态。本研究发现,颈动脉球部血流紊乱区均分布于外侧,其面积大小与外侧WSS呈负相关且二者在位置上相互吻合,较大面积的涡流、逆流和复杂混合流会导致较低的WSS值。颈动脉分叉部血管几何形状的改变,可使层流急剧发生变化,形成的血流紊乱区和低WSS主要分布在颈总动脉分叉部的外侧壁周围,成为动脉粥样硬化最常发生的部位[20]。
本研究的不足之处:(1)纳入人群主要考虑了当前年龄、常规超声颈动脉正常及无导致颈动脉粥样硬化的常见因素,鉴于动脉粥样硬化发生发展是一个漫长的过程,可能还存在其他因素或在某一阶段已造成颈动脉超声无法发现的微观损害;(2)基于二维超声的V Flow技术只能对感兴趣的区平面以内的血流参数进行测量,尚无法反映颈动脉分叉部整体血流动力学的变化。
4 结论
运用V Flow技术研究正常人群颈动脉球部解剖及血流动力学与WSS的关系,结果表明颈动脉球部血流量、血流紊乱区面积及膨大程度是影响外侧WSS的主要因素,而与颈动脉球部发出角度的关系并不密切。
