两种不同促排卵方案在卵巢储备功能下降患者体外受精胚胎移植结局对比分析
2022-10-14薛如梅袁玉影温哲玲孙洪亮张冬梅
薛如梅 袁玉影 温哲玲 孙洪亮 张冬梅
滨州医学院附属医院生殖医学科,滨州 256603
卵巢储备功能是指女性卵巢内存留卵子的质量和数量,是衡量女性生育潜能的重要标志[1]。卵巢储备功能下降(diminished ovarian reserve,DOR)患者由于遗传性、自身免疫性、医源性、代谢等因素导致卵母细胞数量减少及质量下降,进而影响生育能力[2]。随着社会的发展,越来越多的DOR患者选择辅助生殖技术(assisted reproductive technology,ART)助孕,但在ART过程中,DOR患者常表现出药物反应性差、获卵数少、优质胚胎率低、周期取消率高、临床妊娠率低等问题[3]。目前,运用于DOR患者的超促排卵方案很多,本研究主要通过对黄体期促排卵方案及拮抗剂方案两种不同促排卵方案的临床资料进行综合分析,来比较这两者在DOR患者中的促排卵结局及临床结局,以期为临床治疗提供更多参考。
资料与方法
1、一般资料
回顾性分析2014年5月至2021年7月在滨州医学院附属医院生殖医学科行体外受精(in vitro fertilization,IVF)助孕治疗的273个周期,按促排卵方案的不同分为拮抗剂组(138个周期)和黄体期促排卵组(135个周期)。(1)纳入标准:①抗缪勒氏管激素(AMH)<1.1μg∕L。②阴道超声示,双侧卵巢窦卵泡计数(AFC)<5~7个。③基础卵泡刺激素(FSH)≥10 IU∕L。以上3项满足2项即可[4]。④拮抗剂方案或黄体期促排方案。(2)排除标准:①夫妻任一方染色体异常者。②严重全身疾病不宜妊娠者。③既往盆腔放、化疗史。④因男方因素行卵胞浆内单精子注射(intracytoplasmic sperm injection,ICSI)者。
2、促排卵方案
2.1、拮抗剂方案月经2~3 d给予促性腺激素(gonadotropin,Gn),使用剂量根据患者年龄、体质指数(BMI)、卵巢储备功能决定,当主导卵泡直径达14 mm时每日皮下注射GnRH-a(注射用醋酸西曲瑞克,思则凯,0.25 mg∕支,Merck Serono Europe Limited),直至≥1个卵泡直径达18 mm以上时肌内注射绒毛膜促性腺激素(HCG)或HCG联合GnRH-a[醋酸曲普瑞林,达必佳,0.1 mg∕支,辉凌国际制药(瑞士)有限公司]双扳机,35.5~36.0 h后取卵。拮抗剂组患者可行新鲜周期D3胚胎移植,或因自身原因、子宫内膜薄等因素取消移植的患者可行胚胎冷冻。
2.2、黄体期促排卵方案自然周期排卵后或卵泡期促排卵取卵后行阴道超声了解基础卵泡情况,当阴道超声见≥2个卵泡直径<8 mm,根据基础情况给予Gn促排卵,根据情况调整Gn用量,当有1个卵泡直径达18 mm,肌内注射HCG或HCG联合GnRH-a(达必佳)双扳机,34~36 h后穿刺取卵。黄体期促排卵组患者常规行胚胎冷冻。
3、胚胎培养及观察
取卵后按实验室常规要求行IVF,在取卵后第3天观察胚胎并记录胚胎形态、细胞数、细胞球均匀程度、碎片率及是否有空泡等情况。卵裂期胚胎分级采用Peter分级[5]:I级为卵裂球大小均匀,形态规则,胞质均匀清晰,碎片<10%,细胞数为6~10个;II级为卵裂球大小稍不均匀,形态稍不规则,胞质碎片10%~<20%,细胞数为6~10个;III级为卵裂球大小不均匀,形态不规则,胞质碎片20%~<50%;IV级为卵裂球大小极不均匀,细胞中有大量空泡,胞质有严重的颗粒现象,胚胎停止发育或胞质碎片≥50%。优质胚胎为I级和II级,可用胚胎为I级、II级和III级。
4、冻融胚胎复苏移植
根据患者情况对需进行冻融胚胎移植(FET)的患者进行移植前子宫内膜的准备,包括自然周期方案、人工周期方案和降调后人工周期方案。
4.1、自然周期方案于月经2~3 d来院行阴道超声检查,于月经周期11~12 d开始监测卵泡发育情况及子宫内膜厚度,当卵泡直径≥18 mm时,结合血结果适时给予HCG诱发排卵,排卵后开始转化内膜,给予阴道放置黄体酮软胶囊(安琪坦,0.1 g∕粒,Cyndea Pharma,S.L.∕Besins Healthcare Benelux)或黄体酮阴道缓释凝胶(雪诺同,90 mg∕支,Fleet laboratories limited),选择D3或D5胚胎进行移植,移植后常规行黄体支持。
4.2、人工周期方案于月经2~3 d开始口服戊酸雌二醇(补佳乐,1 mg∕片,DELPHARM Lille S.A.S.)或雌二醇∕雌二醇地屈孕酮片复合包装(芬吗通,1 mg∕10 mg,Abbott Healthcare Products B.V.),连续口服10 d后行阴道超声检测子宫内膜厚度及形态,当内膜厚度达到8 mm及以上时开始转化内膜,给予阴道放置安琪坦或雪诺同,选择D3或D5胚胎进行移植,移植后常规行黄体支持。
4.3、降调后人工周期方案于月经2~3 d行阴道超声及血清性激素检查无异常后,给予皮下注射GnRH-a(注射用醋酸亮丙瑞林微球,3.75 mg∕支,上海丽珠制药有限公司),28 d后开始口服补佳乐或芬吗通片,连续口服10 d后行阴道超声检测子宫内膜厚度及形态,当内膜厚度达到8 mm及以上时开始转化内膜,给予阴道放置安琪坦或雪诺同,选择D3或D5胚胎进行移植,移植后常规行黄体支持。
5、黄体支持
移植后给予口服地屈孕酮片(达芙通,10 mg∕片,Abbott Healthcare Products B.V.)以及阴道放置安琪坦或雪诺同行黄体支持。
6、妊娠结局判断
移植后14 d测定血β-HCG水平,若为阴性,停止黄体支持;若为阳性,则继续给予黄体支持,移植后28 d行阴道超声检查,若宫腔内可见原始胎心搏动,则确定为临床妊娠,后继续给予黄体支持至妊娠10~12周,追踪临床妊娠结局。
7、统计学方法
采用SPSS 22.0版统计学软件,符合正态分布的计量资料用(±s)表示,两组间比较采用两独立样本t检验,多组间比较采用单因素方差分析。多组间两两比较时,若方差齐采用LSD法,若方差不齐采用Tamhanes’s T2法。不符合正态分布的计量资料用M(P25,P75)表示,组间比较采用非参数Mann-WhitneyU检验及Kruskal-wallisH检验。计数资料用率(%)表示,组间比较采用χ2检验或Fisher精确性检验,P<0.05为差异有统计学意义。
结 果
1、一般资料比较
两组的年龄、BMI、AMH、基础AFC、不孕年限、基础FSH、基础黄体生成素(LH)比较,差异均无统计学意义(均P>0.05),见表1。
表1 两组卵巢储备功能下降患者行体外受精治疗周期的一般资料比较(±s)

表1 两组卵巢储备功能下降患者行体外受精治疗周期的一般资料比较(±s)
注:拮抗剂组采用拮抗剂促排卵方案,黄体期促排卵组采用黄体期促排卵方案;BMI为体质指数,AMH为抗缪勒氏管激素,AFC为窦卵泡计数,FSH为卵泡刺激素,LH为黄体生成素
组别拮抗剂组黄体期促排卵组t值P值周期138 135年龄(岁)38.67±5.46 39.91±5.17-1.921 0.056 BMI(kg∕m2)23.72±3.48 23.32±3.06 1.018 0.309 AMH(μg∕L)0.54±0.38 0.42±0.33 1.902 0.061基础AFC(个)4.55±1.80 4.16±1.73 1.846 0.066不孕年限(年)3.39±2.90 3.69±3.57-0.775 0.439基础FSH(IU∕L)13.85±5.06 13.89±4.21-0.064 0.949基础LH(IU∕L)6.68±2.96 6.19±2.34 1.552 0.122
2、促排卵结局比较
在Gn天数、Gn用量、无可用胚胎率方面,拮抗剂组高于黄体期促排卵组,但差异均无统计学意义(均P>0.05);拮抗剂组扳机日LH、扳机日E2显著高于黄体期促排卵组(均P<0.05);黄体期促排卵组未取出卵子率高于拮抗剂组,但差异无统计学意义(P>0.05)。见表2。

表2 两组卵巢储备功能下降患者行体外受精治疗周期的促排卵情况比较
3、实验室指标比较
在成熟卵子(MII)卵率、正常受精率、正常受精卵裂率方面,拮抗剂组高于黄体期促排卵组,但差异均无统计学意义(均P>0.05);拮抗剂组获卵数显著高于黄体期促排卵组(P<0.05);而黄体期促排卵组可利用胚胎率、优质胚胎率均显著高于拮抗剂组(均P<0.05)。见表3。
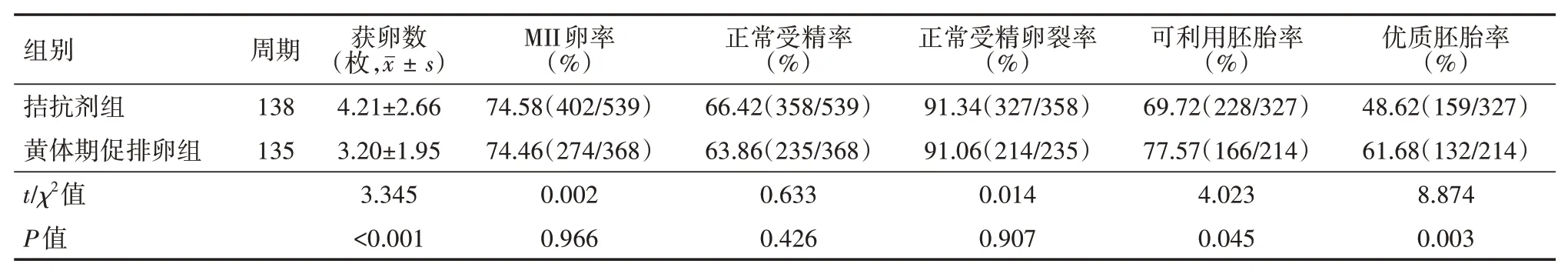
表3 两组卵巢储备功能下降患者行体外受精治疗周期的实验室指标比较
4、妊娠结局比较
共纳入141个冻融胚胎复苏移植周期,两组的FET内膜厚度、着床率、临床妊娠率、早期流产率比较,差异均无统计学意义(均P>0.05),见表4。

表4 两组卵巢储备功能下降患者行体外受精治疗周期的妊娠结局比较
5、拮抗剂组不同内膜准备方案对比
在拮抗剂组冻融胚胎复苏移植周期中,与人工周期内膜准备方案相比,自然周期、降调+人工周期内膜准备方案FET内膜厚度更厚(P<0.05),但两者比较差异无统计学意义(P>0.05);在着床率、临床妊娠率、早期流产率方面,3种内膜准备方案比较,差异均无统计学意义(均P>0.05)。见表5。
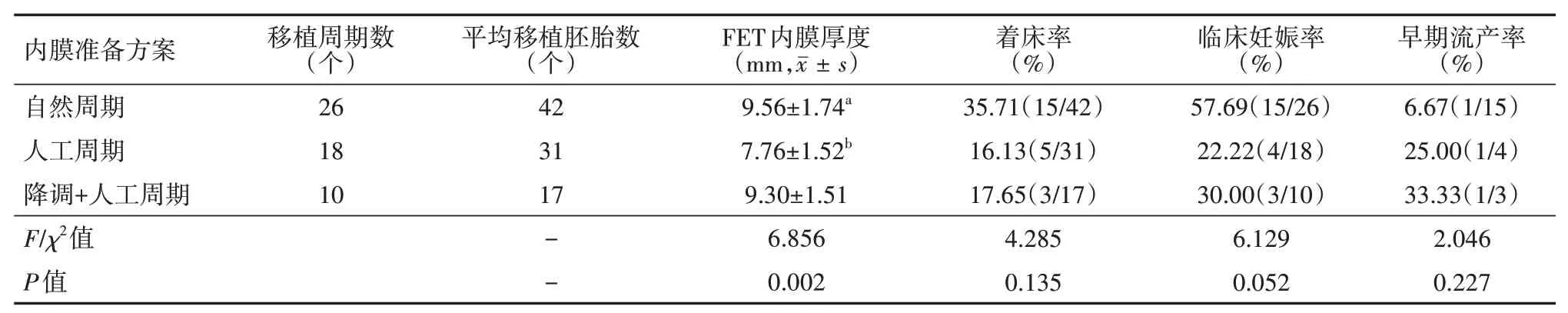
表5 拮抗剂组3种内膜准备方案对比
6、黄体期促排卵组不同内膜准备方案对比
与降调+人工周期内膜准备方案相比,自然周期内膜准备方案FET内膜厚度更厚(P<0.05);在着床率、临床妊娠率、早期流产率方面,3种内膜准备方案比较,差异均无统计学意义(均P>0.05)。
讨 论
DOR患者促排卵过程中常伴有获卵数少、卵子质量差、可利用胚胎少甚至无可用胚胎,进而导致周期取消率高和临床妊娠率低等问题,难以获得较满意的促排卵结局[6]。对DOR患者而言,最重要的是短期内尽可能获得更多的可用胚胎。既往研究认为,在1个月经周期内可有2~3个卵泡波发育,这为黄体期促排卵提供了理论基础[7]。DOR患者经卵泡期排卵后,黄体期继续促排卵取卵,可以增加获卵数及可用胚胎数,改善不良助孕结局。既往研究表明,在黄体期给予患者外源性卵泡刺激素,可以使卵泡在高孕酮状态下解除闭锁,继续生长发育[8]。本文回顾性分析滨州医学院附属医院生殖中心两种促排卵方案在DOR患者中的临床资料,比较两种不同方案的促排卵结局及临床结局,对临床治疗具有一定的参考价值。
近年来,黄体期促排卵方案在DOR患者中的应用逐渐增多,DOR患者基础卵泡少,且较卵巢功能正常人群更易出现早发LH峰[9]。LH是由腺垂体细胞分泌的一种糖蛋白类Gn,受到下丘脑促性腺激素释放激素(GnRH)及卵巢激素调节[10]。黄体期高孕激素水平可以降低GnRH脉冲频率,从而减少LH的分泌和抑制LH峰的发生。本研究发现,与拮抗剂组相比,黄体期促排卵组的扳机日LH水平更低(P<0.05),这可能与黄体期高孕激素水平负反馈抑制LH的分泌,从而降低了早发性LH峰的发生有关。
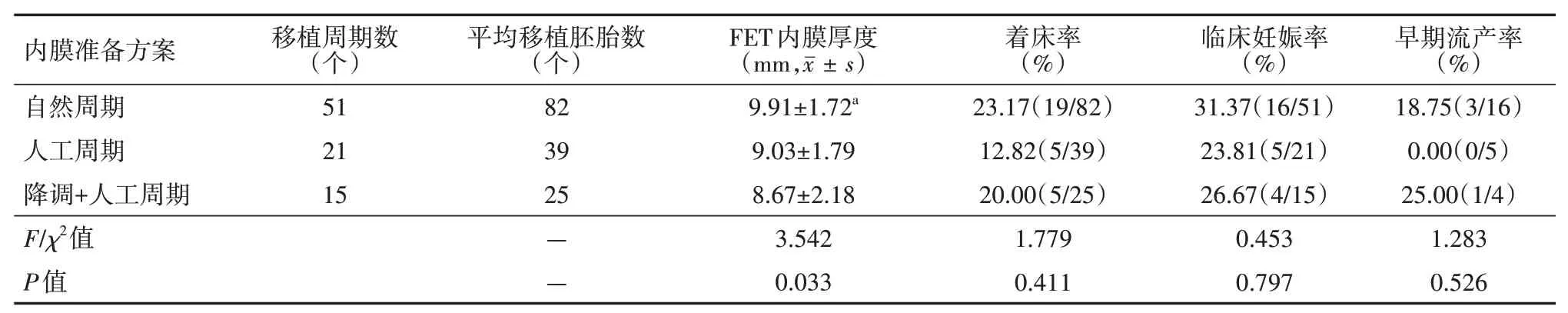
表6 黄体期促排卵组3种内膜准备方案对比
此外,本研究发现,拮抗剂组获卵数显著高于黄体期促排卵组(P<0.05),但黄体期促排卵组可利用胚胎率、优质胚胎率更高(均P<0.05),且两组的MII卵率、正常受精率、正常受精卵裂率、未取出卵子率、无可用胚胎率、着床率、临床妊娠率、早期流产率差异均无统计学意义(均P>0.05)。这提示高孕激素状态对患者的受精能力及胚胎质量是没有消极影响的,而且得到的胚胎解冻移植后也可获得较好的着床率和临床妊娠率。
同样,黄体期促排卵方案也具有一些弊端,由于黄体期高孕酮水平的影响,促排卵和胚胎移植成为了2个独立治疗周期,增加了患者冷冻胚胎保存费用及等待胚胎移植的时间;黄体期促排卵周期启动时机较难把握,若启动时卵泡过大,常易发生提早排卵或卵泡黄素化,若启动时卵泡过小,卵泡容易发育缓慢、不发育甚至萎缩,增加周期取消率[11]。因此,临床上选用黄体期促排卵方案时,应尽量选择直径为8~12 mm卵泡进行促排。另外,黄体期促排卵方案需经期取卵,增加了感染风险,但可以在促排卵过程中外源性给予孕激素,延迟月经来潮,减少感染风险[12]。
子宫内膜容受性是子宫内膜对胚胎的接受能力,胚胎移植当天的子宫内膜通常被认为处于着床窗口期,代表子宫内膜的容受性。但子宫内膜厚度与妊娠结局之间的关系尚未达成共识。有学者认为,移植日子宫内膜厚度与妊娠结局显著相关[13-14],但也有研究证实,使用孕激素后子宫内膜的改变并不影响冻融周期胚胎移植的妊娠结局[15]。本研究表明,两种促排卵方案中,自然周期内膜准备周期方案的子宫内膜厚度均较其他两种内膜准备方案更厚,但其着床率及临床妊娠率均无明显差异。
总之,对DOR患者而言,目前尚无满意的促排卵方案,其助孕治疗需要个体化、多样化,尽可能短期内获得更多可用胚胎,改善助孕结局。黄体期促排卵方案可用于其他促排卵方案无法获得有效胚胎的患者,为临床治疗提供一种新的治疗思路,但本研究样本数较少,需进一步扩大样本量,来研究其临床治疗效果。
利益冲突所有作者均声明不存在利益冲突
