某专科医院723例学生肺结核住院患者诊疗延误情况分析
2022-10-14陈文翰周强刘玉美郑闽莉卓文基余美玲刘志辉广州市胸科医院广州50095广东省结核病控制中心广州50630
陈文翰 周强 刘玉美 郑闽莉 卓文基 余美玲 刘志辉广州市胸科医院,广州 50095;广东省结核病控制中心,广州 50630
据世界卫生组织(WHO)估计,2019年全球5~<15岁、15~24岁人群中新发结核病患者数分别约占全人口新发结核病患者数的6%和16%,其中分别约有42%和26%的病例尚未被发现[1]。5~<15岁人群多数为中小学生,其免疫系统发育尚不成熟,15~24岁人群大部分亦为在校学生,且处在社交活动最为活跃的年龄阶段,为结核病流行的高危人群[2-3];学校作为其主要生活场所,具有聚集生活、接触密切的特点,各类学校结核病暴发流行的情况屡见不鲜[4-6]。我国结核病专报网的数据报道:2008—2018年11年间共报告肺结核病例10 295 212例,其中学生为487 633例,占比4.74%;2016年6~<20岁和20~24岁结核患者约12.5万例,但职业栏中为“学生”者仅为3.4万例[7]。2020年WHO全球结核病报告则显示2019年我国5~<15岁、15~24岁人群中结核病例发现率分别约为28.57%和91.18%[1]。我国这些数据充分表明我国学校结核病流行疫情可能远远被低估,加强学校结核病控制刻不容缓,已引起党和政府的高度重视,目前已有明确的工作技术规范出台[8]。然而,在学校结核流行控制中,人们需要面对的远远不仅是流行率高、发现率低的难题,正如其他人群结核病患者存在就诊延误和诊断延误一样[9-12],学生人群结核病患者也存在同样的问题。作为结核病的主要传染源其延误时间长短重要影响学校结核病流行与控制,但目前相关研究报道不多。笔者对2019—2021年在广州市胸科医院住院的723例学生肺结核患者的就诊延误和诊断延误情况进行了分析,现报道如下。
对象与方法
1、研究对象
2019—2021年广州市胸科医院收治入院的大、中、小学肺结核患者723例,其中男386例、女337例,平均年龄17岁(6~30岁);小学生、初中生、高中生、本科生、研究生患者分别为118、106、231、256、12例。肺结核诊断依照《中华人民共各国卫生行业标准肺结核诊断WS288-2017》进行。
2、病例收集与信息查寻
在“医院统计病案系统”内以“出院时间”“职业”“主要诊断国际疾病分类编码”(A15.000-A15.309、A16.000-A 16.210)获取2019—2021年3年间入住广州市胸科医院的学生肺结核病例;从“电子病历系统V6.0”调取患者住院病历、病程记录、影像资料,获取患者的症状出现时间、初诊时间、广州市胸科医院入院时间、确诊时间、确诊病名、病原学依据、影像特征等相关信息资料。
3、相关定义
主要概念包括:⑴因症就诊,指患者因肺结核可疑症状直接到结核病定点医疗机构就诊;⑵因症推荐,指基层医疗卫生机构将肺结核可疑症状者推荐到结核病定点医疗机构就诊;⑶转诊,指患者出现肺结核可疑症状后到医疗卫生机构(包括结核病定点医疗机构非结核科和非结核定点医疗机构),经胸部X线或痰菌检查等诊断为肺结核或疑似肺结核后,医嘱患者到结核病定点医疗机构结核科就诊;⑷就诊延误,目前尚无统一标准,根据WHO建议结核病可疑症状出现2周则应进行结核病诊断检查的建议,本文指从结核可疑症状始发日至首次到医疗机构就诊日(就诊时间)≥15 d者;⑸诊断延误,与就诊延误类同,目前尚无确切定义,本文指患者首次到医疗机构就诊日至结核病确诊日(诊断时间)≥15 d者[7,12]。
4、统计学处理
使用SPSS 20.0软件包进行统计学分析,应用百分构成描述就诊延误和诊断延误率,应用χ2检验比较各类别人群间率的统计学差异。各类别人群延误平均时间(d),正态分布资料计算其算术均数,各类人群间的均数比较采用t检验;非正态分布资料计算其中位数,各类人群间的中位数比较采用Mann-WhitneyU检验(两组间比较)和Kruskal-Wallis秩和检验(多组间比较)。P<0.05为差异有统计学意义
结 果
1、就诊延误和诊断延误总体情况
723例住院肺结核学生患者就诊时间、诊断时间分别为0~92 d、1~95 d,时间资料均为非正态性分布,其时间中位数分别为15 d和19 d。就诊无延误与有延误者分别为317例、406例,就诊延误率为56.16%;诊断无延误与有延误者分别为220例、503例,诊断延误率为69.57%。
2、男女学生间两种延误情况比较
男女性别间就诊延误率差异无统计学意义(χ2=0.748,P=0.387),诊断延误率差异有统计学意义(χ2=10.029,P=0.002)。经Mann-WhitneyU检验,两类人群间就诊延误与诊断延误中位数差异均无统计学意义(U=18 694、27 096,P=0.946、0.295。见表1。
3、不同学生类别间两种延误情况比较
将住院学生患者分为小学生、初中生、高中生、本科生、研究生4类,各类学生间就诊延误率和诊断延误率差异均无统计学意义(χ2=7.396,P=0.116;χ2=2.814,P=0.589)。经Kruskal-Wallis秩和检验,就诊延误中位数差异有统计学意义(χ2=33.000,P<0.001),诊断延误中位数差异无统计学意义(χ2=4.278,P=0.370)。见表1。
4、不同病例发现方式两种延误情况比较
如表1所示,4种病例发现方式间就诊延误率差异有统计学意义(χ2=33.288,P<0.001),诊断延误率则差异无统计学意义(χ2=3.879,P=0.275)。经Kruskal-Wallis秩和检验,两类人群间就诊延误与诊断延误中位数差异均无统计学意义(χ2=0.950,P=0.810;χ2=2.585,P=0.460)。
5、症状始发月份间两种延误情况比较
如表1所示,依据学生学习、生活特点按学期与假期分为1—2月、3—6月、7—8月和9—12月4种时间类别,其诊断延误率差异有统计学意义(χ2=18.187,P<0.001),就诊延误 率 差 异 无 统 计 学 意 义(χ2=2.725,P=0.436)。经Kruskal-Wallis秩和检验,就诊延误和诊断延误中位数差异均有统计学意义(χ2=12.750,P=0.005;χ2=15.987,P=0.001)。
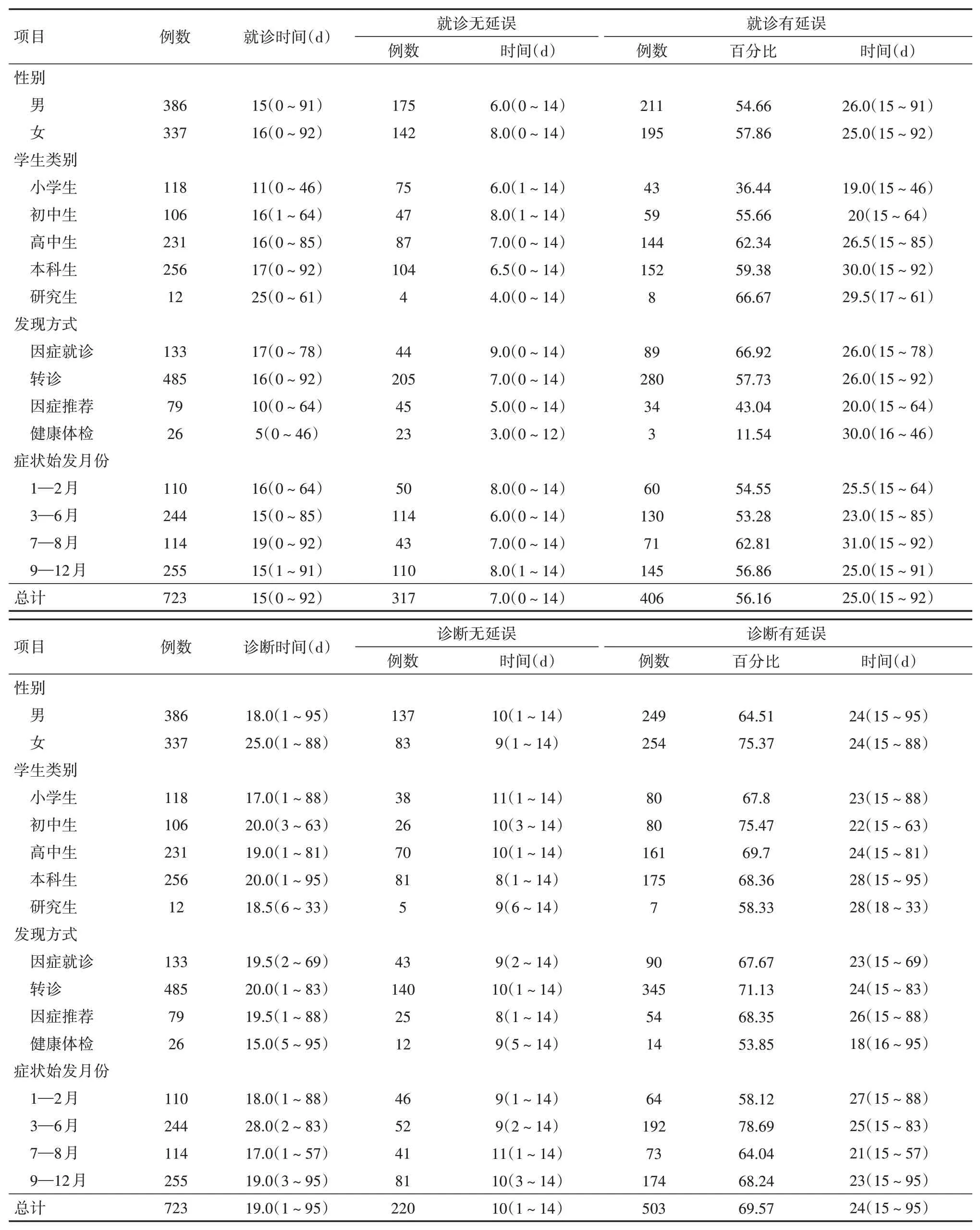
表1 723例学生肺结核患者依性别、学生类别、发现方式和症状始发月份不同的分类人群诊疗延误情况
讨 论
Campbell等[13]的研究显示:在结核病接触者中,皮肤结核菌素试验(TST)≥5 mm者中,全年龄组和小于18岁年龄组人群中结核病的发生率分别为2.8%和2.6%,TST≥10 mm者中则分别为6.6%和7.2%,后者感染结核分枝杆菌后结核病发生率为前者的近3倍。小于18岁年龄组人群多为中小学生,他们处于人生成长的阶段,机体免疫系统发育多数尚未成熟,免疫功能尚不稳定,加之学习压力较大,一旦感染结核分枝杆菌较易进展为结核病,是结核病发生的高危人群。大学生虽然已经成年,但处于社交活跃期,所处环境变化较大,疾病防范和自我保护意识还很薄弱,而且对结核病知信行状况不良,容易引起结核病流行,高校结核病健康促进和预防控制措施亟待加强[14]。从另一层面看,学校人口密集,教室与宿舍空间相对狭小,校园内一旦出现结核病例,极易引起学校结核病暴发流行,而严重影响师生身心健康、扰乱学校正常教学秩序并造成重大社会影响。近年来常有相关研究报道,未被发现病例或病例发现延迟则为学校结核病流行的最大传染源,同时也严重影响患者自身的身体健康[15-17]。如何提高病例发现总体水平和及时水平是摆在人们面前的重要课题。
就提高病例及时发现水平而言,我们认为首先必须理清就诊延误、诊断延误的重要影响因素。本研究结果提示:病例发现方式是影响就诊延误发生率的重要因素。我国多年来着力推行的因症就诊的结核病例被动发现方式却有最高的就诊延误发生率,健康体检则为就诊延误发生率最低的病例发现方式;学生类别与症状始发时间严重影响就诊延误时间,延误时间与学生年龄段呈反向水平,放假期间延误时间长于上学期间;诊断延误发生率女生明显高于男生、上学高于假期,诊断延误时间在两个学期和两个假期间也存在显著性差异。在实践中,人们发现被动方式发现率低且会造成大量诊疗延误[9-12],和本研究结果一致。因此,加强结核病例主动发现为必由之路。目前人们对此进行了诸多探索,也取得了不少令人欣慰的成果[18-22]。我国则在《中国结核病预防控制工作技术规范(2020版)》(国卫办疾控函[2020]279号)[8]中将结核病例发现方式归结为因症就诊、主动筛查和健康体检,将病例主动发现提到了前所未有的高度。从就诊延误时间方面看,由低年级到高年级学生表现出不断延长,可能与长期远离家庭照护有关,放假期间长于上学期间,则可能与学生生活活动安排有关,目前同类分析报道不多,有待深入探讨。至于诊断延误发生率和诊断延误时间所表现出的性别、症状始发时间差异,个中原因我们目前不得而知,有待进一步进行大样本量分析。
总之,为消除上述因素的重要影响,学校、家庭、社区必须联合行动:一是在学校方面将日常晨检、因病缺勤追踪、学生入学体检、毕业生体检等学校结核病疫情监测措施必须落实到位;二是在社会层面促进在学生中进行肺结核病例密切接触者筛查的工作力度,力争早期发现潜伏感染者和活动性肺结核患者;三是在学校、家庭、社区全方位加强结核病健康促进工作,努力提高学生、教师、家长的结核病知信行水平。
