一例横韧带未断裂合并后弓隐裂寰椎骨折的诊治并文献复习
2022-10-13丁柯元苟永胜付柏林车峥龚德志杨胜李海波
丁柯元 苟永胜 付柏林 车峥 龚德志 杨胜 李海波
寰椎骨折多由于头部受到垂直向暴力导致,垂直向暴力作用于侧块转化为水平向外应力,导致寰椎前后弓与侧块连接部最薄弱部位发生骨折[1-2]。常见暴力因素如车祸伤、高处坠落伤等,创伤程度多较为严重。上颈椎结构复杂,局部解剖组织特殊,一旦损伤,常导致颅脑、颈髓或其他脊柱外多发损伤,病死率和病残率极高。早期正确的诊断对预防进一步神经损害加重,降低病死率与病残率有重要价值[3-4]。
而寰椎隐裂是一种少见的先天发育因素所造成的解剖结构异常,常表现为寰椎后弓部分或全部缺如[5]。由于其解剖结构的特殊性,寰椎隐裂一旦发生寰椎骨折极易出现不稳定Jefferson骨折,对上颈椎稳定性影响较大。
笔者回顾相关文献发现此类病例鲜有报道,本文就一例横韧带未断裂合并后弓隐裂寰椎骨折病例结合文献复习将其临床特点、影像学特点、治疗情况报道如下。
临 床 资 料
一、病史
病人,女,56 岁,因“车祸伤致颈部疼痛伴活动受限1 天”入院。入院前1 天,该病例骑摩托车撞至马路边缘,头面部着地受伤,即感头面部、颈部疼痛,伴颈部活动受限,无意识障碍,无四肢活动障碍,无大小便失禁,救护车急送入我院,急诊完善检查后以“寰椎前弓骨折伴后弓隐裂”收入院。
二、影像学检查
颈椎X线及CT检查显示寰椎前弓骨折,断端轻微分离,寰椎两侧块撕脱骨折,寰椎后弓不连续,考虑隐裂,寰枕部分融合(图1 a~f)。颈椎MRI显示横韧带未见明显水肿信号,连续性良好,寰椎两侧见斑片状长T2信号影,压脂像呈高信号,颈段脊髓未见确切异常改变(图1 g、h)。实验室检查未见明显异常。
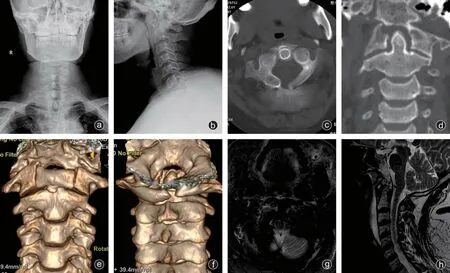
图1 入院时颈椎正侧位X线片(a、b),CT扫描(c、d)及重建(e、f)显示寰椎前弓双骨折,两侧块撕脱骨折,并伴有后弓隐裂;颈椎MRI(g、h)显示横韧带完整,脊髓信号无异常改变
三、查体
病人神志清楚,上颈部扣压痛,颈部活动受限,四肢肌力、感觉及运动功能正常,四肢肌腱反射正常,双侧Hoffman征、Babinski征阴性,脑膜刺激征阴性。日本骨科学会(JOA)评分为17分,颈椎功能障碍指数(NDI)为25%。
四、诊断
诊断为:①寰椎前弓骨折伴后弓隐裂;②寰椎侧块撕脱骨折。
五、治疗
明确外伤史,结合影像学检查,寰椎骨折诊断明确,查体无神经损伤症状。寰椎前弓2处骨折及两侧块撕脱骨折,且存在后弓隐裂,存在潜在不稳定倾向,但考虑病人横韧带未断裂,且无神经损伤症状,故选择保守治疗。予以颅骨环形弓牵引3周后改为头颈胸支具固定3个月,根据复查颈椎CT情况,继续予以颈托固定3个月。
六、结果
保守治疗3个月后,病人颈痛症状消失,颈椎屈伸、旋转活动稍受限,四肢感觉、肌力正常,病理征阴性。颈椎CT 提示寰椎前弓及两侧块撕脱骨折对位良好,骨折线模糊(图2 a、b);颈椎MRI 显示颈椎各椎体未见骨髓水肿灶,颈段脊髓未见确切异常改变。继续保守治疗1年,复查颈椎CT显示寰椎前弓骨折断端对位良好,骨折线模糊,寰椎两侧块撕脱骨折断端对位好,骨折线模糊(图2 c~e)。JOA 评分为17 分,NDI为3%。保守治疗18个月,颈椎CT重建(图2 f、g)显示骨折完全愈合,颈椎MRI(图2 h~j)示横韧带完整,脊髓信号无异常改变,椎管无狭窄,寰枢椎稳定性良好。

图2 保守治疗3 个月复查颈椎CT 扫描(a)及重建(b)见两侧块间隙基本对称,寰椎前间隙无增大,骨桥生长良好;c~e:保守治疗1年复查颈椎CT扫描(c)及重建(d、e)显示骨折基本愈合;保守治疗18个月复查颈椎CT 及其重建(f、g)显示骨折完全愈合,两侧块间隙对称,前间隙无增大;颈椎MRI(h~j)显示横韧带完整,脊髓信号无异常改变,椎管无狭窄,寰枢椎稳定性良好
讨 论
1920年Jefferson首次详细描述了寰椎骨折,同时提出寰椎爆裂骨折,即后来所谓的Jefferson 骨折[1]。随着诸多学者对寰椎骨折研究不断深入,发现多种其他骨折类型。1970年,Spence等[2]利用颈椎X线片,并基于横韧带的完整程度对寰椎骨折进行分类。虽然其判断横韧带完整性的标准有较大争议,但其提出横韧带完整性对上颈椎稳定性的影响及治疗方案的选择影响深远。随后的诸多分型中都提到了横韧带完整性判断的重要性。当伴有横韧带断裂或齿突骨折时常合并有神经损伤,学者们多把寰椎横韧带是否断裂作为早期手术治疗的重要指征[6-7]。其后提出的多种分型系统中,Levine-Edwards 分型结合了骨折形态和损伤机制,对治疗方案的选择也有一定的指导意义[8-9]。寰椎骨折分型对明确损伤机制和指导治疗具有重要意义,但目前的分型系统都不能完全包含所有类型的寰椎骨折。虽然目前尚无统一标准,但寰椎骨折发生部位大同小异,与其特殊解剖生理结构密切相关,解剖薄弱点的存在使其常见骨折部位为前后弓,尤其是与两侧块交界部位[3,10]。
寰椎隐裂使项韧带和头后肌肉失去了部分骨性附着点,同时枢椎的椎弓根上缘的浅沟也失去了能与之相吻合的寰椎后弓下浅沟,在外伤的诱因下有可能发展成为上颈椎不稳[11]。杨惠林等[12]认为,只有不合并横韧带断裂的单纯寰椎前1/4、后1/4 以及后1/2 Jefferson 骨折可能是稳定的骨折。而寰椎隐裂相当于先天存在后1/4或后1/2 Jefferson骨折,一旦发生寰椎骨折极易出现不稳定Jefferson 骨折。因此,合并后弓隐裂的寰椎骨折对上颈椎稳定性影响较大。
寰椎骨折的治疗方案主要根据其稳定性进行选择,对于未造成上颈椎失稳的寰椎骨折,多主张采用保守治疗方法;对于横韧带未断裂的不稳定性寰椎骨折,根据症状与诉求,可选择保守或手术方法,保守治疗无效,应及时行融合手术;若骨折严重伴有横韧带断裂,多数学者的研究仍主张早期融合内固定手术治疗[3,4,13]。传统的手术方式包括枕颈融合术和寰枢椎融合术,而临床上更多采用寰枢椎融合术,诸多学者提出多种融合术式并能获得良好骨折复位及上颈椎稳定性,但其缺点也较为突出,主要体现在牺牲了C1-C2的生理运动功能尤其是旋转功能的丧失。由此,近年来诸多学者提出寰椎单椎节固定治疗不稳定性寰椎骨折[14],其治疗原理主要根据Li 等[15]对单纯寰椎骨折提出的“浮标假说”理论,指出C0-C2间韧带系统可以区分为纵行纤维和横行纤维,在横韧带发生断裂(横行纤维)后,通过恢复C0-C2间纵行韧带的张力,能够维持生理载荷状态下C1-C2的稳定性。但目前相关研究并不能充分证实此术式对于横韧带断裂的寰椎骨折能否长期维持寰枢关节稳定性,故其在临床应用中应严格掌握其手术适应证[16]。
对于不稳定寰椎骨折的手术治疗,均不可避免提及手术入路及置钉固定方案的选择,上颈椎置钉技术对术者置钉技术要求极高,尽量避免多次钻孔导致后弓劈裂。针对后路固定方式无论采取寰椎侧块螺钉固定或是椎弓根螺钉固定,在置钉显露进钉点过程中务必仔细分离寰枢椎侧块关节后方丰富的静脉丛,稍有损伤即可引起大量出血,且止血困难,术野模糊,造成螺钉固定困难[16]。对于稳定的寰椎骨折在非手术治疗去除外固定支具后,发现骨折移位或颈椎不稳,随后接受了枕颈融合手术,术后骨折愈合可,颈椎稳定性恢复,但上颈椎活动度大部分丧失[17]。笔者认为早期的颅骨牵引能有效恢复C0-C2间纵行韧带张力,从而维持C1-C2的稳定性,在3周后形成纤维骨痂获得初步稳定后调整为头颈胸支具继续维持有效外固定。
笔者回顾现有相关文献未发现有研究明确了合并寰椎隐裂的寰椎骨折治疗方案的选择。李云飞等[5]的个案报道中提出对于无神经损伤症状的先天性双分寰椎必须严格随访,并详细告知病人必要的保护措施,给予该病人颈托保护保守治疗,在长期随访过程中未发现明显异常。而胡勇等[18]的病例报告中采用经口咽入路植骨内固定治疗一例合并神经损伤症状的双分寰椎畸形,获得满意临床效果,认为经后路固定牺牲寰枢关节旋转功能,影响病人旋转功能,有颈椎失稳和退变风险。Hudek等[19]报道1例寰椎后弓有先天性隐裂合并寰椎爆裂性骨折的病人使用Halo支具保守治疗,虽在愈合前期观察到骨痂形成,但9个月后骨折仍没有完全愈合且稳定性欠佳,进行了手术融合治疗。施建东等[11]的研究报道了3 例合并颈髓受压症状的寰椎隐裂伴寰枢关节不稳的病人采取寰椎椎弓根固定术治疗获得了满意的临床效果,认为寰椎隐裂具有颈髓力学不稳定倾向,在外伤、退变等因素影响下易引起脊髓受压产生神经症状,需要进行减压和维持脊柱稳定性的手术治疗。综上,对寰椎隐裂的治疗方案选择仍无明确标准,手术固定融合指征需结合颈椎稳定性及有无神经损伤症状。而本研究病例虽有寰椎后弓部分缺如,寰椎前弓双处骨折及两侧块撕脱骨折,骨性结构不稳定,但寰椎MRI 检查显示横韧带完整,且无神经损伤症状,故在治疗早期可选择保守治疗,为防止骨折块移位,尽量复位骨块,我们选择了半环式颅骨牵引固定,3周后复查颈椎CT未见骨折端移位,调整为头颈胸支具固定3个月复查颈椎CT见骨折断端骨桥生长良好,骨折线模糊,继而更换颈托固定,经保守治疗1年复查颈椎CT显示骨愈合良好。
综上,对于寰椎骨折临床治疗方法的选择,应根据具体情况,进行合理化选择,以期最优疗效。对于不合并神经损伤的病人,无论寰椎骨折类型是否合并寰椎隐裂畸形,均可先行颅骨牵引或头颈胸支具固定3 个月后,复查颈椎CT 或动力位X 线片,评估寰枢关节稳定性,再行手术或继续保守治疗,其中横韧带未断裂寰椎骨折经保守治疗或可达到良好疗效。
