应用蒙特卡洛模拟评价哌拉西林钠/他唑巴坦在新生儿脓毒血症中给药策略的效果研究
2022-10-09高正平张亚南
寇 晨,高正平,韩 冬,张亚南
0 引言
新生儿脓毒血症是造成新生儿人群死亡和致残的重要原因之一[1],早期感染若未能得到有效控制,短时间内即可进展甚至威胁生命。及时合理地使用抗菌药物,可使感染患儿在早期得以有效的控制。哌拉西林钠/他唑巴坦具有抗菌谱广、抗菌活性强等特点,已成为国内外治疗感染性疾病的首选抗菌药物之一[2],在新生儿脓毒血症中的治疗效果较好[3]。但随着细菌对药物敏感性特征的持续变迁,面对不同菌群时,需要及时进行方案调整[4]。因此,利用最新病原菌的药敏数据动态判断哌拉西林钠/他唑巴坦既往给药方案对目前的治疗效果非常重要。蒙特卡洛模拟是一种以概率统计理论为指导的重要数理计算方法,已被广泛应用于抗菌药物研发领域[5]。它可以评估抗菌方案对目标菌种感染的有效性,用于优化抗菌药物的经验治疗。本研究依据哌拉西林钠/他唑巴坦在新生儿人群中的PK/PD结果,采用蒙特卡洛模拟,同时结合最新的病原菌药敏数据,探讨哌拉西林钠/他唑巴坦既往给药方案在新生儿脓毒血症中的效果,为临床合理用药提供参考。
1 资料与方法
1.1 资料
1.1.1 哌拉西林钠/他唑巴坦PK/PD模型 结合既往文献[6],哌拉西林钠/他唑巴坦在新生儿群体中的药代动力学参数如下:药物清除率(CL) (0.22±0.07)L/(kg·h);药物分布容积(Vd) (0.43±0.16)kg/L;药物半衰期(t1/2) (1.4±0.4)h;游离药物分数(f) 0.6~0.7。该药是典型的时间依赖性抗生素,%T>MIC是预测疗效的关键参数,即用药后高于MIC的时间越长,抗菌效果越好。通常认为该药的50%T>MIC即可起到较好的杀菌作用[7]。但是当脓毒血症时,尤其当药敏结果未知时,更高水平的 PK/PD指数如100%T>MIC或 100%T>4MIC可获得更好的临床效果[8]。由于新生儿脓毒血症往往进展很快,故提高血浆内该药的血药浓度水平以获得高于MIC的抗菌效果。研究表明,当血药浓度高于目标菌群MIC 4倍时即达到饱和状态,在此基础上继续增加剂量提高血药浓度也不能继续增加疗效[9],所以本研究将该药物血药浓度的足量水平定义为4倍的MIC,即100%T>4MIC。但是为了消除部分学者认为过高的 PK/PD 指数导致结论不适用的这一疑虑,本研究还将模拟100%T>MIC的PK/PD 指数作为第二目标。%T>4MIC数学模型根据%T>MIC计算公式进行推演得出,计算方法见公式(1)、公式(2)、公式(3)[10]。
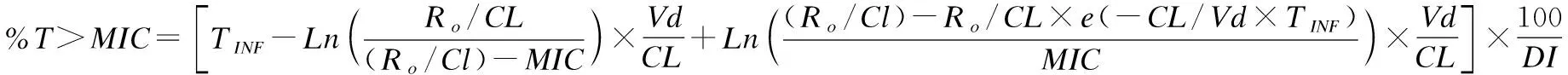
(1)
(2)
Ro=Does×f÷TINF
(3)
注:%T>MIC为血浆中游离药物浓度大于MIC的时间;%T>4MIC为血浆中游离药物浓度大于4倍MIC的时间;TINF为静脉给药时间;Ro为静脉给药速率;Does为给药剂量;f为游离药物分数;Vd为分布容积;CL为药物清除率;DI为给药间隔
1.1.2 新生儿脓毒血症常见病原及其MIC频率分布 根据《2020年全国细菌耐药监测报告》[11]确定新生儿脓毒血症的目标菌群。MIC频率分布按照离散均匀分布进行计算。由于本中心临床数据库缺乏哌拉西林钠/他唑巴坦对目标菌群的MIC群体分布值,故参考欧洲抗菌药敏测试委员会(European Antimicrobial Susceptibility Testing Committee,EUCAST)数据库中的数据进行分析[12]。
1.2 方法 本研究采用美国Oracle公司水晶球软件(Version 11.1.4100.0),根据哌拉西林钠/他唑巴坦在新生儿人群中的PK/PD参数及用药方案参数进行蒙特卡洛模拟。本文直接采用目标菌群的MIC菌群分布值,根据该药在新生儿感染中的推荐剂量100 mg/kg Q8h[13],静脉滴注30 min、1 h及3 h为给药方案,此方案为药物说明书中最大给药剂量及频次,分别模拟给药后8 h内每个小时对抗各目标菌群达到的累积反应分数(Cumulative fraction of response,CFR),即给药方案对病原菌菌群达到目标阈值的期望概率。模拟过程中药代动力学参数CL、Vd均服从对数正态分布,f服从均匀分布,MIC服从自定义分布,置信区间设定为95%,进行10 000次模拟。结果中CFR越大,则表明给药方案越佳。通常认为,CFR≥90%的给药方案是抗菌药物经验治疗的合理选择[14]。
2 结果
2.1 确定目标菌群以及哌拉西林钠/他唑巴坦对各目标菌群MIC的频率分布 根据查阅报告显示,脓毒血症中革兰阴性菌分离排名前4位的分别是大肠埃希菌(Escherichiacoli),占革兰阴性菌的29.7%;肺炎克雷伯菌(Klebsiellapneumoniae),占革兰阴性菌的20.9%;铜绿假单胞菌(Pseudomonasaeruginosa),占革兰阴性菌的12.2%;鲍曼不动杆菌(Acinetobacterbaumannii),占革兰阴性菌的9.5%。因此,选取这4类细菌为目标菌群。各目标菌群MIC的频率分布见表1。其中大肠埃希菌和肺炎克雷伯菌的MIC主要集中在1~4 μg/ml,铜绿假单胞菌的MIC主要集中在2~16 μg/ml,鲍曼不动杆菌的MIC主要平均分布在≥8 μg/ml的区间。见表1。

表1 哌拉西林钠/他唑巴坦对不同目标菌MIC的频率分布(%)
2.2 哌拉西林钠/他唑巴坦不同给药方案在不同时间点对各目标菌群的CFR 该药不同给药方案在不同时间点对各目标菌CFR见图1。以100%T>4MIC为目标指数,100 mg/kg Q8h静脉滴注30 min给药方案,对大肠埃希菌在给药2 h后不能达到CFR≥90%,对肺炎克雷伯菌在给药1 h后不能达到CFR≥90%,对其他目标菌群,在给药后8 h内的任意时间点均无法达标;延长静脉滴注至1 h的给药方案相比之前的给药方案,仅提高了肺炎克雷伯菌在给药后2 h内的CFR,对其他目标菌群结果没有发生改变。延长静脉滴注方案至3 h,所有目标菌群的CFR均较前方案有所提升,其中对大肠埃希菌在给药后2 h内CFR仍可高于90%。若以100%T>MIC为目标指数,100 mg/kg Q8h静脉滴注30 min的给药方案,对大肠埃希菌在给药4 h后不能达到CFR≥90%,对肺炎克雷伯菌在给药2 h后不能达到CFR≥90%,对其他目标菌群,在给药后8 h内的任意时间点均无法达标;延长静脉滴注至1 h的给药方案相比之前的给药方案对所有目标菌群的CFR均未发生改变。延长静脉滴注方案至3 h,所有目标菌群的CFR均较前方案有所提升,其中对大肠埃希菌、肺炎克雷伯菌在给药后3 h内CFR仍可高于90%。
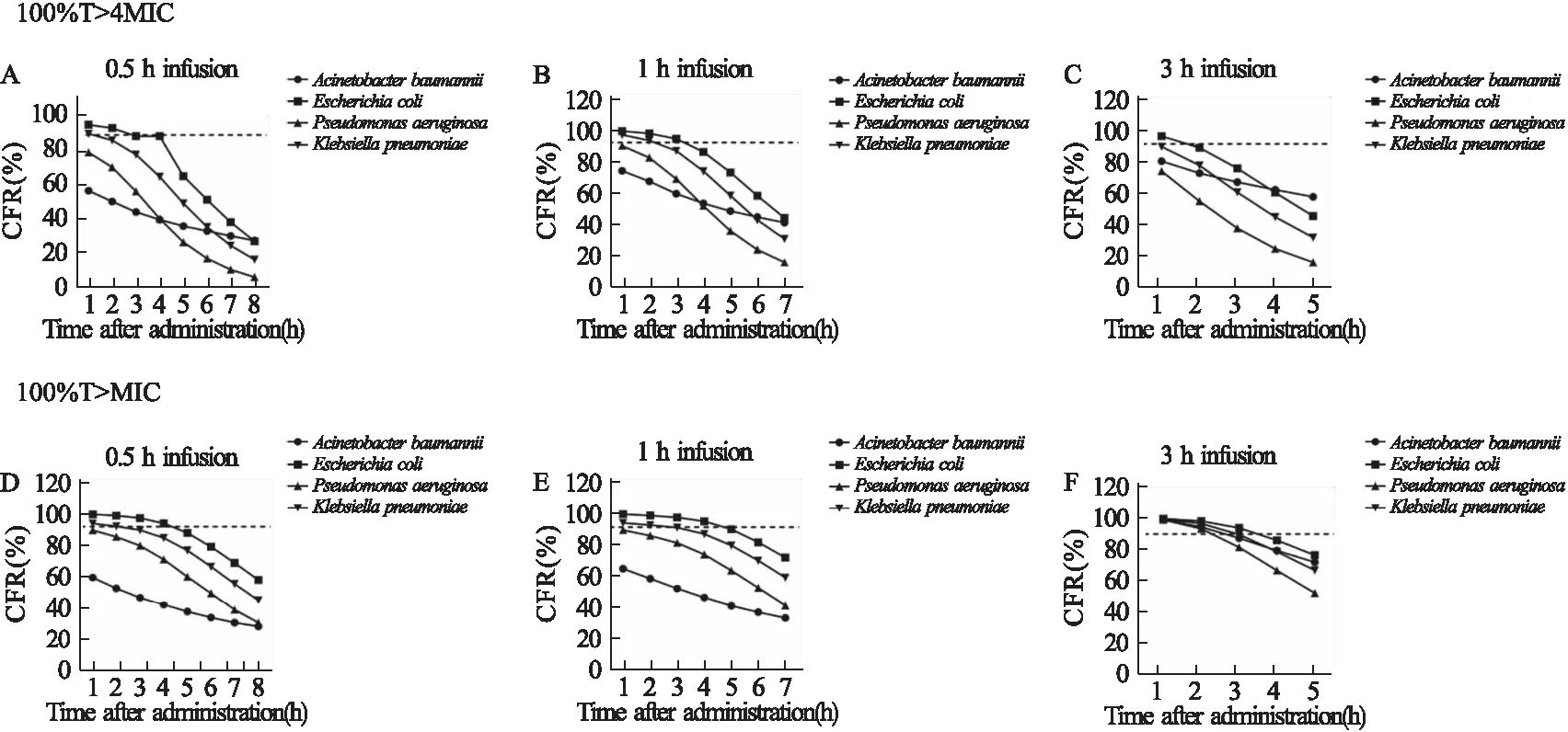
图1 哌拉西林钠/他唑巴坦不同给药方案在不同时间点对各目标菌群的CFR
3 讨论
新生儿脓毒血症的早期表现通常比较隐匿,缺乏特异性,且血培养阳性率较低[15]。根据我国新生儿脓毒血症专家共识[16],哌拉西林钠/他唑巴坦可作为治疗首选药物。但是该药在临床应用中仍存在一定的失败率[4],所以仅简单地从临床效果判断该药目前的给药方案缺乏一定的循证依据。本研究结合最新EUCAST数据库中的目标菌群计算出目前给药方案的CFR,该指标在一定程度上可直接作为给药策略及效果判断的指标。
本研究中选取的目标菌群均为新生儿脓毒血症常见的病原菌,结合我国细菌耐药监测结果,其中大肠埃希菌对该药的敏感性最高,为92.0%,其次依次为肺炎克雷伯菌82.4%,铜绿假单胞菌79.8%,鲍曼不动杆菌最低,仅为42%[11],与EUCAST数据库中MIC分布频次大致相同,这也提示了该药在新生儿脓毒血症中对大肠埃希菌比较敏感,而对其他目标菌群敏感性不高。因此,若要在脓毒血症早期完全覆盖可能感染的目标菌群,就要延长该药的血药浓度高于目标菌群MIC
的时间。通过本研究结果可以得出,100 mg/kg Q8h静脉滴注30 min或1 h的给药方案针对脓毒血症中大肠埃希菌在给药间隔内的覆盖时间最长,但也没有达到完全覆盖,对其他目标菌群覆盖时间更短甚至没有覆盖。但是延长静脉滴注给药时间至3 h后,所有目标菌群的CFR均较前方案有所提升,其中对于大肠埃希菌的有效覆盖时间可以达到用药后的2 h内,在Q8h的给药频次下提高了每一次给药周期内的药效。结合时间依赖性抗菌药物的特点,若想覆盖给药间隔内的时间,可以通过增加给药剂量、缩短给药间隔和延长输注时间提高治疗效果[17]。结合目前相关资料,哌拉西林钠/他唑巴坦100 mg/kg的剂量为目前新生儿最大剂量[13],盲目增大剂量可能出现药物毒副作用[18]。但是通过临时追加给药或缩短给药间隔可以达到较好的治疗效果,这与Cohen-Wolkowiez等[19-20]的研究结论一致,该研究指出,针对不同人群,建议哌拉西林钠/他唑巴坦Q6h甚至Q4h给药。同样,延长输注时间也可以起到较好的治疗效果,在Chen等[21]的研究中,延长该药输注时间至3 h,治疗效果明显提升,与本研究结论一致。但是目前在我国实际临床工作中,主要考虑到该药物的不良反应与实际的可操作性,上述给药方案在新生儿脓毒血症中还有待验证。另外,在新生儿脓毒血症治疗中,抗菌药物的选择应采用“降阶梯疗法”,早期应用广谱抗菌药物,快速有力地控制感染,阻止病情恶化,待临床症状好转或细菌培养药敏结果回报后换用敏感抗菌药物进行针对性治疗[22]。因此,在新生儿脓毒血症中,哌拉西林钠/他唑巴坦仍可作为首选,但目前的给药方案值得商榷,需密切监测新生儿临床变化,必要时及时更改治疗方案。
但是本研究也存在一定的局限性,如本研究中目标菌群的MIC分布数据来源于EUCAST数据库,尽管该数据库提供了目前全球细菌的MIC分布及变化趋势,但是不同地区不同中心以及不同部位的分离菌敏感性特征不尽相同,所以导致了各中心的给药策略与效果也不尽相同。此外,由于哌拉西林钠/他唑巴坦的PK存在着明显的个体差异,如早产儿与足月儿之间的药物清除率有差异[21],因此,得到的CFR以及由此导致的治疗效果可能出现差别。这些在今后的研究中都应当加以考虑,从而使该药在新生儿脓毒血症的应用中更加合理。本研究应用目前已接受的PK/PD理论和蒙特卡洛模型来模拟哌拉西林钠/他唑巴坦治疗新生儿脓毒血症的给药策略及效果,具有一定的循证依据,对实际临床工作具有一定的参考价值。
