多层螺旋CT在肋骨微细骨折诊断中的应用分析
2022-10-09李木子
孙 健 李木子
( 盘锦市中心医院放射线科 , 辽宁 盘锦 124000 )
肋骨微细骨折在临床上是一种比较常见的骨折类型,通常肋骨微细骨折患者并无明显症状,难以察觉,但肋骨微细骨折会随着时间的发展病情的加重,严重危害患者的身体健康,不及时治疗甚至可能危及生命。这就需要临床医生利用专业技术手段帮助患者及时发现病情,尽早干预治疗[1]。临床上一般使用常规DR检查,因其价格易于接受且辐射相对较小,受到广泛应用。但在诊断率方面,常规DR检查方式还有待提升,而多层螺旋CT为解决此问题提供了帮助,逐渐成为临床诊断中的主流方法。本文通过将2种检查手段对比的方式,探究多层螺旋CT在肋骨微细骨折诊断中的应用效果。报告如下。
临床资料
1 一般资料:选取本院2019年1月-2020年1月收治的肋骨微细骨折患者38例,其中男性28例,女性10例;年龄20-76岁,平均年龄为(45.4±5.7)岁;致伤原因:3例为高空坠落伤,21例为重物打击伤,13例为车祸伤,1例为挤压伤;患者受伤到医院就诊时间为2小时-4天,平均时间为(6.28±1.43)小时。本次研究经本院伦理委员会批准。(1)纳入标准:患者临床资料完备;患者出现局部压痛、呼吸受限、咳嗽疼痛等临床症状;患者无高血压或心率过快情况;患者均同意作为本次研究样本且签署知情同意书。(2)排除标准:已出现严重脏器损伤患者;精神疾病无法沟通患者。
2 方法:对全部患者分别采用常规DR检查及多层螺旋CT进行检查。具体操作流程如下:(1)DR检查方法。使用联影公司数字化X射线成像系统,将电压参数调至125kV,管电流参数调至500mA,对患者分别进行前后位及斜位的检查。
(2)多层螺旋CT检查方法。使用联影公司的160多层螺旋CT,将管电压参数调至120kV、管电流调至160m As和层厚的参数设置为0.625mm,叮嘱患者采用仰卧的姿势,使用1mm以及5mm层厚的横断面图像对其进行检查,采集完成后传输至工作站进行三维重建,主要包括曲面重组、多平面重组、容积再现和最大强度投影等。患者均实施2种检查方式后对比其诊断结果并分析。
3 评价标准:对比DR检查方式和多层螺旋CT检查对患者的完全性骨折及不完全性骨折诊断率。完全性骨折诊断标准包括:肋骨皮质有明显贯穿的骨折线;断端可见错位、成角及嵌插现象。不完全性骨折诊断标准包括:患者有疑似损伤部位及外伤史;皮质凹陷或隆起、断裂;骨折邻近软组织有局限性胸膜反应及水肿。对比2种诊断方式的对骨折部位及节段的检出结果。
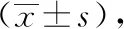
5 结果
5.1 2种诊断方法的骨折检出率对比:通过DR检查结果发现,38例患者中,完全性骨折患者30例,不完全性骨折患者2例,整体骨折检出率为84.21%;通过多层螺旋CT检查结果发现,完全性骨折患者32例,不完全骨折患者5例,整体骨折检出率为97.36%。与常规DR检查方式相比,多层螺旋CT骨折检出率更高,两者结果差异明显,P<0.05,具有统计学意义。详见表1。
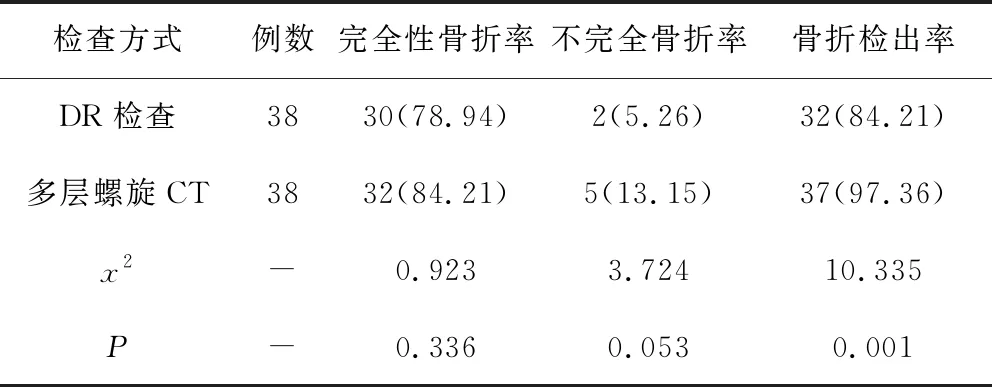
表1 2种检查方法的骨折检出率对比(n,%)
5.2 2种诊断方式对骨折部位、节段的检出情况对比:手术病理提示38例患者骨折共66处,在骨折部位中,胸椎与肋骨弓20处,肋软骨26处,膈下肋骨14处,腋段肋骨6处;在骨折节段中,1-3肋20处,4-10肋25处,11-13肋21处。通过DR检查与多层螺旋CT检查在骨折部位方面,多层螺旋CT检查胸椎与肋骨弓、肋软骨的骨折检出率分别为30.30%、39.39%,而DR检出率分别为25.00%、21.21%,多层螺旋CT检查诊断率更高,2组对比差异明显P<0.05,具有统计学意义;在骨折节段方面,多层螺旋CT在1-3肋和11-13肋段的骨折检出率分为别30.30%和19.69%,而DR检出率分别为16.67%和15.15%,多层螺旋CT检查诊断率也更高,2组对比差异明显,P<0.05,具有统计学意义。详见表2。
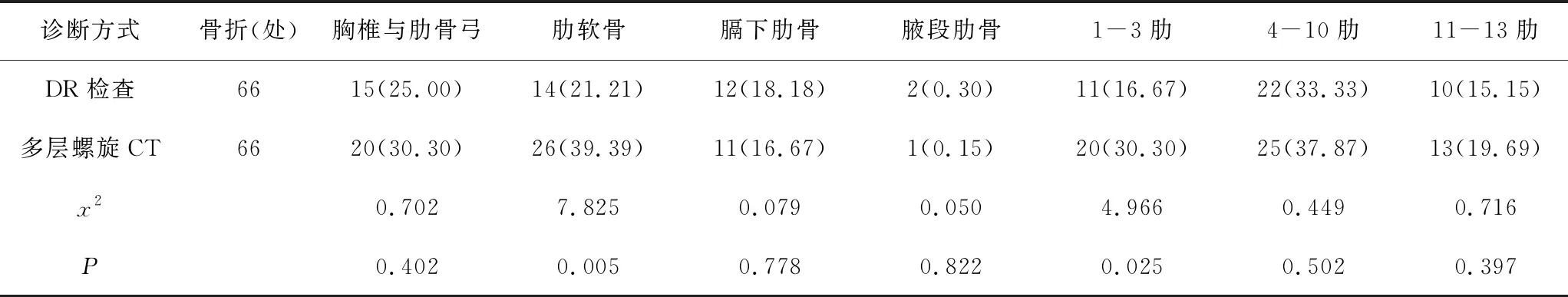
表2 2种诊断方式对骨折部位、节段的检出情况比较(n,%)
讨 论
肋骨是保护心肺的重要器官,也是胸廓的重要组成部分,肋骨本身具有较强的弹性,不太容易受到骨折等损伤,但中老年群体因自身骨质流失或发生胸廓疾病,是当前肋骨骨折高发人群。而随着生活节奏的加快以及我国逐渐步入老龄化社会,近年来我国肋骨损伤的患者数量也在逐渐攀升。通常肋骨骨折一般分为单根或多根骨折,以及同根肋骨多处骨折。由于胸廓结构的特殊性,在遭受暴力不严重的情况下,第1-3根肋骨不太容易被折断,临床常见第4-7肋骨折,第8-10肋骨骨折也相对少见,第11-12肋若一旦发生骨折则可能导致脾脏肝脏的损伤。肋骨微细骨折是肋骨骨折的一种,但肋骨微细骨折又是比较容易被漏诊的一种骨折类型,究其原因是在于,患者的肋骨往往是遭受到了钝器击打或挤压等外力的作用,造成了肋骨损伤,但基于肋骨自身结构上的特点,肋骨微细骨折患者通常无明显症状表现,而随着患者的病情程度加深,患者的死亡风险也会增大,严重威胁着患者的生命安全。因此,在临床诊断上,对肋骨微细骨折的及时诊断尽早治疗就显得尤为重要。目前针对肋骨微细骨折患者临床上主要采用DR检查和多层螺旋CT检查方法,本文通过对比2种方法的检查结果以此来探讨多层螺旋CT在诊断肋骨微细骨折方面的应用价值。
常规的DR检查方式因其操作较为简单,价格易被接受以及对患者造成的辐射影响较小,而广泛使用于临床的胸部骨折检查[2-3]。但DR检查方式也有明显弊端:(1)由于肋骨自身的解剖特性,DR检查容易导致重叠影像,对微细骨折处的辨识增加了难度。(2)肋骨微细骨折患者因外伤造成的胸腔积血等也会影响DR成像质量,加上其分辨率较低等多种因素,在对微细骨折的诊断上,漏诊和误诊的情况较为常见,严重影响了临床对微细骨折患者的诊断率。多层螺旋CT检查作为另一种广泛应用于骨科临床上的手段,其具有扫描速度快,成像清晰,高分辨率的优点,特别是在对肋骨微细骨折患者的诊断上,发挥了重要的作用。首先因为多层螺旋CT检查仅通过1次扫描后就能相对直观且完整的观测到患者肋骨骨折处,缩短了诊断时间;其次,不同于DR检查的单一性,多层螺旋CT利用三维建模方式,在对患者的扫描过程中可以根据需要调整视角,以便于充分完整的呈现患者胸部肋骨骨折情况。临床医师可以更全面的知晓患者肋骨骨折处的具体数量,有无错位,及骨折线、骨块的大小等情况[3-4]。(3)三维重建主要包括曲面重组、多平面重组、容积再现和最大强度投影等方面,其中多平面重组,有助于提升临床医师对患者肋骨骨折部位的解剖关系及结构的具体掌握;容积再现通过扫描后对成像的立体感呈现,可以更贴合患者肋骨骨折的病理状况,增加对患者骨折部位空间位置及骨折线的判断,尤其是对肋骨微细骨折情况的呈现最为理想[5-6];而最大密度投影法可以直接观察到患者肋骨骨折部位的整体形态,清晰展现骨折线[7]。在过去的CT横断面成像上,受肋骨自身的解剖学特性影响,其无法精准定位肋骨骨折形态,呈现出断续斜面,为肋骨微细骨折的诊断带来了难度[8]。而通过临床诊断发现,在保持基础的原始薄层横断面图像上,最大程度的呈现肋骨骨折状态可以通过多角度不同平面的重组来实现,因此,多层螺旋CT有效解决了该问题,且成像分辨率也较高,从而让检查结果更直观,提升了肋骨微细骨折的临床诊断率,避免了误诊、漏诊的情况[9-10]。通过本次研究,全部患者皆采用2种方式检查,DR的骨折检出率为84.21%,而多层螺旋CT的骨折检出率为97.36%,多层螺旋CT的骨折检出率明显更高,且两者差异较大,P<0.05,具有统计学意义;而在骨折部位和骨折节段的诊断方面,多层螺旋CT在胸椎与肋骨弓、软肋骨,以及1-3肋骨节段和11-13肋骨节段的骨折检出率也高于DR检查方法,P<0.05,具有统计学意义,也证实了多层螺旋CT的优越性。
综上所述,多层螺旋CT在肋骨微细骨折诊断中的应用效果较好,其不但拥有更快的扫描速度、更清晰的成像,且有效降低了漏诊率,帮助患者早发现早治疗,具有临床推广应用价值。
