传统开腹手术和经内镜逆行性胰胆管造影术治疗急性胆源性胰腺炎疗效对比
2022-10-08周小平崔益田
刘 刚,刘 益,周小平,崔益田
自贡市第三人民医院消化内科,四川 自贡 643020
急性胆源性胰腺炎是一种消化系统急腹症,其与胆道炎症、胆管内结石及感染等病症密切相关,具有发病迅速、并发症多等特点,若不及时干预治疗易发展为重症胰腺炎,严重威胁患者生命健康[1]。目前临床上对于胆道无梗阻的患者多采取保守治疗,如抗生素、肠胃减压以及抗胰酶疗法等,但对有胆道梗阻的患者则需介入手术治疗[2]。传统的开腹术创伤性较高,且并发症也较多,治疗效果不是很理想,临床开展中存在一定局限性[3]。近年来,内镜技术不断更新发展,从内镜技术基础上发展而来的经内镜逆行性胰胆管造影术(ERCP)在胆道疾病的诊治中得到广泛应用,且取得了较好的疗效[4]。以往研究探讨了ERCP的治疗效果,但多通过与药物保守或急诊外科手术治疗的患者相比较,存在一定的变量影响,同时对炎症因子的考察也不充分[5-8]。本研究以单一采用传统开腹手术治疗的患者为对照,考察了不同时间点采用传统开腹术及ERCP治疗急性胆源性胰腺炎的炎症因子水平,比较两种术式的疗效和安全性,进一步探讨ERCP的治疗效果。
1 资料与方法
1.1 一般资料
收集2018年5月~2020年3月在我院住院治疗的95例急性胆源性胰腺炎患者临床资料。纳入标准:符合《中国急性胰腺炎诊治指南》[9]中急性胆源性胰腺炎诊断标准;均经CT、B超、MRCT等影像学检查确诊;符合手术指征;患者自愿参与本次研究,且签署协议书。排除标准:存在严重心肝肾功能障碍者;因高脂血症、药物、感染等其他原因导致的胰腺炎患者;处于妊娠期或哺乳期的妇女;精神障碍者。按照随机数字表法将患者分为对照组(n=47)和观察组(n=48)。其中对照组男26例,女21例,年龄35~75(51.27±8.38)岁;发病至手术间隔时间为8~68 h,平均37.6 h;病因:肝内胆管结石8例、胆总管结石17例、单纯胆囊结石22例。观察组中男28例,女20例;年龄35~78(52.04±8.40)岁;发病至手术间隔时间为9~69 h,平均37.8 h;病因:肝内胆管结石6例、胆总管结石16例、单纯胆囊结石26例。两组患者一般资料的差异无统计学意义(P>0.05)。本研究经我院医学伦理委员会审核并批准。
1.2 方法
两组患者入院后均接受禁食、营养支持、胃肠减压、抑制胃酸和胰酶分泌、抗感染等综合治疗,维持酸碱平衡、水电解质平衡,待患者达手术要求后进行手术。
对照组患者采取传统开腹手术治疗,给予患者仰卧位并进行全身麻醉,在患者右上腹直肌出行手术切口,指捏清除坏死组织,包括胰内坏死组织,胰周与腹膜后隙的坏死组织,显露胆总管、胆囊管及肝总管并进行分离,然后行胆总管穿刺,抽出胆汁,以纵行态将胆总管切开,采用胆道镜探查结石并取出,胆囊若发生病变则予以切除,选取14号T型管置于胆总管上端引流,术毕关腹缝合,于术后2月拔出T型管。
观察组患者采取ERCP治疗,患者经麻醉处理后取仰卧位,行胰胆管造影术以ERCP确定胆管内结石位置、数量以及大小,若结石阻碍胆道插管,可在胆总管置入导引钢丝;然后进行内镜下乳头括约肌切开术,通过乳头切开刀带斑马导丝插管在Ⅹ线引导下或借助气囊或网篮将结石取出,若结石较大可用碎石器挤碎后取出,结石清除后再次造影,确保无残留,术毕行鼻胆管引流,每日采用0.9%氯化钠溶液对鼻胆管进行冲洗,以防感染。典型病例图片(图1)。
1.3 观察指标
(1)临床疗效:患者手术后腹部疼痛、发热以及恶心呕吐等临床症状完全消失,血尿胰酶无异常,影像学检查胰腺组织无炎症发生为显效;患者手术后腹部疼痛、发热以及恶心呕吐等临床症状基本消失,血尿胰酶下降60%以上,影像学检查胰腺组织有轻微炎症为有效;患者手术后腹部疼痛、发热、恶心呕吐、血尿胰酶、炎症情况无改善或加重为无效[10]。总有效率=(显效例数+有效例数)/总例数×100%;(2)于术前和术后1 d、4 d分别抽取患者静脉血5 mL,经3000 r/min离心10 min取上清液,采用酶联免疫吸附测定法测定和肽素(CPT)水平,采用免疫散射速率法测定C反应蛋白(CRP)水平,采用胶乳凝集法测定D-二聚体(D-D)水平;(3)记录患者腹部疼痛缓解时间、胃肠功能和肝功能恢复时间并进行比较;(4)对比患者住院时间、住院费用以及并发症发生率。
1.4 统计学分析
采用SPSS20.0进行统计分析。计量资料以均数±标准差表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效比较
与对照组相比(87.23%),观察组治疗总有效率97.92%(47/48)更高,差异有统计学意义(P<0.05,表1)。

表1 两组患者临床疗效比较Tab.1 Comparison of clinical efficacy between the two groups[n(%)]
2.2 手术前后CPT、CRP及D-D水平比较
手术前两组患者CPT、CRP及D-D水平的差异无统计学意义(P>0.05);手术后1 d、4 d的CPT、CRP、D-D水平均较手术前有所下降,且观察组各项水平下降幅度均大于对照组(P<0.05,表2)。
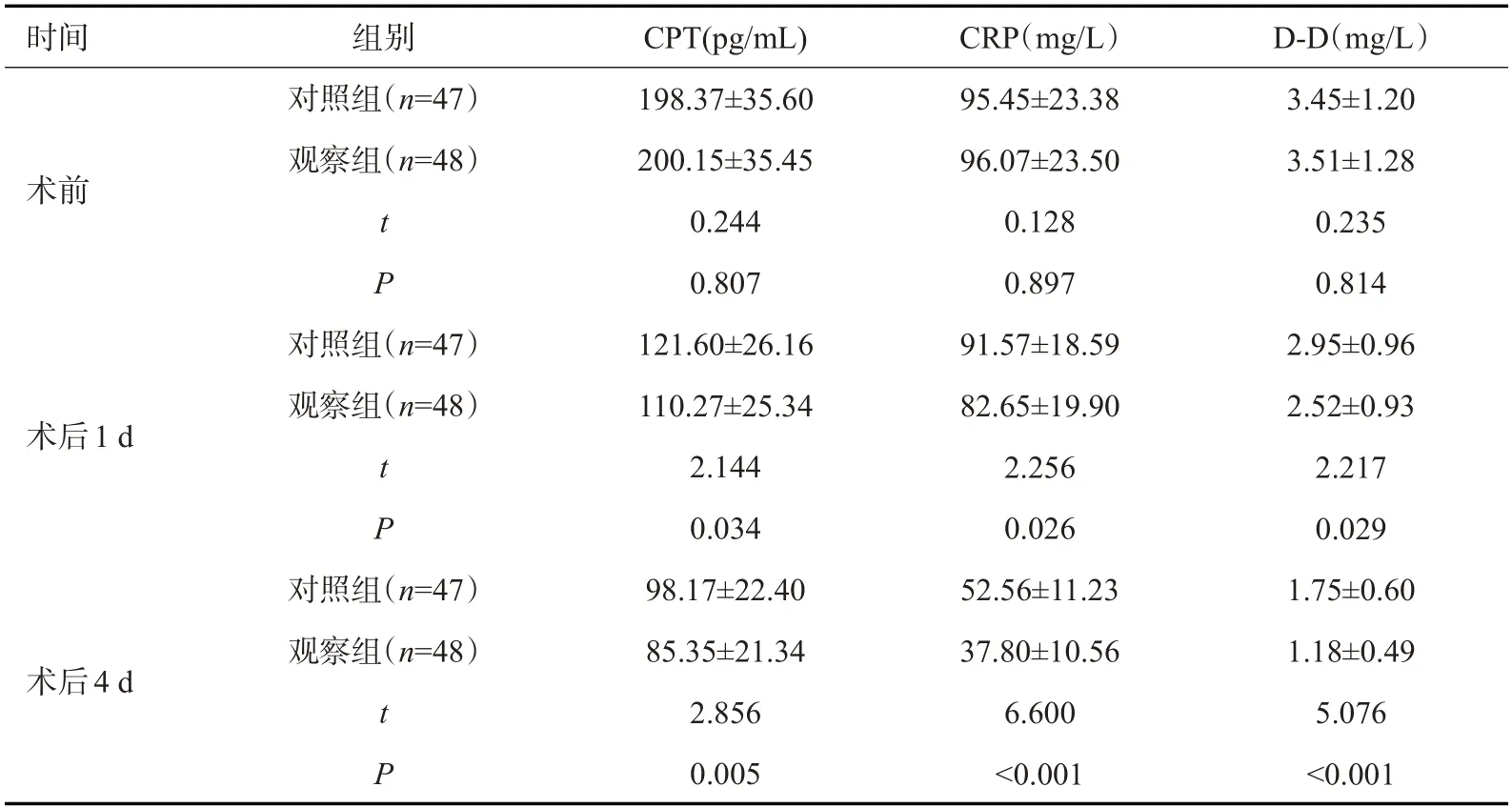
表2 两组患者治疗前后CPT、CRP及D-D水平比较Tab.2 Comparison of CPT,CRP and D-D levels between the two groups before and after treatment(Mean±SD)
2.3 临床症状恢复时间比较
与对照组相比,观察组腹部疼痛缓解时间、胃肠功能及肝功能恢复时间均较短(P<0.05,表3)。
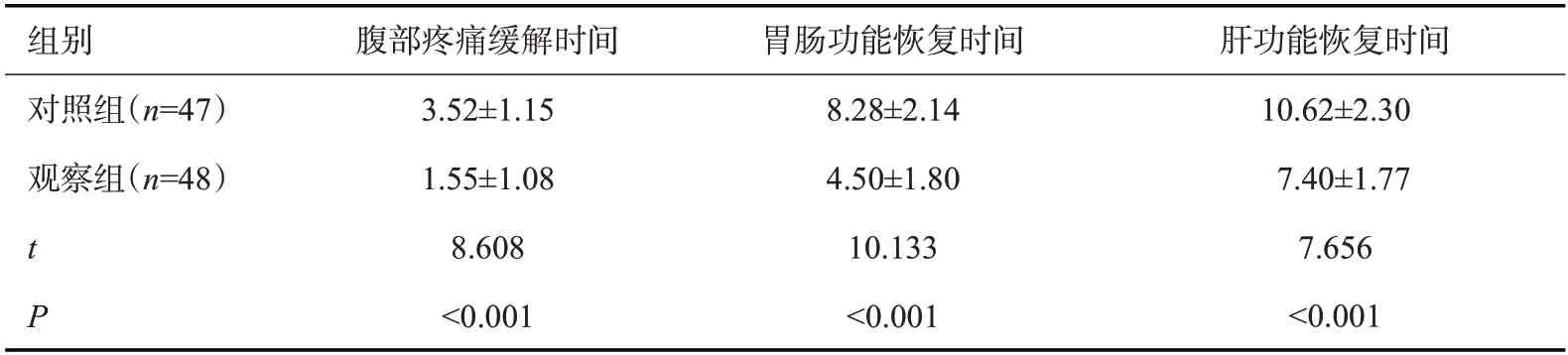
表3 两组患者临床症状恢复时间比较Tab.3 Comparison of recovery time of clinical symptoms between the two groups(d,Mean±SD)
2.4 住院时间、住院费用及并发症比较
与对照组相比,观察组住院时间较短,住院费用也较低,且并发症发生率较低(P<0.05,表4)。
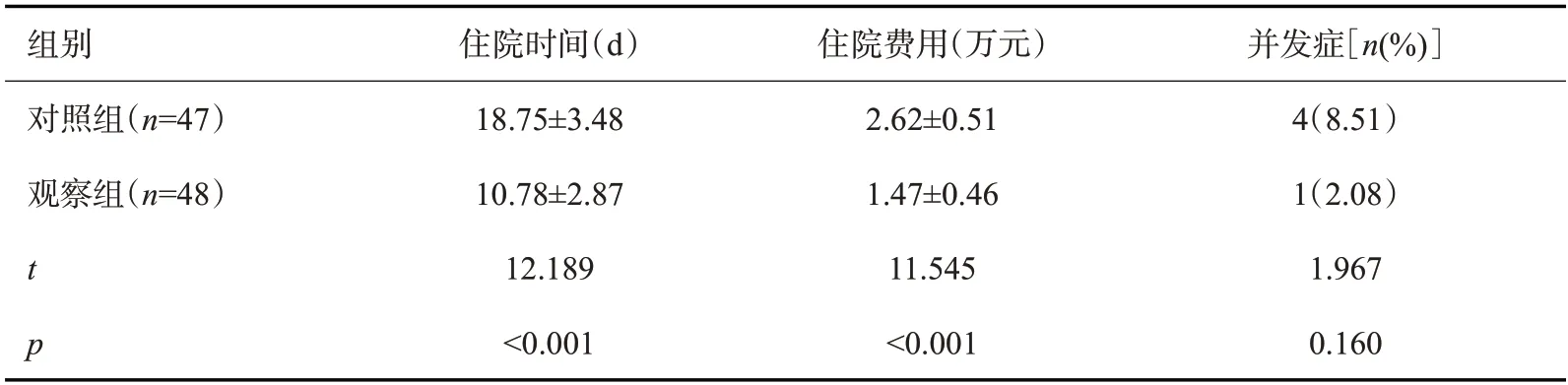
表4 两组患者住院时间、住院费用及术后并发症比较Tab.4 Comparison of hospital stay,hospitalization cost and postoperative complications between the two groups(Mean±SD)
3 讨论
急性胆源性胰腺炎是由胆道疾病而导致的急性胰腺炎,其中胆石症是主要致病因素[11-15]。消除胆道梗阻,使胆道畅通是治疗急性胆源性胰腺炎的关键[16]。对于急性胆源性胰腺炎的治疗方法有开腹手术和ERCP手术治疗,传统的开腹手术对患者身体的损伤较大,且手术可能导致患者出现严重炎症反应,增加术后发生相关并发症及病死率的风险[17]。ERCP手术是近些年发展起来的一种微创治疗技术,被逐渐应用于乳头括约肌切开术、胰胆管支架置入以及鼻胆管引流术等手术中,并且具有较好的疗效。与传统开腹手术相比,ERCP手术具有创伤小、术后恢复快、术野广等优点,能有效降低胰腺管内压力,提高手术的治疗效果[18]。
本研究将ERCP手术治疗急性胆源性胰腺炎与传统开腹手术相比,结果显示,观察组的有效率可达到97.92%,较对照组的87.23%提高,且各项临床症状如胃肠肝功能恢复时间、疼痛缓解时间、住院时间等较对照组均缩短。一项96例急性胆源性胰腺炎患者的临床报道发现,实施ERCP术治疗的患者肠道通气时间、腹痛缓解时间、体温恢复正常时间、住院时间均短于实施传统开腹手术治疗的患者[19];也有研究发现,患者实施ERCP术治疗后,胃肠道恢复时间、住院时间以及肝功能恢复正常时间、淀粉酶恢复正常时间和白细胞计数恢复正常时间等实验室指标均明显短于开腹手术治疗的患者[20]。本研究结果与上述报道一致,说明ERCP术治疗时行胰胆管造影术能够准确定位患者胆总管病变情况与梗阻位置,提高手术操作的精确度,同时减少对周围组织的损伤,加快临床症状缓解,有利于患者术后恢复。另外,接受ERCP手术的患者住院费用也较对照组少,这与既往研究[21]结果一致。因此,ERCP手术治疗急性胆源性胰腺炎较传统开腹手术治疗的效果更好,患者术后各功能恢复更快,患者住院时间、住院费用较传统开腹手术更低。
血清CPT、CRP及D-D水平是反映机体炎症反应的指标,急性胆源性胰腺炎发病急,且病情发展快,疾病发展过程中患者体内炎症因子水平大幅度增高,且机体会产生强烈的应激反应,因此急性胆源性胰腺炎患者血清CPT水平呈高表达状态[22]。CRP作为一种急性时相蛋白,机体在出现损伤和炎症时其水平可明显升高,在急性胰腺炎的病理过程中,在细胞因子刺激下,血清CRP水平也会异常增高[23-25]。急性胆源性胰腺炎患者往往伴随纤溶功能紊乱,未被降解的纤维蛋白原可由细胞因子转化成D-D交联纤维蛋白,产生特异性降解产物D-D,诱发IL-6、IL-1等炎性因子的合成和释放[26-27]。本研究发现观察组患者术后血清CPT、CRP及D-D水平与术前相比显著降低,并且观察组患者术后血清CPT、CRP及D-D水平也低于对照组患者。有报道发现,对急性胆源性胰腺炎患者采用ERCP术治疗,能有效减轻患者机体炎症反应,包括TNF-α、CRP与IL-6水平[19];也有研究发现,采取ERCP治疗的患者血清CRP、血清淀粉样物质A、IL-6、IL-8和TNF-α的水平均较治疗前下降,且低于给予常规综合治疗的患者[28]。本研究结果与上述报道一致,说明ERCP手术在治疗急性胆源性胰腺炎过程中所引起的机体炎症应激反应较传统开腹手术降低,同时ERCP手术较小的手术创口,大大降低了患者发生术后感染的风险。
综上所述,ERCP手术治疗急性胆源性胰腺炎较传统开腹手术治疗效果显著提升,术后患者血清CPT、CRP及D-D水平降低,肠胃肝等器官功能恢复较快,且并发症少,术后感染风险低,对急性胆源性胰腺炎是一种理想的治疗手段,值得进一步研究推广。