高频超声预测甲状腺癌合并颈部淋巴结转移的临床价值
2022-10-08何小亭祝立洲
何小亭,祝立洲,潘 洋
淮安市第五人民医院超声科,江苏 淮安 223300
甲状腺癌(TC)是临床上最为常见的内分泌系统恶性肿瘤,女性发病率明显高于男性[1],近年来已成为女性第五大最常见恶性肿瘤[2]。甲状腺癌的最常见转移方式是颈部淋巴结转移(CLNM),且较早即发生CLNM[3]。研究认为,CLNM是TC远处转移及局部复发的高危因素,是TC手术方案的确立及淋巴结清扫范围制定的关键因素[4-5]。术前早期准确确定患者是否有CLNM对TC彻底治疗具有重要意义。CLNM主要借助于穿刺活检或影像学检查,超声是其最常见且首选的检查方法。高频超声具有检查方便、快捷、无创且分辨率高的特点,既往在乳腺癌[6]、肺癌[7]等恶性肿瘤伴淋巴结转移的诊断中均表现出较好的诊断效能。目前,高频超声对甲状腺癌CLNM的诊断价值虽有报道,但其一致性尚需进一步明确;且采用ROC曲线验证高频超声特征与甲状腺癌CLNM相关性的报道较少。本研究主要探讨TC颈部淋巴转移的超声特征并明确其诊断价值。
1 资料与方法
1.1 一般资料
选取2019年2月~2021年12月我院收治的100例TC患者为研究对象。纳入标准:符合甲状腺癌的诊断标准[8];有明确手术指征且术后病理组织学检查确诊为甲状腺癌;术前均行颈部及甲状腺高频超声检查;病例资料完整,有清晰的影像学图像;年龄≥18岁。排除标准:二次手术者;合并其他系统的恶性肿瘤;术前行放化疗治疗者;合并严重心、肝、肾等疾病;有甲状腺其他疾病者。依据术后病理组织检查结果将患者分为转移组(n=62)和非转移组(n=38)。其中转移组男22例,女40例,年龄31~67(48.12±9.24)岁;病理分型:乳头状癌51例,滤泡癌6例,髓样癌3例及未分化癌2例。非转移组男11例,女27例,年龄29~68(49.03±9.81)岁;病理分型:乳头状癌32例,滤泡癌4例,髓样癌1例及未分化癌1例。两组一般资料比较均衡(P>0.05),具有可比性。本研究经医院伦理委员会审批,所有研究对象均签署知情同意书。
1.2 诊断方法
采用Aplio400(东芝)、Affiniti 50(飞利浦)、EPIC7C彩色多普勒超声诊断仪(飞利浦),选用高频探头,频率为4~12 MHz。患者取仰卧位,颈部垫软枕,头向后仰,充分暴露其检查部位。将耦合剂涂抹在检查皮肤上,用探头对患者甲状腺侧叶、峡部及锁骨上窝靠近颈部的区域进行多切面扫描。全面了解甲状腺大小、回声及病灶大小、数目、形态、边界、内部回声、有无包膜、后方回声及钙化等情况并记录,特别注意有无微小钙化及肿瘤内部及周围血流情况。根据检查需要调节增益、深度及聚焦部位,扫查颈部淋巴结,观察并测量淋巴结大小、位置,纵径、横径,边缘、边界、内部回声、淋巴结门、血流信号等。
1.3 统计学分析
采用SPSS22.0软件进行数据分析。计量资料以均数±标准差表示,采用独立样本t检验进行组间对比;计数资料以n(%)表示,采用χ2检验进行组间对比;采用Logistic进行多因素分析,筛选甲状腺癌CLNM的独立风险因素;绘制CLNM的ROC曲线,计算曲线下面积(AUC);以术后病理结果为金标准,评价超声诊断CLNM的准确性、敏感度、特异性、阳性预测值、阴性预测值等诊断效能指标。以P<0.05为差异有统计学意义。
2 结果
2.1 超声特征与CLNM的关系
转移组结节大小≥1.5 cm、边界不清晰、质地低回声、微小钙化、纵横比≥1、血流信号丰富的发生率高于非转移组(P<0.05,表1)。甲状腺癌CLNM的超声特征表现(图1)。
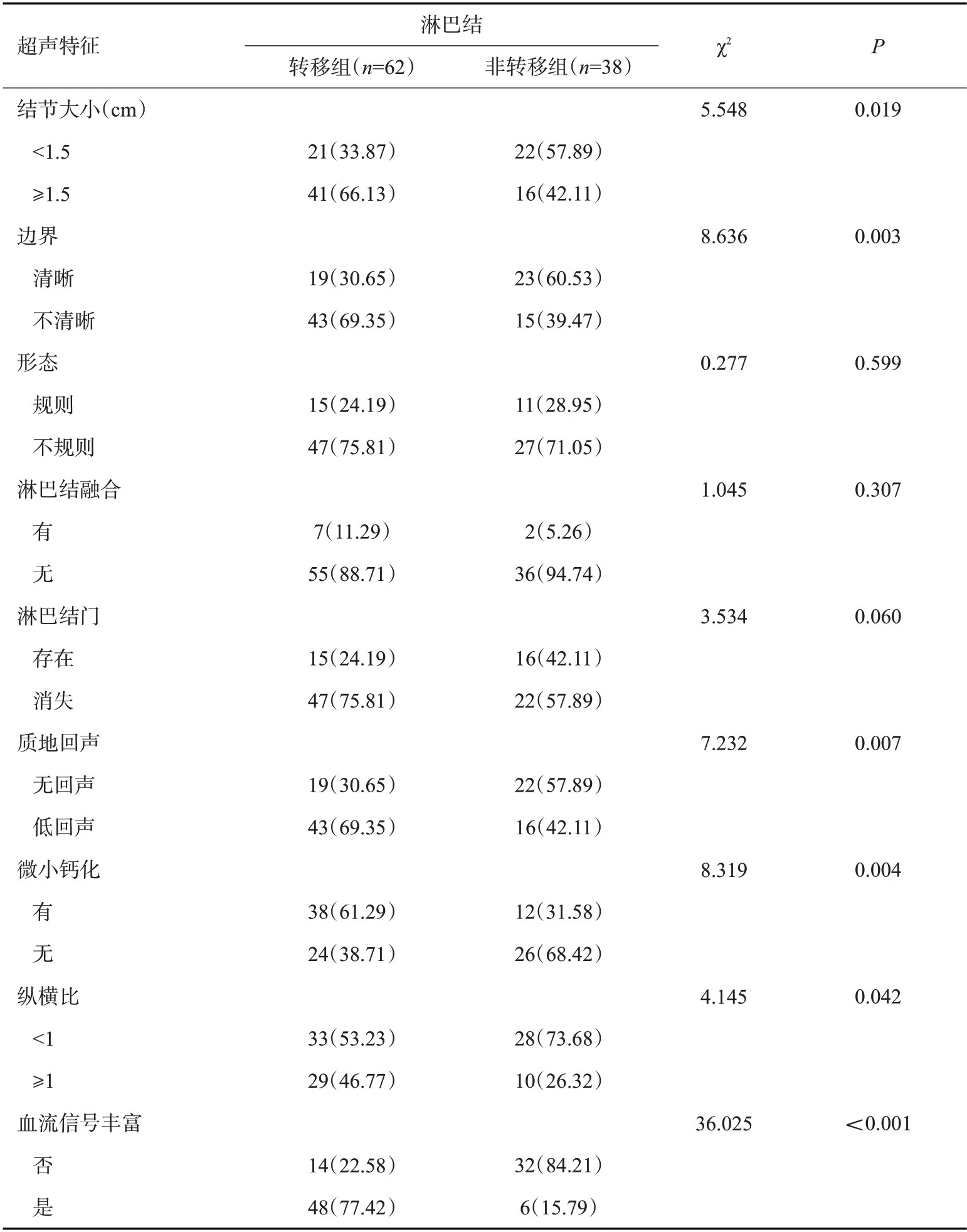
表1 超声特征与CLNM的关系Tab.1 Relationship between ultrasound features and CLNM[n(%)]
2.2 Logistic回归分析
以TC是否发生CLNM为因变量,以“结节大小、边界、质地回声、微小钙化、纵横比、血流信号”为自变量进行Logistic回归分析。结果表明:淋巴结大小≥1.5 cm(OR=3.425)、边界不清晰(OR=3.747)、质地低回声(OR=4.899)、有微小钙化(OR=5.387)、纵横比≥1(OR=5.966)、血流丰富(OR=5.392)是甲状腺癌CLNM的独立风险因素(P<0.05,表2~3)。
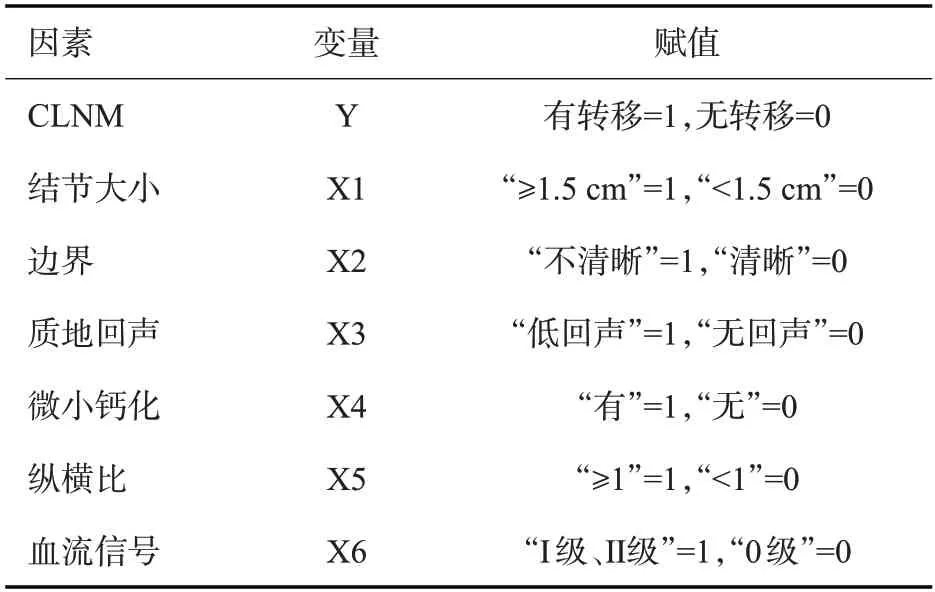
表2 变量赋值Tab.2 Variable assignment
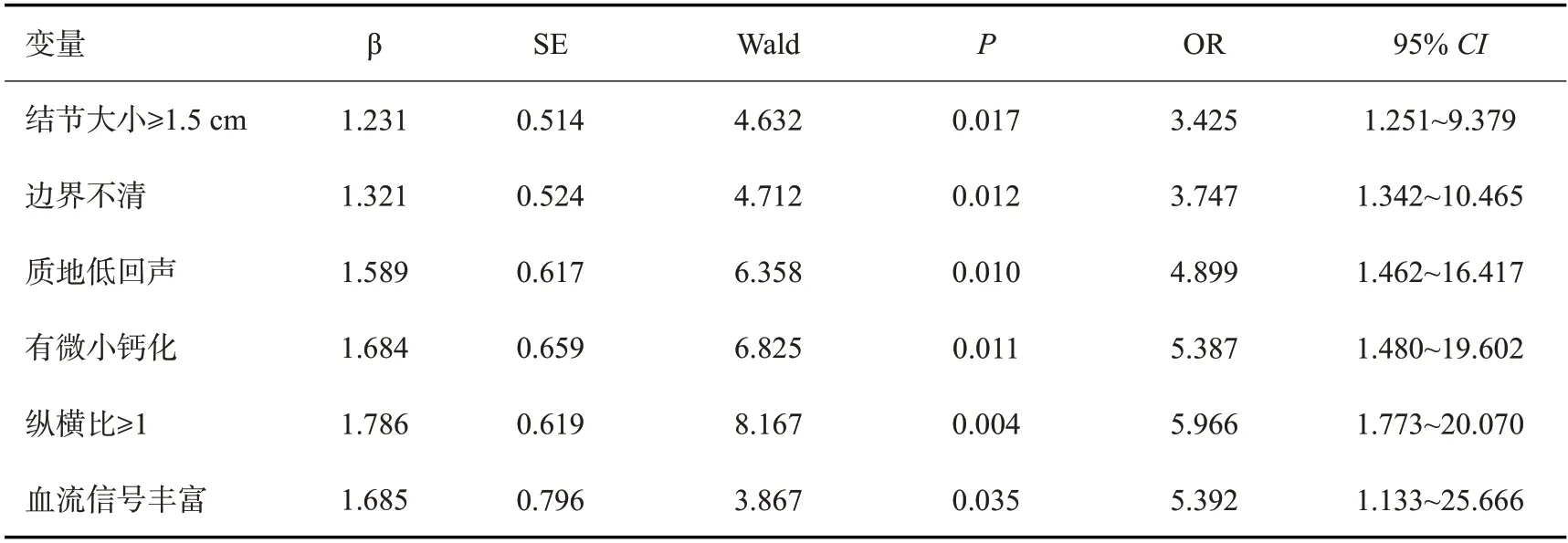
表3 Logistic 回归分析Tab.3 Logistic regression analysis
2.3 超声特征对CLNM诊断的ROC曲线
ROC曲线分析显示,结节大小≥1.5 cm诊断CLNM的AUC为0.620,敏感度为66.1%,特异性为57.9%;边界不清的AUC 为0.649,敏感度为69.4%,特异性为60.5%;质地低回声的AUC为0.636,敏感度为69.4%,特异性为57.9%;有微小钙化的AUC为0.649,敏感度为61.3%,特异性为68.4%;纵横比>1 的的AUC 为0.602,敏感度为46.8%,特异性为73.7%;血流信号丰富的AUC 为0.808,敏感度为77.4%,特异性为84.2%(表4、图2)。
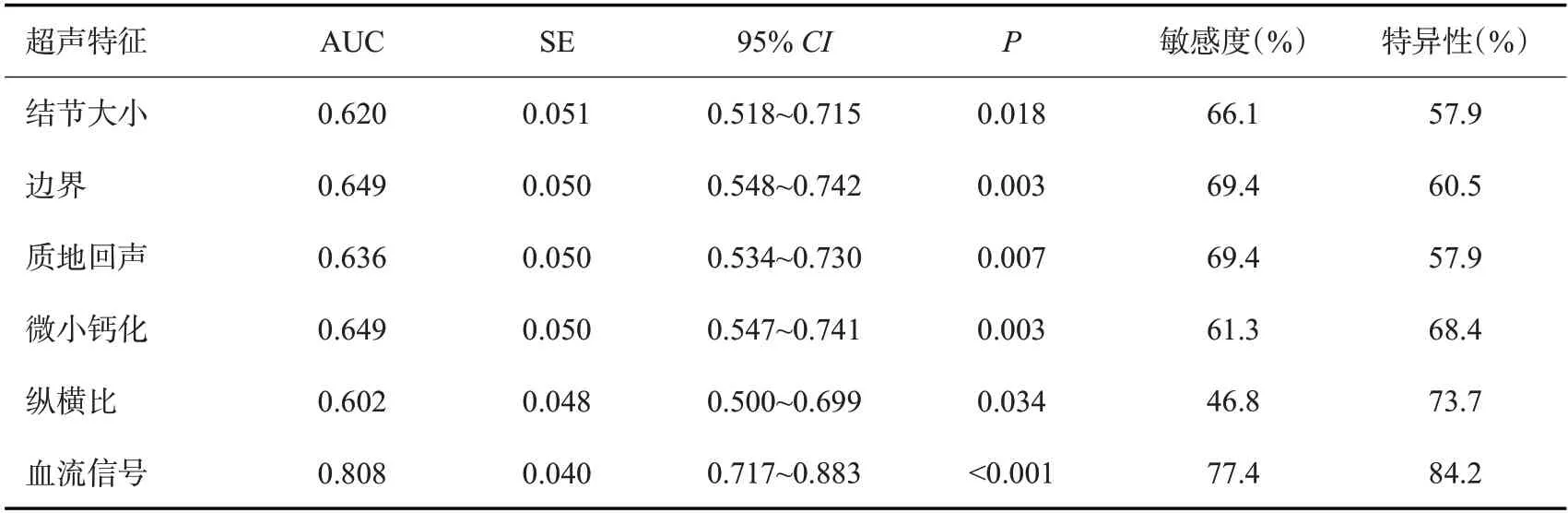
表4 超声特征对甲状腺癌CLNM的诊断效能Tab.4 Diagnostic efficacy of ultrasound features for thyroid cancer CLNM
2.4 高频超声与术后病理诊断结果对比
100例TC患者中超声诊断为有CLNM者64例,术后病理确诊为CLNM有54例,诊断为无淋巴结转移者10例。超声诊断为无CLNM者36例,术后病理确诊无CLNM者28例,有8例确诊为有CLNM。超声诊断TC颈部淋巴结转移的阳性预测值为84.38%(54/64),阴性预测值为77.78%(28/36),敏感度为87.10%(54/62),特异性为73.64%(28/38),诊断的准确性为82.00%。超声与术后病理对照(表5)。

表5 高频超声与术后病理诊断结果对比Tab.5 Comparison of high-frequency ultrasound and postoperative pathological diagnosis(n)
3 讨论
有无CLNM是TC分期的重要标志,其对手术方案选择亦有重要指导意义。为降低患者转移率、复发风险和二次手术率,需对甲状腺癌CLNM的风险因素进行早期识别并进行预防性淋巴清扫[9]。研究表明,高频超声不仅可用来检测TC颈部淋巴结有无肿大,还可鉴别出淋巴结的良恶性,在TC术前诊断中具有重要意义[10]。本研究纳入超声特征,经Logistic回归分析确立超声特征与甲状腺癌CLNM的相关性,并绘制ROC曲线,计算超声特征的诊断价值。
甲状腺癌CLNM有一定的超声征象,需综合考虑多个因素,包含淋巴结大小、边界、质地、回声等[11]。本研究中,转移组结节大小≥1.5 cm,边界不清晰,质地低回声,有微小钙化,纵横比≥1,血流信号丰富的发生率高于非转移组。通过Logistic回归分析筛选出6个对TC患者CLNM有意义的超声特征,包含结节大小≥1.5 cm,边界不清晰,质地低回声,微小钙化,纵横比≥1,血流信号丰富。由此表明,超声特征对甲状腺癌CLNM有一定诊断价值,一旦出现结节大小≥1.5 cm,边界不清晰,质地低回声,微小钙化,纵横比≥1,血流信号丰富即表明CLNM的风险较高。其中以结节大小1.5 cm为界,越大表明结节生长时间越长,生长越快,侵袭性越大,越可能侵犯周围淋巴管,从而发生转移的风险也越高。既往研究表明,结节直径≥1.5 cm是TC颈部淋巴结转移的独立风险因素[12];但也有研究表明,结节直径≥1 cm是甲状腺乳头状癌颈部淋巴结转移的危险因素[13],说明结节直径越大,发生颈部淋巴结转移的风险越高。肿瘤细胞浸润淋巴结常从淋巴结皮质开始,随之是髓质,再是结外组织,结节边界不清晰表明肿瘤细胞向外部呈现浸润性生长,已侵犯周围组织,发生转移。这与既往报道[14]一致。由此表明,边界不清与颈部淋巴结转移密切相关。质地低回声表明淋巴结内肿瘤细胞的不断浸润导致其正常内部结构和层次被破坏,淋巴结在超声上显示低回声,淋巴门结构被破坏甚至消失。该结论与既往研究结果[15]一致。但也有研究表明,TC患者不管有、无淋巴结转移均以低回声为主[16]。因此,后续需对质地回声做进一步深入研究。大量研究表明微小钙化灶与CLNM有关[17-19]。微小钙化灶的出现与肿瘤细胞内砂砾体形成有关,是肿瘤结节坏死液化后钙盐沉积所形成,其是甲状腺癌CLNM的常见征象,在其他恶性肿瘤中少见。纵横比≥1表明肿瘤细胞恶性浸润导致甲状腺构被破坏,纵径增加,纵横比例增大。有研究表明,纵横比>1是甲状腺恶性结节的高特异性指标[20]。血流信号丰富,表明新生血管多,肿瘤细胞血供丰富,生长快,该征象亦可表
明TC颈部淋巴结转移的可能。TC病灶内血流信号越丰富,其发生CLNM的可能性越高[21]。有研究亦表明,超声血流参数对甲状腺乳头状癌颈部淋巴结转移的准确性和灵敏性均较高[22]。因此,应综合分析TC患者超声征象,结合结节大小、边界、回声、微小钙化、纵横比及血流信号判断CLNM的可能性,为临床治疗提供参考价值。本研究中血流信号丰富的AUC为0.808,其敏感度和特异性分别为77.4%和84.2%,其诊断效能较高。
本研究结果也显示,超声诊断TC颈部淋巴结转移的阳性预测值为84.38%,阴性预测值为77.78%,敏感度为87.10%,特异性为73.64%,诊断的准确性为82.00%。说明高频超声检查在TC颈部淋巴结转移中具有较好的诊断效能,TC患者可常规进行术前颈部及甲状腺超声检查,此与既往报道[23]一致。高频超声不仅能显示出是否有淋巴结肿大,且有较高的软组织分辨力,能清晰呈现淋巴结边缘、内部结构,对微小病灶亦能准确识别,从而提高诊断的准确性、敏感度和阳性预测值。同时,高频超声因其高分辨率与对比度,能将肿瘤组织与正常组织清晰区分看,不易误诊,提高诊断的特异度和阴性预测值。
综上所述,诊断TC患者有无颈部淋巴结转移,应综合分析甲状腺原发病灶和颈部淋巴结的高频超声特征,如出现结节大小≥1.5 cm、癌肿边界不清晰、血流信号丰富时提示患者更易发生颈部淋巴结转移,此时应仔细探查颈部淋巴结,若发现淋巴结内部低回声、有微小钙化和纵横比≥1应高度怀疑颈部淋巴结转移的可能性。高频超声对TC颈部淋巴结转移具有较高的诊断效能,对术中淋巴结清扫范围确立提供了依据,从而指导临床根据病灶的部位和范围及引流淋巴结,以采取正确的治疗方法。