基于超声容积成像定量评估甲状腺肿大源性气道压迫的风险研究
2022-10-08王海林朱小兰
王海林, 朱小兰, 符 建
(江苏省海安市人民医院超声科, 江苏 海安 226600)
甲状腺肿大是气道压迫的重要原因之一[1,2]。生理或病理因素致使的甲状腺体积(TV)增加可显著压迫气道(尤其是主支气管),引发上呼吸道的持续刺激产生呼吸道症状[3],并可导致明显的喘鸣和持续性缺氧[4]。急性甲状腺肿大合并甲状腺内出血甚至可导致突发性呼吸窘迫。虽然甲状腺体积增大与气道压迫存在显著的因果关系,但局限于临床医师的主观评测显然不能适应现代精准医学的要求,且医学界至今未能提供依据前者评估后者的有效询证方法。因此,本文以甲状腺超声容积成像和气道CT成像数据为手段,旨在探明便捷的甲状腺超声成像是否可以准确的定量评估其引发的气道压迫风险,为临床防治方案提供可靠的理论依据。
1 资料与方法
1.1受试者收集:本研究为回顾性设计。所有受试者资料来源于2017年1月至2020年12月期间海安市人民医院影像科PACS系统。入组标准:①18~60岁;②接受过超声检查并确诊为甲状腺肿大;③同期接受过颈部CT检查;④颈部无外伤或异物植物病史;⑤未接受过颈部和甲状腺外科手术。排除标准:①超声或CT图像质量欠佳;②先天性气管狭窄或气管畸形;③甲状腺或颈部组织恶性肿瘤;④颈部炎症性疾病;⑤长期慢性疾病。共计收集符合条件的受试者资料84例,并根据气道是否存在狭窄分为狭窄组26例,未狭窄组58例。受试者对影像学资料的利用具有知情同意权,本研究经所在医院伦理委员会批准。
1.2甲状腺超声容积成像:三维超声仪器使用GE Voluson E10的RSP 6-16-D(5-17MHz)探头。三维超声数据采集过程中嘱咐患者憋气并避免吞咽动作,探头固定于感兴趣区域,根据甲状腺大小调整扫描角度(15~30度),探头自动采集三维超声容积数据。其中三维超声图像分析均采用Render表面模式,包括横切面(A或B平面)、纵切面(A或B平面)和冠状面(C平面)的三维重建图像。甲状腺体积评估由图像系统生成。见图1。
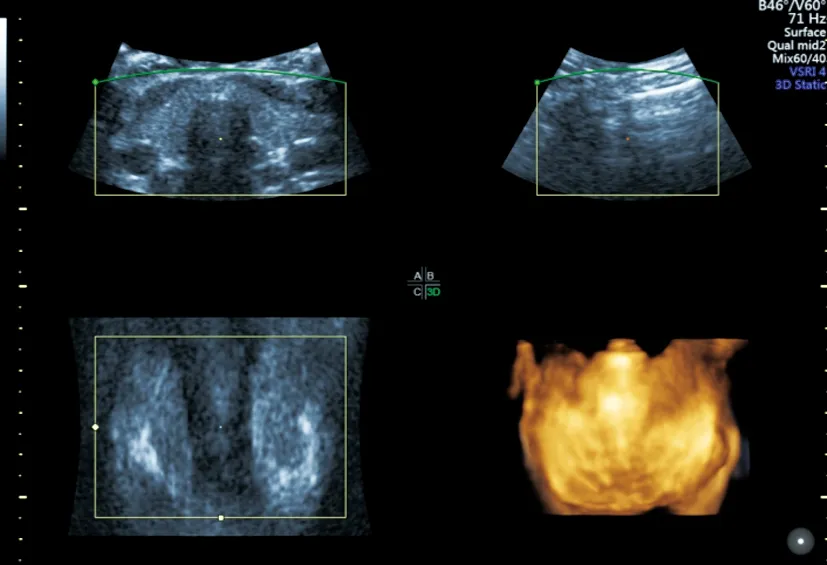
图1 甲状腺容积成像
1.3气道CT(颈部)成像:采用GE Revolution 128排CT机,受试者取仰卧位,颈部拉伸,下颌稍抬起,并将手臂延伸使两肩下移,扫描基线垂直喉及气管长轴。扫描参数:矩阵为512×512,管电压为120Kv,管电流220mA,FOV为28~34,螺距为0.984:1,层厚为3.75mm,扫描范围:下颌角水平至主动脉弓层面。所获得原始数据行层厚0.625mm,层间距0.625mm重建后传至工作站进行增厚多平面重建(MPR)成像。见图2。

图2 气道CT(颈部)成像
1.4气道狭窄评估:不同于其他研究中以气管直径作为测量值,为了更准确的评估气道狭窄,以气道面积作为测量值。测量工作在气道的CT横断面和冠状面进行(图)。为了确定压迫的严重程度,气管压缩率(TCR)定义如下:TCR=A1(气管最小横截面积)/A2(气管最大横截面积)。气管狭窄(%)=(1-TCR)×100。当气管没有受压时,TCR等于1,气管狭窄等于0(0%)。另以气管中线判断气管是否移位,当检测到移位方向时,标记为向右或向左。所有测量均由两位影像科医生在同一天对每个受试者进行两次盲法测量,每位医生获得的测量值的平均值被作为该参数的真实测量值。
1.5统计分析:所有数据分析使用SPSS for Windows Ver.15.0(SPSS Inc.,Chicago,IL,USA)进行统计分析。采用Mann-Whitney U检验比较各组间的TV,变量间的相关性采用Spearman相关检验。受试者工作特征(ROC)曲线分析用于检测不同程度气管狭窄的TV的截止水平。P<0.05为差异有统计学意义。
2 结 果
2.1一般资料:本组共计入组84例受试者,男性44例,女性40例,年龄22~58岁;其中狭窄组36例,男性19例,女性17例,平均年龄49.10±13.80岁,甲状腺平均TV为35.11±9.58mL,气道平均TCR为0.76±0.09;未狭窄组48例,男性22例,女性26例,平均年龄42.80±12.70岁,甲状腺平均TV为18.49±7.66mL,气道平均TCR为0.86±0.12。与未狭窄组相比,狭窄组受试者年龄更大并且甲状腺TV更大(P<0.05)。见表1。
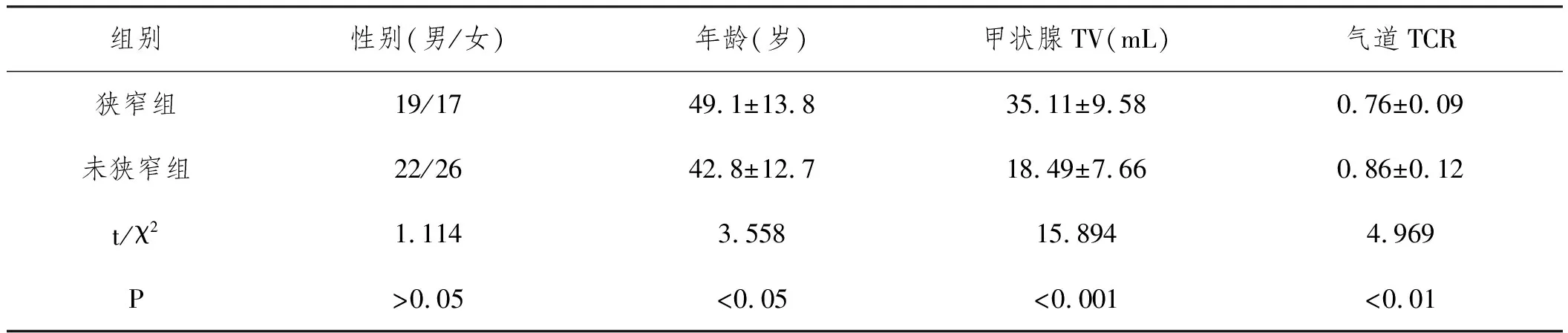
表1 一般人口学资料比较
2.2甲状腺TV对气道狭窄的鉴别能力:校正年龄因素后,两组之间显著的甲状腺TV差异依然被证实(t=13.363,P<0.001)。相关分析显示:狭窄组中甲状腺TV与气道狭窄呈现显著的相关性,具有统计学意义(r=0.549,P<0.05)。ROC分析结果显示:引发气道狭窄时,甲状腺TV的曲线下面积为0.688(95%可信区间:0.599~0.753,P<0.001)。见图3。
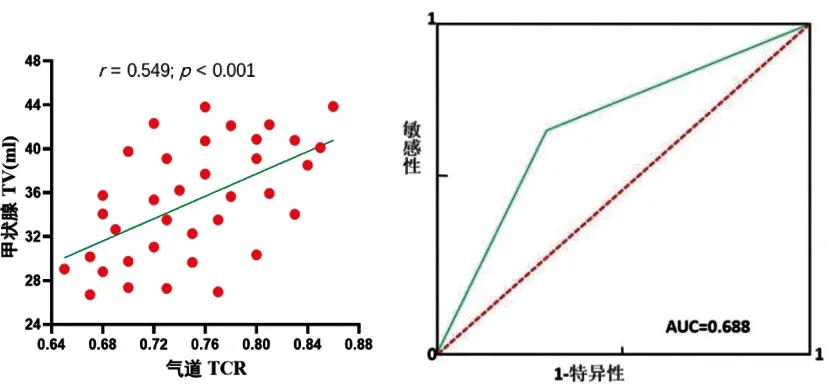
图3 左图为甲状腺TV与气道狭窄程度的相关性分析,右图为甲状腺TV鉴别气道狭窄的ROC分析,AUC=0.688。
2.3ROC分析:进一步的ROC分析结果显示,甲状腺TV不仅可以有效鉴别气道狭窄的发生,也可有效的对不同气道狭窄等级进行评级,甲状腺TV预测气管狭窄10%、20%、30%和40%的AUC分别为0.658、0.679、0.702、0.787,其截断值19.69mL、20.98mL、23.85mL和29.37mL。见图4。

图4 甲状腺体积对气道压迫发生的鉴别效能
3 讨 论
本回顾性研究中,我们运用超声容积成像和颈部CT成像分别测量甲状腺的TV和气道的具体数值。此外,我们首次通过使用客观方法来揭示甲状腺TV和气管压迫之间的潜在关系。我们的结果证实甲状腺TV不仅与气道狭窄的发生有关,还可有效的间接的评估其狭窄的等级。以往有关甲状腺TV的研究大多关注术后并发症的影响,如TV较小的患者低钙血症的风险增加,而TV较大的患者发生喉返神经损伤和围手术期出血的风险增加[5],关于甲状腺TV与患者气道压迫的研究却很少。在少部分涉及呼吸功能的文献中,较大的TV被证实与与球状感觉和呼吸短促之间存在正相关,其受损吸气流速甚至可降至1.5L/s[6]。我们的研究在上述研究的基础上,进一步探明了便捷的甲状腺超声成像可以准确的定量评估其引发的气道压迫风险,为气道狭窄的临床防治方案提供可靠的理论依据。
临床工作中,与甲状腺疾病相关的呼吸窘迫的可能源于如下四个不同的因素:肿瘤的气管内侵犯;伴有或不伴有自发性甲状腺内出血引起的气管的外部压力;甲状腺容积增大造成的直接压迫;以及喉返神经被浸润造成的双侧声带瘫痪[7]。在这些风险因素中,我们选取了临床中最为常见且病例最为丰富的甲状腺因素作为研究对象。甲状腺肿大导致气道压迫的手术指征评估是一项充满挑战的任务。气道结构隐藏在胸骨后方,常规超声难以检测,而CT检查的复杂成像(需薄层扫描且多曲面重建)以及长耗时、高费用的弊端又制约专科医师的医嘱执行。除了一些显著的指针包括:预防进行性增大或纵隔扩张的并发症(气管狭窄、上腔静脉综合征)、恶性可能、以及典型的呼吸困难和/或吞咽困难,专科医师对气道压迫的缓解是否实行手术的判断是经验性的。本文结果成功建立的气道狭窄与甲状腺的对应关系无疑可为这一工作提供了可参考的影像学枕依据。
尽管超声在测量TV方面存在一些难以回避的问题,例如超声医师的主观差异、在甲状腺结节的不规则轮廓时计算TV的椭球公式可能存在不足等,但其目前仍为估计甲状腺体积最有用和最被接受的方法,尤其在紧急情况下(便捷性)。既往研究表明[8],超声测量的甲状腺TV与CT/MRI测量的TV无明显差异(胸骨后甲状腺肿病例除外)。当然,CT/MRI在胸骨后延伸甲状腺的病例中评估气管受压的优势不可忽视,在临床工作中可根据患者情况酌情使用。
