分级眼压管理在原发性闭角型青光眼术后眼压管理中的效果
2022-09-29李群舒相汶及勇静
李群 舒相汶 及勇静
济南市第二人民医院眼二科,济南 250000
青光眼是全球范围内常见的致盲性疾病;报道显示,2020年全球因青光眼导致失明患者数量超过500万人[1],Song等[2]预测2050年中国青光眼病例总数约2 500万例。原发性闭角型青光眼(primary angle closure glaucoma,PACG)是青光眼的主要类型之一,是由于眼球前房角关闭,眼内房水排除受阻,引起急性或慢性眼压升高,可伴或不伴有视盘改变及视野损伤。报道显示,在各类青光严重,PACG双侧视觉障碍风险最高[3]。手术是治疗PACG的有效方式,让积累的房水排出,降低眼压,延缓视觉神经萎缩及视野缩小/丧失,预防失明[4]。目前,相关指南尚缺少对PACG患者术后眼压控制的相关标准,多建议依据青光眼严重程度、视野缺损进展程度、是否进展为全身性疾病等进行个体化控制[5-6]。国内现阶段对青光眼术后眼压管理报道较少,眼压管理目标及眼压管理方式尚需要更多的证据。本研究探讨了分级眼压管理在PACG患者术后眼压管理中的效果,旨在为青光眼术后眼压管理提供指导。
资料与方法
1、一般资料
本研究为前瞻性随机对照研究,将济南市第二人民医院2020年1月至2021年10月接收的手术治疗PACG患者96例作为研究对象,采用随机数字表法按1∶1比例分为对照组与研究组,每组48例。纳入标准:(1)均符合《中国原发性闭角型青光眼诊治方案专家共识(2019年)》[7]中关于PACG诊断标准。(2)年龄≥30岁;(3)均接受手术治疗。排除标准:(1)伴其他眼底疾病,如黄斑变性、眼部肿瘤、视网膜脱离等;(2)合并严重心、肝、肾脏器官病变;(3)伴癫痫、精神分裂等严重精神疾病;(4)继发性青光眼、开角型青光眼等其他青光眼类型;(5)重症期(视野缺损≥-12 dB);(6)拒绝研究内容者。两组PACG患者年龄、性别、文化程度、PACG分型、手术方式等基线资料比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。本研究经济南市第二人民医院伦理委员会批准,患者知情并同意。
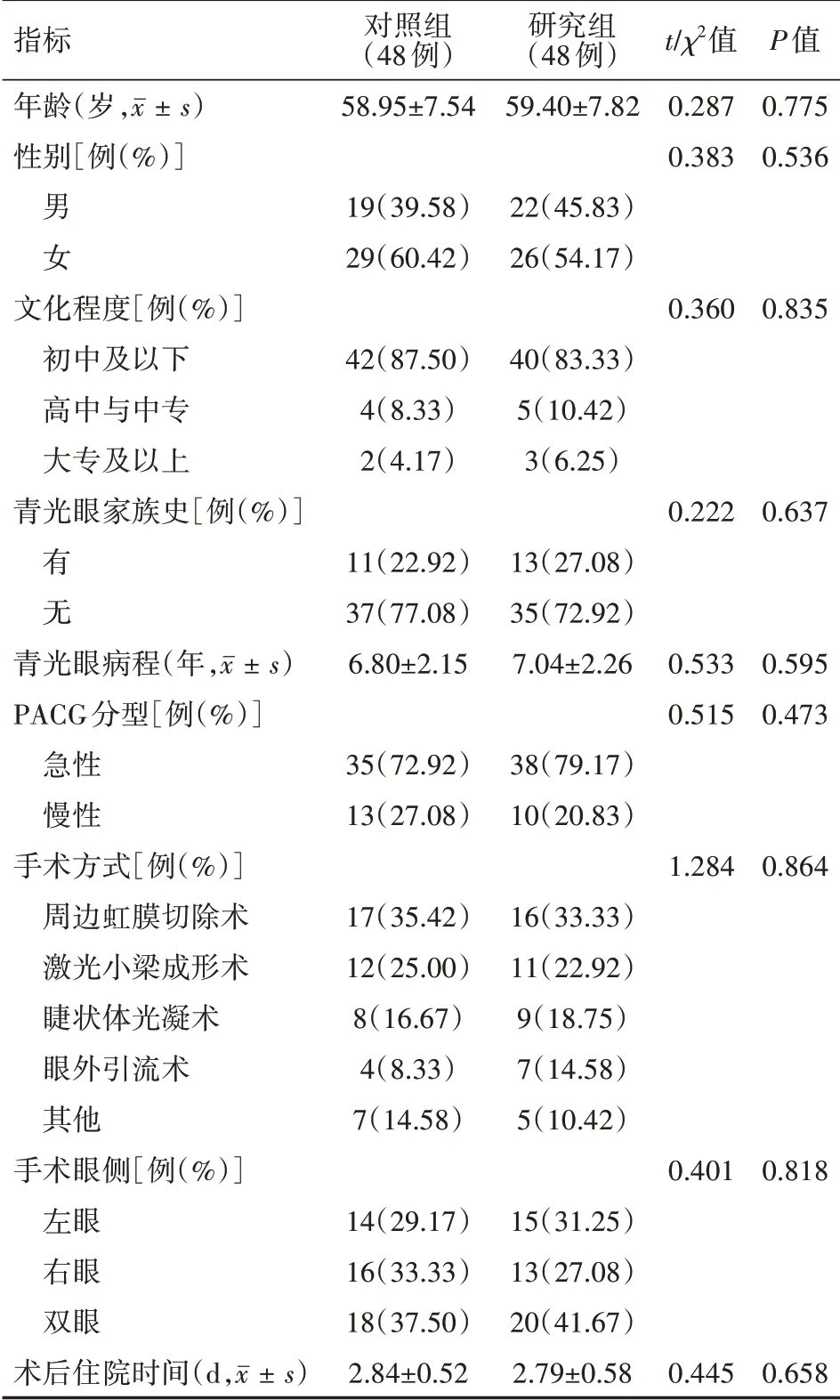
表1 两组PACG患者基线资料比较
2、方法
2.1、对照组术后实施常规眼压管理,包含术后密切监控患者生命体征,给予抗生素滴眼液点眼1个月,指导患者正确眼药水滴注方式,保持良好用眼卫生。符合出院标准后,指导患者术后1个月、3个月、6个月入院检查随访,包含眼压、眼底、视野、前房角、视力检查等。院后指导患者采用非药物控制眼压策略:(1)指导患者饮食上以清淡易消化食物为主,多摄入新鲜蔬菜、水果,保持大便通畅,预防便秘后用力排便带来眼压升高风险。(2)饮水量控制在每日2 000 ml内,单次饮水量<200 ml,避免过量饮水带来的血液稀释,渗透压下降引起眼压上升。(3)指导患者对上下眼睑进行物理按摩,按摩时双手食指紧贴眼眶下睑,经眼睑贴于玻璃体,力度适中、动作轻缓,以舒适、耐受为宜。(4)指导患者每周开展中等强度有氧运动,运动频率≥3次/周,每次运动时间≥30 min,保持运动中的连续性;运动强度以Borg主观体力分级13~15级(稍费力~费力)[8],运动类型以患者喜好为主,如运动操、广场舞、慢跑、快步走、球类运动等。术后1个月、3个月、6个月随访发现眼压≥21 mmHg(1 mmHg=0.133 kPa),参考《中国青光眼指南(2020年)》[9]给予前列腺素类药物单独或联合β受体阻滞剂局部降眼压药物处理。
2.2、研究组在非药物控制眼压策略基础上开展术后眼压分级管理。(1)眼压管理目标:与出院前基线值比较上升幅度<20.0%或眼压绝对值<18 mmHg,且未出现视野缺损进展(与前次视野检查比较,中心静态视野缺损下降≥1 dB)。术后眼压基线值确定方法:采用Goldmann压平眼压计,于术后次日至出院前每日连续监测3~4次,取平均值为基线值。(2)分级眼压控制策略。①术后1个月、3个月、6个月随访眼压与基线值比较,与出院前基线值比较上升幅度<20.0%及眼压绝对值<18 mmHg,且未出现视野缺损进展,则维持此前的非药物眼压控制策略不变。②若术后1个月、3个月、6个月随访眼压与基线值比较上升幅度≥20.0%或眼压绝对值≥18 mmHg,无论是否出现视野缺损进展,于该次随访后开始,给予拉坦前列素滴眼液(Pfizer Manufacturing Belgium NV生产,进口药品注册证号:H20080048,规格2.5 ml:125µg)、贝美前列素滴眼液(Allergan Inc生产,进口药品注册证号H20150485,规格5 ml:1.5 mg)中的任意一种,1次/d,1滴/次,控制眼压。持续用药至下次随访,若未达到眼压管理目标,则在前次眼压控制眼压药物基础上,采用盐酸地匹福林滴眼液(华润双鹤药业股份有限公司生产,国药准字H10940053,规格5 ml:5 mg)或马来酸噻吗洛尔滴眼液(成都恒瑞制药有限公司生产,国药准字H20063099,规格5 ml:25 mg),2次/d,1滴/次;2种不同类型滴眼液使用间隔时间>20 min。③若术后1个月、3个月、6个月的眼压与基线值比较虽然上升幅度<20.0%及眼压绝对值<18 mmHg,但出现了视野缺损;则将眼压控制目标变更为眼压与出院前基线值的上升幅度控制<10.0%及眼压绝对值<15 mmHg。药物控制方法:该次随访后开始,给予拉坦前列素滴眼液、贝美前列素滴眼液中的任意一种,1次/d,1滴/次,持续用药至下次随访,若未达到眼压控制目标,则采用盐酸地匹福林滴眼液或马来酸噻吗洛尔滴眼液处理。
3、评价指标
(1)术后眼压。记录两组患者出院前眼压(基线)及术后1个月、3个月、6个月的眼压。眼压测量仪器均为Goldmann压平眼压计,由专业的眼科人员测量,测量3次取平均值。(2)术后视力。采用国标视力表测量视力[10],由济南市第二人民医院视力检查工作人员分别在出院前、术后1个月、3个月、6个月开展视力检查。(3)视野缺损。采用Humphrey 750型视野检查计,采用30-2标准程序[11-12],计算中心静态视野缺损程度。测试时间为出院前及术后1个月、3个月、6个月。所有检查均由济南市第二人民医院眼科同一组专业人员完成。
4、统计学处理
数据处理采用SPSS 22.0统计学软件,符合正态分布的计量资料采用(±s)表示,两组间比较采用独立样本t检验,多次测量资料(≥3次)采用重复测量方差分析,计算组间效应、时间效应及交互效应;计数资料采用例(%)表示,行χ2检验;以P<0.05为差异有统计学意义。
结 果
1、眼压水平比较
两组PACG患者基线及术后1个月、3个月眼压比较,差异均无统计学意义(均P>0.05);研究组PACG患者术后6个月眼压低于对照组,差异有统计学意义(P<0.05)。详见表2。
表2 两组原发性闭角型青光眼患者术后眼压比较(mmHg,±s)

表2 两组原发性闭角型青光眼患者术后眼压比较(mmHg,±s)
注:对照组实施常规眼压管理,研究组在非药物控制眼压策略基础上开展术后眼压分级管理;1 mmHg=0.133 kPa。重复测量方差分析,组间效应:F=5.645,P=0.018;时间效应:F=13.528,P<0.001;交互效应:F=9.281,P<0.001
组别对照组研究组t值P值例数48 48基线14.05±2.62 14.17±2.81 0.216 0.829术后1个月14.67±2.89 14.72±2.94 0.084 0.933术后3个月15.24±3.08 14.85±2.75 0.654 0.515术后6个月16.48±3.39 15.04±2.97 2.214 0.029
2、术后视力比较
两组PACG患者基线、术后1个月、3个月视力比较,差异均无统计学意义(均P>0.05);研究组PACG患者术后6个月的视力高于对照组,差异有统计学意义(P<0.05)。详见表3。
表3 两组原发性闭角型青光眼患者术后视力比较(±s)

表3 两组原发性闭角型青光眼患者术后视力比较(±s)
注:对照组实施常规眼压管理,研究组在非药物控制眼压策略基础上开展术后眼压分级管理。重复测量方差分析,组间效应:F=5.481,P=0.024;时间效应:F=12.684,P<0.001;交互效应:F=8.530,P=0.002
组别对照组研究组t值P值例数48 48基线0.64±0.18 0.66±0.20 0.515 0.608术后1个月0.64±0.19 0.66±0.21 0.489 0.626术后3个月0.58±0.18 0.63±0.20 1.287 0.201术后6个月0.51±0.16 0.59±0.14 2.607 0.011
3、视野缺损比较
两组PACG患者基线、术后1个月、3个月视野缺损比较,差异均无统计学意义(均P>0.05);研究组PACG患者术后6个月的视野缺损程度低于对照组,差异有统计学意义(P<0.05)。详见表4。
表4 两组原发性闭角型青光眼患者术后视野缺损程度比较(dB,±s)
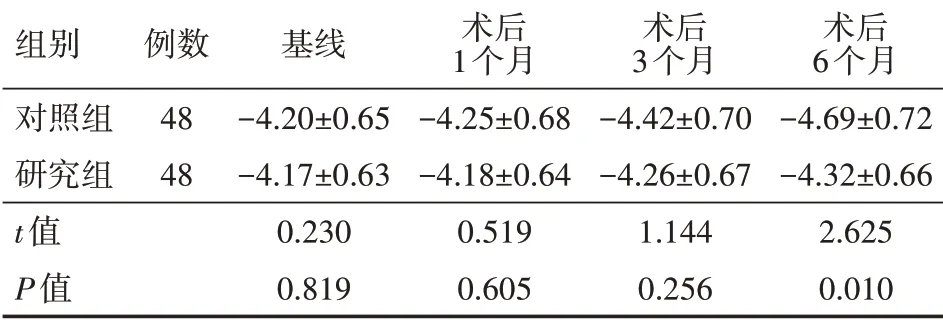
表4 两组原发性闭角型青光眼患者术后视野缺损程度比较(dB,±s)
注:对照组实施常规眼压管理,研究组在非药物控制眼压策略基础上开展术后眼压分级管理。重复测量方差分析,组间效应:F=6.828,P=0.010;时 间 效 应:F=15.460,P<0.001;交 互 效 应:F=10.254,P<0.001
组别对照组研究组t值P值例数48 48基线-4.20±0.65-4.17±0.63 0.230 0.819术后1个月-4.25±0.68-4.18±0.64 0.519 0.605术后3个月-4.42±0.70-4.26±0.67 1.144 0.256术后6个月-4.69±0.72-4.32±0.66 2.625 0.010
讨 论
眼压上升是青光眼发病及视力损害的重要危险性因素,眼压在正常范围可维持眼球的生理解剖形态与功能;眼压过高可导致视觉神经耐受平衡性下降,引起视神经轴形态异常、血液循环障碍,诱发神经毒性递质释放,导致青光眼视神经病变的发生和进展[13-14]。因此,青光眼预防视神经进展的首要任务是将眼压控制在合理范围。手术是在药物无法控制病情进展或无法耐受药物治疗下的有效控制眼压方式。多项研究显示,手术可降低PACG患者眼压,且眼压控制持续时间较为满意[15-16]。
青光眼术后高眼压较为常见,术后6个月发生率约为15.0%[17]。相关研究发现,术后持续性高眼压状态可导致视网膜中央动脉阻塞、视神经萎缩,并引起不可逆性视力下降,严重降低患者生活质量[18-19]。相关指南也强调,眼科术后应加强高眼压预防,将眼压控制在合理范围,以减轻视力损伤。欧洲第5版青光眼指南[20]设置的眼压控制目标是根据患者青光眼进展速率、影响治疗效果的危险因素、基线眼压、青光眼分期确定。《中国青光眼指南(2020年)》[9]建议采取个体化眼压控制策略,从视神经损害既有程度、眼压基线水平、预期视力年龄、其他危险因素进行综合考虑。但均未提及术后眼压呈现递进式上升趋势后的详细控制目标。
非手术控制策略是青光眼术后眼压管理的有效方式,包含局部药物控制与非药物控制;非药物控制眼压包含心理干预、饮食干预、运动干预、眼部按摩等[21-23];药物控制眼压主要以前列腺素类药物、β受体阻滞剂为代表的局部降眼压药物为主[24]。术后分级眼压管理是在结合术后基线眼压水平,依据视野缺损进展情况,开展的眼压目标管理策略。本研究显示,研究组术后6个月的眼压显著低于对照组同期。这提示分级眼压管理可有效降低青光眼患者术后眼压水平。常规的术后眼压管理是在明确高眼压后,给予局部降眼压药物控制眼压,忽视了部分青光眼患者未达到高眼压标准前,已出现了视神经损害。研究组患者眼压分级管理中,将术后随访的眼压超过术后院内基线值20.0%作为用药控制标准,让部分未达到高眼压标准的患者术后应用局部眼压控制药物窗口前移,有助于术后眼压控制。
中心视野反映的是视网膜黄斑区发生病变及视神经疾病的有效指标,其他症状还包含中心视力下降、色觉分辨困难、对比敏感度下降、闪光、暗适应性差等。视野缺损程度是青光眼失明的重要预测因子,青光眼视神经结构的病理性改变,先于视野缺损,通过视野缺损随访,可了解视神经结构病变速率,为诊断、治疗提供依据。因此,本研究对术后眼压控制较好,但存在视野缺损进展的患者,调整了眼压控制目标。在术后视力方面,研究组术后6个月的视力显著高于对照组同期;研究组术后6个月的视野缺损程度显著低于对照组同期。这表明分级眼压管理有助于PACG患者术后视力保护,减轻PACG患者视野缺损程度,与既往控制眼压带来视力保护的研究结论一致[25]。原因与术后眼压良好,可降低视神经损害风险,保护视网膜血流供应,维持良好视力。Leske等[26]研究证实,眼压每下降1 mmHg,视神经损害风险将降低10.0%。王情等[27]研究也发现,青光眼患者黄斑浅层视网膜血流密度、视盘旁视网膜血流密度、视乳头及视网膜神经纤维层厚度与视野缺损均呈负相关性,高眼压被证明降低了视网膜血流供应[28]。
综上所述,本研究支持分级眼压管理有助于PACG患者术后眼压控制,减轻视力损伤程度,减缓视野缺损进展。
利益冲突所有作者均声明不存在利益冲突
