益肺灸灸治时长对慢性阻塞性肺疾病临床疗效的优化研究及适宜性评价
2022-09-26林晓红时新萍王明航杨江李素云李建生
林晓红 ,时新萍 ,王明航 ,*,杨江 ,李素云 ,,李建生 ,
慢性阻塞性肺疾病(COPD)是全球范围内发病率和死亡率较高的主要疾病之一,给患者及社会带来沉重的经济负担[1-2]。中医外治法对COPD稳定期的防治具有显著的优势。益肺灸是于督脉施以“隔药灸”并使施灸部位发泡的一种特殊艾灸法,源于传统的“督灸”外治法[3-6]。基于“十二五”国家科技支撑计划课题(2015BAI04B05)的多中心、随机、平行对照临床研究[7],确证了益肺灸能够减少COPD患者急性加重次数,减轻咳嗽、咳痰等临床症状,提高运动耐力,改善生存质量,提高疗效满意度;并基于德尔菲法开展专家问卷调查[8],构建益肺灸治疗COPD的关键技术,包括灸治时长、治疗间隔时间、皮肤刺激反应等内容,其中灸治时长是影响临床疗效的技术要点之一。基于前期研究成果[9],本研究进一步开展益肺灸灸治时长对COPD临床疗效的优化研究,并对其临床适宜性进行评价。
1 对象与方法
1.1 病例来源 选取2017年6—7月河南中医药大学第一附属医院收治的COPD稳定期患者120例为研究对象,并采用SAS分组方法,将其分为A、B组,每组各60例。本研究经河南中医药大学第一附属医院伦理委员会审批通过(审批编号:2015HL-014-01),所有患者已签署知情同意书。
1.2 诊断、纳入及排除标准
1.2.1 西医诊断标准 COPD西医的诊断标准参照“慢性阻塞性肺疾病全球策略(GOLD)”[10]和《慢性阻塞性肺疾病诊治指南(2007年修订版)》[11]。
1.2.2 中医诊断标准 COPD中医的诊断标准参照中华中医药学会内科分会肺系病专业委员会发布的《慢性阻塞性肺疾病中医证候诊断标准(2011版)》[12]。
1.2.3 纳入标准 (1)入选前1个月没有进行其他的干预性临床研究;(2)年龄40~80岁;(3)满足COPD稳定期诊断;(4)同意进行治疗,同时于相关知情同意书签字;(5)可以接受益肺灸疗法。
1.2.4 排除标准 (1)妊娠期和哺乳期女性;(2)意识异常,以及合并多种精神疾病患者;(3)伴发较严重的心功能不全患者;(4)伴发活动性肺结核、气胸以及肺栓塞等患者;(5)伴发干扰呼吸运动功能的神经肌肉疾病患者;(6)伴发肿瘤的患者;(7)肝肾疾病较重的患者;(8)已知对灸粉药物组成过敏的患者;(9)皮肤病患者;(10)合并糖尿病患者。
1.3 治疗方法 两组患者均给予西医常规治疗和益肺灸,A组灸治1.5 h/次,B组灸治2 h/次。益肺灸药物组成包括麝香、白芍、丁香以及肉桂等。施灸部位为督脉的大椎穴到腰俞穴。选择体位:令患者裸背俯卧于床上;取穴:医者用拇指指甲沿脊椎尖端按压“十”字痕迹;消毒:以75%酒精棉球沿施术部位自上而下常规消毒3遍;涂抹姜汁:沿施术部位涂抹姜汁;撒灸粉:沿施术部位撒灸粉,使之成线条状;铺姜泥:把姜泥牢固地铺在桑皮纸上,要求下宽上窄呈梯形;放置艾炷:在姜泥上面放置橄榄形艾炷;点燃艾炷:点燃上、中、下三点,任其自燃自灭;换艾炷:连续灸完3壮;移去姜泥:灸完3壮后取下姜泥;轻擦灸处:用湿毛巾轻轻擦干净灸后药泥;放泡:灸后4~6 h自然起泡,第2天放泡,放泡时,以75%酒精棉球自上而下常规消毒3遍后,用消毒针头沿水泡下缘平刺,泡液自然流出,再以消毒干棉球按压干净。15 d治疗1次,6次为1个疗程[4-6]。
1.4 观察指标
1.4.1 患者一般资料 包括患者性别、年龄、肺功能分级[11]、合并用药、病程、近3个月感冒次数、近1年COPD急性加重次数、急性加重持续时间等一般资料。
1.4.2 疗效观察指标 感冒次数为主要结局指标,其余指标为次要结局指标。
1.4.2.1 感冒次数 治疗前及治疗期(1、2、3个月)统计患者的感冒次数。
1.4.2.2 临床症状与体征 采用临床症状/体征评分表评定,包括咳嗽、咳痰、喘息、胸闷、气促、乏力及发绀7个指标,每个指标分值均为0、1、2、3分,患者根据自身情况做出评分,总分范围为0~21分,分数越高代表症状越严重[13]。治疗前及治疗期每个月进行1次评估并记录。
1.4.2.3 慢性阻塞性肺疾病评估测试问卷(CAT)评分 采用CAT评估患者的生存质量,包括咳嗽、咳痰、胸闷、睡眠、精力、情绪、运动耐力、日常运动影响8个评价指标[14],每个问题评分0~5分,总分0~40分,分数越高代表影响程度越严重。治疗前及治疗期每个月进行1次评估并记录。
1.4.2.4 肺功能 治疗前及治疗3个月后记录患者用力肺活量(FVC)、第1秒用力呼气容积(FEV1)、FEV1占预计值百分比(FEV1%)评估肺功能。
1.4.2.5 适宜性评价 于治疗期每个月采用视觉模拟量表(Visual Analogue Scale,VAS)评分进行适宜性评估,以10 cm硬纸板为工具评估患者灸治的适宜度。
1.4.2.6 安全性评价 于治疗前和治疗3个月后各检查1次血、尿常规,肝、肾功能和心电图。
1.5 统计学方法 采用SPSS 23.0软件对数据进行统计描述和分析。计量资料检验是否符合正态分布,符合正态分布的计量资料以(±s)表示,重复测量资料采用重复测量方差分析,两组间比较采用独立样本t检验;同组内治疗前后比较采用重复测量方差分析、配对t检验;计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 120例患者中脱落29例(其中11例不能继续接受临床研究,4例未说明原因失访,3例自觉缺乏疗效),符合方案集共91例。本研究采用全数据集进行分析。两组患者性别、年龄、肺功能分级、合并用药所占比例、病程、近3个月感冒次数、近1年COPD急性加重次数、急性加重持续时间比较,差异均无统计学意义(P>0.05),见表1。
2.2 临床疗效
2.2.1 感冒次数 组间与时间对感冒次数无交互作用(P>0.05);组间和时间对感冒次数主效应均显著(P<0.05)。其中治疗1个月,B组感冒次数少于A组,差异有统计学意义(P<0.05)。A组组内治疗前后感冒次数比较,差异有统计学意义(P<0.001);B组组内治疗前后感冒次数比较,差异有统计学意义(P<0.001),见表2。
表2 两组治疗前后感冒次数比较(±s,次)Table 2 Comparison of cold frequency between two groups at baseline,and after one,two and three months of treatment

表2 两组治疗前后感冒次数比较(±s,次)Table 2 Comparison of cold frequency between two groups at baseline,and after one,two and three months of treatment
注:a表示与A组比较P<0.05
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 1.43±1.16 0.72±0.69 0.28±0.45 0.12±0.32 B 组 60 1.07±1.12 0.42±0.50a 0.27±0.45 0.13±0.39 F 值 F交互=2.953,F组间=4.024,F时间=77.430 P 值 P交互=0.059,P组间=0.047,P时间<0.001
2.2.2 临床症状与体征
2.2.2.1 咳嗽评分 组间与时间对咳嗽评分无交互作用(P>0.05);组间对咳嗽评分主效应不显著(P>0.05),时间对咳嗽评分主效应显著(P<0.05)。其中A组组内治疗前后咳嗽评分比较,差异有统计学意义(P<0.001);B组组内治疗前后咳嗽评分比较,差异有统计学意义(P<0.001),见表3。
表3 两组治疗前后咳嗽评分比较(±s,分)Table 3 Comparison of cough scores between two groups at baseline,and after one,two and three months of treatment

表3 两组治疗前后咳嗽评分比较(±s,分)Table 3 Comparison of cough scores between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 0.67±0.73 0.53±0.65 0.53±0.62 0.42±0.56 B 组 60 0.90±0.60 0.71±0.64 0.55±0.53 0.48±0.60 F值 F交互=1.459,F组间=2.050,F时间=11.608 P值 P交互=0.225,P组间=0.155,P时间<0.001
2.2.2.2 咳痰评分 组间与时间对咳痰评分有交互作用(P<0.05);组间对咳痰评分主效应不显著(P>0.05),时间对咳痰评分主效应显著(P<0.05)。其中A组组内治疗前后咳痰评分比较,差异有统计学意义(P<0.001);B组组内治疗前后咳痰评分比较,差异有统计学意义(P<0.001),见表4。
表4 两组治疗前后咳痰评分比较(±s,分)Table 4 Comparison of the expectoration score between two groups at baseline,and after one,two and three months of treatment

表4 两组治疗前后咳痰评分比较(±s,分)Table 4 Comparison of the expectoration score between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 1.58±0.67 0.83±0.46 0.77±0.53 0.68±0.54 B 组 60 1.37±0.61 1.02±0.62 0.93±0.48 0.75±0.50 F值 F交互=4.049,F组间=0.625,F时间=52.588 P值 P交互=0.011,P组间=0.431,P时间<0.001
2.2.2.3 喘息评分 组间与时间对喘息评分无交互作用(P>0.05);组间对喘息评分主效应不显著(P>0.05),时间对喘息评分主效应显著(P<0.05)。其中A组组内治疗前后喘息评分比较,差异有统计学意义(P<0.001);B组组内治疗前后喘息评分比较,差异有统计学意义(P<0.001),见表5。
表5 两组治疗前后喘息评分比较(±s,分)Table 5 Comparison of the wheezing score between two groups at baseline,and after one,two and three months of treatment

表5 两组治疗前后喘息评分比较(±s,分)Table 5 Comparison of the wheezing score between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 1.58±0.53 1.25±0.50 1.23±0.50 1.02±0.50 B 组 60 1.48±0.50 1.22±0.56 1.12±0.52 0.88±0.52 F值 F交互=0.540,F组间=2.244,F时间=42.445 P值 P交互=0.653,P组间=0.137,P时间<0.001
2.2.2.4 胸闷评分 组间与时间对胸闷评分无交互作用(P>0.05);组间和时间对胸闷评分主效应均显著(P<0.05)。其中治疗1、3个月,B组胸闷评分均高于A组,差异有统计学意义(P<0.05);A组组内治疗前后胸闷评分比较,差异有统计学意义(P<0.001);B组组内治疗前后胸闷评分比较,差异有统计学意义(P<0.001),见表6。
表6 两组治疗前后胸闷评分比较(±s,分)Table 6 Comparison of the chest tightness score between two groups at baseline,and after one,two and three months of treatment

表6 两组治疗前后胸闷评分比较(±s,分)Table 6 Comparison of the chest tightness score between two groups at baseline,and after one,two and three months of treatment
注:a表示与A组比较P<0.05
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 1.25±0.88 1.02±0.77 0.93±0.73 0.73±0.63 B 组 60 1.45±0.77 1.32±0.81a 1.15±0.63 1.10±0.84a F 值 F交互=0.540,F组间=6.484,F时间=42.445 P 值 P交互=0.653,P组间=0.012,P时间<0.001
2.2.2.5 气促评分 组间与时间对气促评分无交互作用(P>0.05);组间对气促评分主效应不显著(P>0.05),时间对气促评分主效应显著(P<0.05)。其中A组组内治疗前后气促评分比较,差异有统计学意义(P<0.001);B组组内治疗前后气促评分比较,差异有统计学意义(P<0.001),见表7。
表7 两组治疗前后气促评分比较(±s,分)Table 7 Comparison of the shortness of breath score between two groups at baseline,and after one,two and three months of treatment

表7 两组治疗前后气促评分比较(±s,分)Table 7 Comparison of the shortness of breath score between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 1.33±0.60 1.18±0.60 1.03±0.64 0.77±0.56 B 组 60 1.37±0.55 1.18±0.57 0.83±0.59 0.73±0.48 F值 F交互=1.546,F组间=0.429,F时间=40.620 P值 P交互=0.203,P组间=0.541,P时间<0.001
2.2.2.6 乏力评分 组间与时间对乏力评分无交互作用(P>0.05);组间对乏力评分主效应不显著(P>0.05),时间对乏力评分主效应显著(P<0.05)。其中A组组内治疗前后乏力评分比较,差异有统计学意义(P<0.001);B组组内治疗前后乏力评分比较,差异有统计学意义(P<0.001),见表8。
表8 两组治疗前后乏力评分比较(±s,分)Table 8 Comparison of the fatigue score between two groups at baseline,and after one,two and three months of treatment
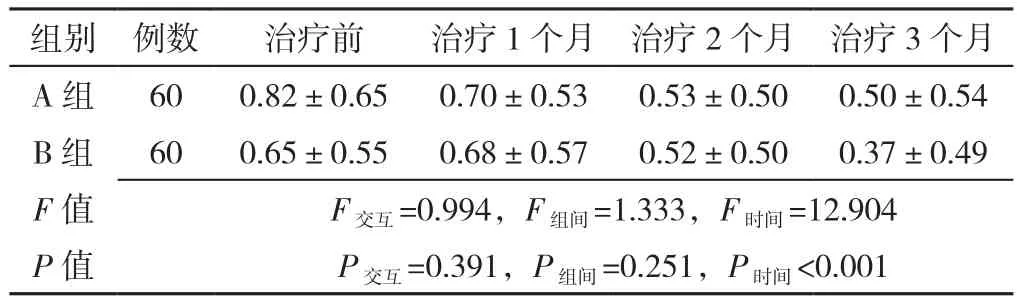
表8 两组治疗前后乏力评分比较(±s,分)Table 8 Comparison of the fatigue score between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 0.82±0.65 0.70±0.53 0.53±0.50 0.50±0.54 B 组 60 0.65±0.55 0.68±0.57 0.52±0.50 0.37±0.49 F值 F交互=0.994,F组间=1.333,F时间=12.904 P值 P交互=0.391,P组间=0.251,P时间<0.001
2.2.2.7 发绀评分 组间与时间对发绀评分无交互作用(P>0.05);组间对发绀评分主效应不显著(P>0.05),时间对发绀评分主效应显著(P<0.05)。其中A组组内治疗前后发绀评分比较,差异有统计学意义(P<0.001);B组组内治疗前后发绀评分比较,差异有统计学意义(P<0.001),见表9。
表9 两组治疗前后发绀评分比较(±s,分)Table 9 Comparison of the cyanosis score between two groups at baseline,and after one,two and three months of treatment

表9 两组治疗前后发绀评分比较(±s,分)Table 9 Comparison of the cyanosis score between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 0.50±0.54 0.38±0.49 0.32±0.50 0.30±0.46 B 组 60 0.52±0.54 0.53±0.50 0.33±0.48 0.20±0.40 F 值 F交互=1.921,F组间=0.110,F时间=10.405 P 值 P交互=0.130,P组间=0.741,P时间<0.001
2.2.2.8 临床症状与体征总分 组间与时间对临床症状与体征总分有交互作用(P<0.05);组间对临床症状与体征总分主效应不显著(P>0.05),时间对临床症状与体征总分主效应显著(P<0.05)。其中A组组内治疗前后临床症状与体征总分比较,差异有统计学意义(P<0.001);B组组内治疗前后临床症状与体征总分比较,差异有统计学意义(P<0.001),见表10。
表10 临床症状体征总分组间比较(±s,分)Table 10 Comparison of the total score of clinical symptoms and signs between two groups at baseline,and after one,two and three months of treatment

表10 临床症状体征总分组间比较(±s,分)Table 10 Comparison of the total score of clinical symptoms and signs between two groups at baseline,and after one,two and three months of treatment
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 7.73±2.09 5.90±2.03 5.35±2.18 4.42±2.04 B 组 60 7.63±2.16 6.63±2.10 5.30±1.82 4.33±1.69 F 值 F交互=2.918,F组间=0.167,F时间=140.972 P 值 P交互=0.036,P组间=0.683,P时间<0.001
2.2.3 CAT评分 组间与时间对CAT评分无交互作用(P>0.05);组间和时间对CAT评分主效应均显著(P<0.05)。其中治疗2个月,B组CAT评分低于A组,差异有统计学意义(P<0.05);A组组内治疗前后CAT评分比较,差异有统计学意义(P<0.05);B组组内治疗前后CAT评分比较,差异有统计学意义(P<0.05),见表11。
表11 两组治疗前后CAT评分比较(±s,分)Table 11 Comparison of the total score of CAT between two groups at baseline,and after one,two and three months of treatment

表11 两组治疗前后CAT评分比较(±s,分)Table 11 Comparison of the total score of CAT between two groups at baseline,and after one,two and three months of treatment
注:a表示与A组比较P<0.05;CAT=慢性阻塞性肺疾病评估测试问卷
组别 例数 治疗前 治疗1个月 治疗2个月 治疗3个月A 组 60 15.38±7.97 9.93±5.78 7.13±3.48 4.52±1.90 B 组 60 12.47±9.15 8.48±0.62 6.20±0.44a 4.35±1.45 F值 F交互=2.141,F组间=5.211,F时间=105.700 P值 P交互=0.138,P组间=0.024,P时间<0.001
2.2.4 肺功能 治疗前和治疗3个月,两组FVC、FEV1、FEV1%比较,差异均无统计学意义(P>0.05);A组和B组组内治疗前后FVC、FEV1、FEV1%比较,差异均无统计学意义(P>0.05),见表12。
表12 两组治疗前后肺功能指标比较(±s)Table 12 Comparison of three pulmonary function indices between two groups at baseline and three months of treatment

表12 两组治疗前后肺功能指标比较(±s)Table 12 Comparison of three pulmonary function indices between two groups at baseline and three months of treatment
注:FVC=用力肺活量,FEV1=第1秒用力呼气容积,FEV1%=第1秒用力呼气容积占预计值百分比
组别 例数 FVC(L) FEV1(L) FEV1%(%)治疗前 治疗3个月 t配对值 P值 治疗前 治疗3个月 t配对值 P值 治疗前 治疗3个月 t配对值 P值A 组 60 2.48±0.76 2.58±0.80 0.442 0.661 1.25±0.59 1.31±0.58 -0.100 0.921 45.79±17.90 48.15±18.84 -0.113 0.911 B 组 60 2.64±0.82 2.58±0.79 -0.358 0.722 1.33±0.59 1.27±0.58 -1.104 0.276 48.12±20.93 44.73±18.97 -1.334 0.190 t值 1.050 -0.040 0.746 -0.307 -0.180 -0.832 P值 0.296 0.968 0.457 0.760 0.857 0.408
2.2.5 VAS评分 组间与时间对VAS评分无交互作用(P>0.05);组间和时间对VAS评分主效应均显著(P<0.05)。其中治疗2个月,B组VAS评分低于A组,差异有统计学意义(P<0.05);A组组内治疗前后VAS评分比较,差异有统计学意义(P<0.05);B组组内治疗前后VAS评分比较,差异有统计学意义(P<0.05),见表13。
表13 两组治疗后治疗前后VAS评分比较(±s,分)Table 13 Comparison of VAS scores between two groups after one,two and three months of treatment

表13 两组治疗后治疗前后VAS评分比较(±s,分)Table 13 Comparison of VAS scores between two groups after one,two and three months of treatment
注:a表示与A组比较P<0.05;VAS=视觉模拟量表
组别 例数 治疗1个月 治疗2个月 治疗3个月A 组 60 2.08±1.95 0.80±0.76 0.12±0.33 B 组 60 1.48±1.50 0.47±0.65a 0.22±0.53 F值 F交互=3.517,F组间=5.425,F时间=88.979 P值 P交互=0.053,P组间=0.022,P时间<0.001
2.2.6 安全性分析 研究过程中患者无不良事件的发生。
3 讨论
COPD为慢性气道炎症疾病,稳定期仍需长期规范的临床治疗[15]。中医外治法因其独特的疗效优势备受人们关注[16-19]。前期国家科技支撑计划临床研究中益肺灸的灸治时长为2 h,具有显著的临床疗效[7]。专家问卷调查结果提示灸治时长1.5 h均分和权重最高[8]。因此本研究开展益肺灸灸治时长对COPD临床疗效影响的比较研究,进一步优化技术要点,并对其临床适宜性进行评价。
3.1 益肺灸对COPD稳定期的临床疗效
3.1.1 减少感冒次数 感冒是由多种病毒引起的上呼吸道感染性疾病[20],是COPD急性加重常见的诱因[21-22]。JOHNSTON等[23]研究表明有感冒症状的COPD患者的病情恶化率比无感冒症状患者高30倍。廖小惠[24]采用穴位敷贴配合雷火炙治疗过敏性鼻炎患者100例,治疗后患者的鼻炎发作次数、感冒次数、急诊次数以及住院次数减少。李国勤等[25]采用消喘膏“三伏贴”治疗142例COPD稳定期患者,2年后患者的年均感冒次数明显减少。本研究显示益肺灸能够减少COPD患者的感冒次数,且灸治时间1.5 h效果更好。
3.1.2 改善临床症状 COPD常见的临床症状包括咳嗽、咳痰、胸闷、气促、喘息、乏力等,是评估病情程度的重要指标[13]。漏佳丽等[26]通过对包含16篇随机对照试验(RCT)文献、1 425例患者的灸法治疗COPD的Meta分析发现,灸法配合常规西医治疗可以减少COPD急性加重次数,改善mMRC呼吸困难评分。翟春苗等[27]研究督灸配合药物治疗COPD临床疗效,表明联合治疗可以改善COPD患者咳嗽、咳痰、胸闷等临床症状。本研究显示益肺灸可以改善临床症状,咳嗽、咳痰、喘息、胸闷、乏力等症状治疗后均得到改善,灸治1.5 h胸闷改善更明显。
3.1.3 CAT评分 CAT问卷主要由咳嗽、咳痰、胸闷、睡眠等8项指标组成,是评价COPD患者生活质量的重要指标[14]。杨映映等[28]研究表明CAT评分与COPD患者临床症状严重程度呈正相关。唐桂东[29]用穴位针刺治疗64例COPD稳定期患者2个月,结果显示针刺治疗可以降低患者CAT评分,提高生活质量。本研究结果显示,益肺灸能提高患者的生活质量,降低CAT评分,灸治1.5 h的患者生活质量更高。
3.1.4 肺功能评价 肺功能检查是呼吸系统疾病的重要检测工具,对判断患者肺功能的损害程度、预后及诊疗具有重要的临床价值[30]。XIE等[31]用温针灸治疗80例COPD稳定期的患者8周,发现温针灸可以改善患者的肺功能。本研究未发现益肺灸能够改善患者肺功能,考虑益肺灸的临床疗效可能与其侧重于提高免疫功能、减少感冒和急性加重次数为主,对呼吸肌群及肺功能无改善作用。
3.2 灸治时长对适宜技术的影响 益肺灸临床施治时患者要求俯卧位,既往治疗时长为2 h,COPD患者多伴有咳嗽、咳痰、胸闷、气喘等症状,俯卧位时间过长容易导致患者依从性较差,不能耐受益肺灸治疗。同时灸法类的临床研究显示疗效不仅要考虑时间,同样要考虑患者的耐受和接受程度。灸法的临床疗效与灸治时间密切相关,但并不是越长越好。陈静等[32]通过观察120例高脂血症患者不同时程隔药灸的临床疗效,发现每穴灸30 min 比灸15 min 更能降低低密度脂蛋白、血清总胆固醇水平。WU等[33]观察不同艾灸时间对类风湿关节炎大鼠的影响,发现与艾灸20 min及60 min比较,灸治40 min时效果更明显。靖芳[34]纳入63例原发性高脂血症患者,研究不同灸治时间对疗效的影响,发现在降低三酰甘油、总胆固醇,升高高密度脂蛋白胆固醇方面,并不是艾灸时间越长疗效越显著。李欢欢等[35]观察肺贴不同贴敷时间对COPD稳定期疗效的影响,发现贴敷6~8 h和贴敷8~12 h临床疗效无统计学差异,6~8 h严重大泡发生率低,安全性更好。目前灸法技术适宜性评价应用最多的是VAS评分,简单易行,广泛用于临床和研究工作中。邱曼丽等[36]观察针灸治疗肩周炎的临床疗效,欧阳建江等[37]观察温和灸对骨质疏松患者骨痛的影响,均采用VAS法评估治疗前后的疼痛程度。本研究采用VAS评分评估灸治时长对患者适宜度的影响,结果提示,灸治1.5 h患者的适宜度优于2 h,可能与随着灸治时间的增加,患者俯卧位不能长时间持续、对益肺灸温度不耐受等有关。
基于上述,益肺灸可以改善COPD稳定期患者临床症状,减少感冒次数,改善生活质量;其中感冒次数、胸闷症状、CAT评分方面灸治1.5 h疗效优于灸治2 h,适宜性更好。
作者贡献:林晓红负责统计学处理、数据分析并撰写论文初稿;时新萍、杨江负责收集整理临床资料,数据核对;王明航负责研究方案的制定、论文最终稿的修订审核,对论文整体负责;李素云、李建生提供研究思路,构建研究框架;所有作者积极、充分地参与研究,并确定论文终稿。
本文无利益冲突。
