老年隐匿性高血压患者颈动脉内-中膜厚度及心外膜脂肪厚度与轻度认知功能障碍的关系研究
2022-09-26巩祺芸邵平乐惠加谋
巩祺芸,邵平乐,惠加谋
随着人口老龄化问题愈来愈突出,临床对于老年疾病的诊疗越来越关注。隐匿性高血压(masked hypertension,MH)因其自身特点较持续性高血压(sustained hypertension,SH)难以发现[1],在临床诊疗过程中,患者自身常对其认识不足,临床医生对其认知及关注度亦不够。但MH对心脑血管的损伤并不轻微[2],甚至较SH更严重。流行病学研究发现,MH在老年人中发病率较高,在未控制血压人群中更高[3]。国内文献报道MH发病率为8.8%~30.5%[3]。轻度认知功能障碍(mild cognitive impairment,MCI)是处于正常衰老和痴呆的疾病状态[4]。心外膜脂肪厚度(epicardial fat thickness,EAT)可以反映内脏脂肪分布[5],联合颈动脉内-中膜厚度(carotid intima-media thickness,CIMT)可以很好地反映周身动脉粥样硬化情况[6]。近些年国内关于SH与MCI的关系研究较多,SH是MCI的危险因素已得到广大学者共识[7-9]。目前国内外关于老年MH患者的MCI研究较少。本研究通过检测蒙特利尔认知评估量表(MoCA量表)评估老年MH患者的认知功能状态,探讨老年MH患者CIMT、EAT与MCI的关系,为早期预警老年MH的危险性以及阻止MCI疾病进展提供依据。
1 对象与方法
1.1 研究对象 选取2019年1月至2022年2月于嘉峪关市中医医院门诊及住院部就诊已经确诊为MH的老年患者173例为MH组,另选取血压正常老年健康人群82例为对照组,年龄≥65岁。MH组纳入标准:诊室血压<140/90 mm Hg(1 mm Hg=0.133 kPa),24 h动态血压:日间平均血压≥135/85 mm Hg,夜间平均血压≥ 120/75 mm Hg,24 h 平均血压≥ 130/80 mm Hg[10]。排除标准:(1)继发性高血压;(2)已明确诊断为SH,即诊室血压≥140/90 mm Hg,动态血压≥135/85 mm Hg,或者正在进行降压治疗;(3)严重脑血管疾病,如脑出血、脑卒中等;(4)严重认知功能异常,无法自主回答问卷;(5)严重感染性疾病;(6)严重精神疾病;(7)先天性心脏病;(8)合并其他严重疾病,如肾衰竭、呼吸衰竭等;(9)心力衰竭、心肌梗死等严重心脏疾病。受试者均自愿加入研究并签署知情同意书,本研究取得嘉峪关市中医医院伦理委员会审批(NO.2019016)。
1.2 方法
1.2.1 一般资料收集 记录两组患者年龄、性别、吸烟(连续或累积吸烟时间≥6个月)、饮酒(饮酒次数≥1次/月或者连续6个月饮酒)、受教育年限、体质指数(BMI)。
1.2.2 实验室指标 清晨采集受试者空腹静脉血10 ml,以3 500 r/min离心10 min,离心半径10 cm,留取上层血清,应用贝克曼AU5800全自动生化分析仪检测总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹血糖。
1.2.3 动态血压测量 由同一名有丰富经验的医师进行动态血压仪的安装拆卸及数据分析,记录受试者诊室收缩压、诊室舒张压、24 h动态收缩压、24 h动态舒张压、24 h收缩压变异系数、24 h舒张压变异系数。
1.2.4 CIMT和EAT测量 受试者CIMT、EAT测量由同一名有丰富操作经验的超声医师在同一台超声仪上完成。应用飞利浦EPIQ5超声诊断仪,选用eL18-4线阵探头,频率为5~12 MHz,进行颈动脉测量。于受试者颈动脉分叉下1.0~1.5 cm处,测量CIMT,见图1,测量3次取平均值。CIMT<1.0 mm为正常;CIMT 1.0~1.5 mm为增厚;CIMT>1.5 mm、凸入管腔或局限增厚,且高于周边50%为斑块形成[11]。
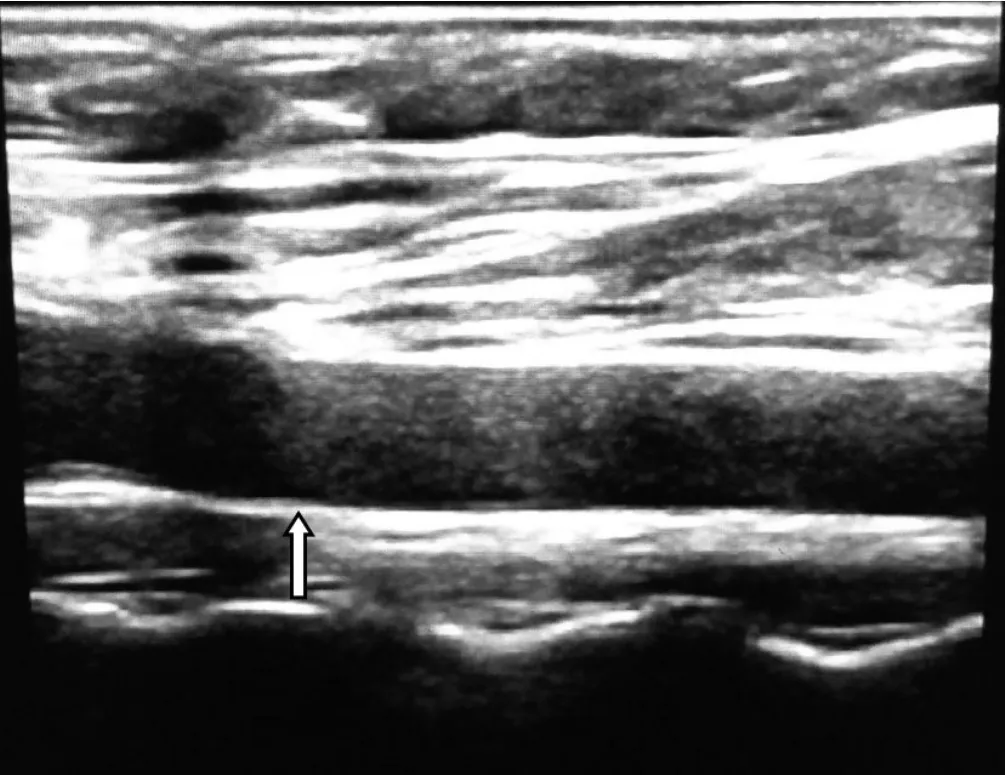
图1 超声测量CIMTFigure 1 Carotid intima-media thickness measured by ultrasound
选用S8-3相控阵探头,频率为1~5 MHz对受试者进行心脏彩超检查,测量各个标准切面,观察心脏结构。于胸骨旁左室长轴切面,测量收缩末期右心室游离壁到心包的脂肪厚度为EAT[12],见图2,测量3次取平均值。

图2 超声测量EATFigure 2 Ultrasound-measured epicardial fat thickness
1.2.5 MCI评定 由同一名医师对患者认知功能进行评估。MoCA量表总分为30分,包括视空间与执行能力(5分)、命名(3分)、注意(6分)、语言(3分)、抽象(2分)、延迟回忆(5分)、定向(6分)等多个维度,总分≥26分为认知功能正常,<26分为MCI[13]。
1.3 统计学方法 采用SPSS 17.0软件进行统计学分析。计量资料以(±s)表示,两组间比较采用独立样本t检验;计数资料的分析采用χ2检验;相关性分析采用Pearson相关分析;采用二元Logistic回归分析探讨老年MH患者发生MCI的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 两组性别、吸烟所占比例、饮酒所占比例、BMI、TC、TG、HDL-C、LDL-C、空腹血糖比较,差异均无统计学意义(P>0.05)。MH组年龄、诊室收缩压、诊室舒张压、24 h动态收缩压、24 h动态舒张压、24 h收缩压变异系数、24 h舒张压变异系数均高于对照组,受教育年限短于对照组,差异有统计学意义(P<0.05),见表1。
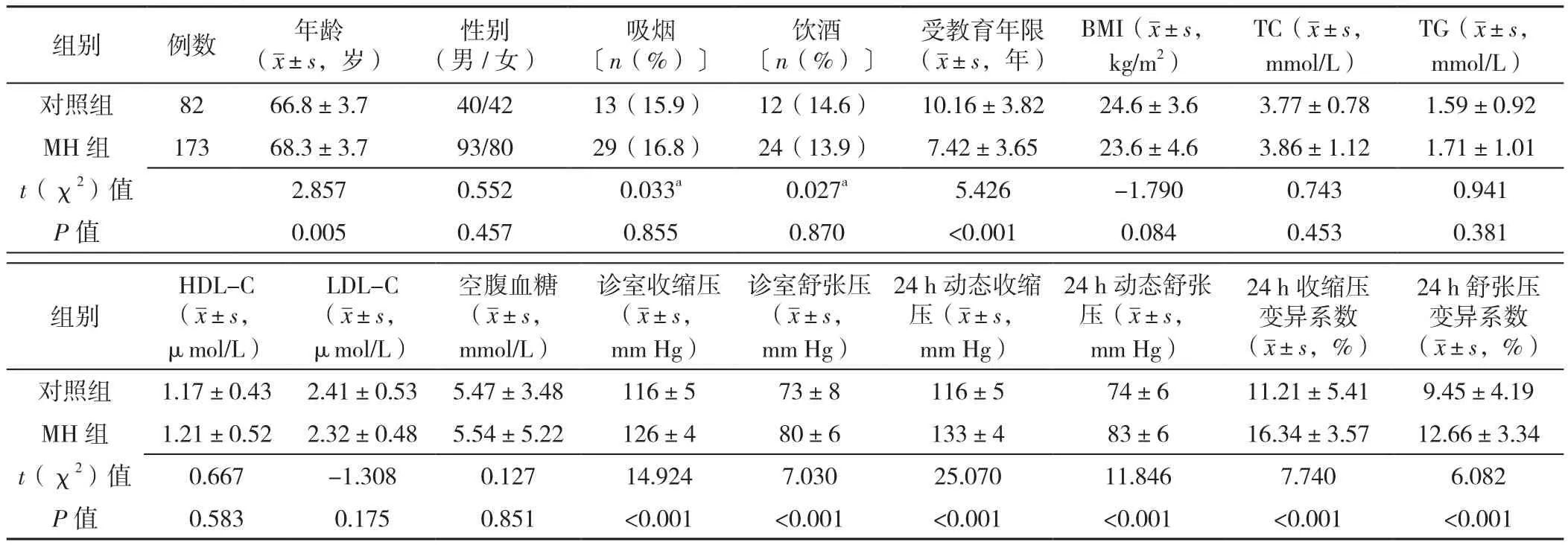
表1 两组基本资料比较Table 1 Comparison of baseline data between two groups
2.2 两组CIMT、EAT比较 MH组CIMT、EAT均高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组CIMT和EAT比较(±s,mm)Table 2 Comparison of average CIMT and EAT between masked hypertension group and control group

表2 两组CIMT和EAT比较(±s,mm)Table 2 Comparison of average CIMT and EAT between masked hypertension group and control group
注:CIMT=颈动脉内-中膜厚度,EAT=心外膜脂肪厚度
组别 例数 CIMT EAT对照组 82 0.68±0.24 6.63±0.82 MH 组 173 1.18±0.39 7.84±0.69 t值 12.569 12.371 P值 <0.001 <0.001
2.3 两组认知功能比较 两组定向评分比较,差异无统计学意义(P>0.05);MH组视空间与执行能力、命名、注意、语言、抽象、延迟回忆评分及总分均低于对照组,差异有统计学意义(P<0.05),见表3。
表3 MH组与对照组认知功能指标比较(±s,分)Table 3 Comparison of cognitive function indices between masked hypertension group and control group
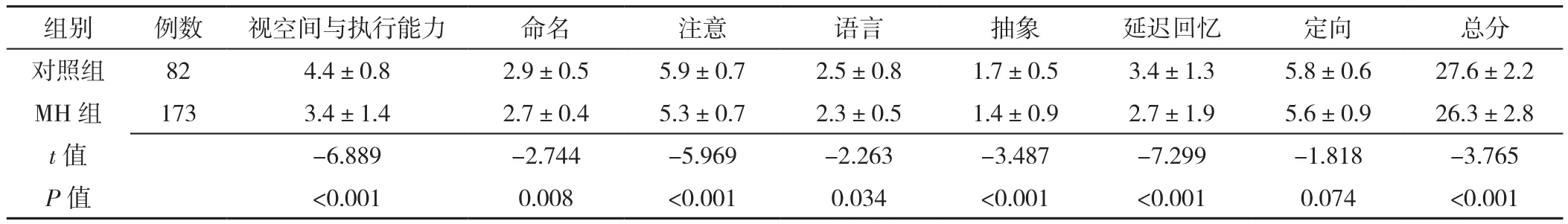
表3 MH组与对照组认知功能指标比较(±s,分)Table 3 Comparison of cognitive function indices between masked hypertension group and control group
组别 例数 视空间与执行能力 命名 注意 语言 抽象 延迟回忆 定向 总分对照组 82 4.4±0.8 2.9±0.5 5.9±0.7 2.5±0.8 1.7±0.5 3.4±1.3 5.8±0.6 27.6±2.2 MH 组 173 3.4±1.4 2.7±0.4 5.3±0.7 2.3±0.5 1.4±0.9 2.7±1.9 5.6±0.9 26.3±2.8 t值 -6.889 -2.744 -5.969 -2.263 -3.487 -7.299 -1.818 -3.765 P 值 <0.001 0.008 <0.001 0.034 <0.001 <0.001 0.074 <0.001
2.4 相关性分析 老年MH患者MoCA总分与年龄、24 h舒张压变异系数、CIMT、EAT呈负相关(P<0.001),与受教育年限、24 h收缩压变异系数无直线相关关系(P>0.05),见表4。另CIMT与EAT呈正相关(r=0.512,P<0.001)。
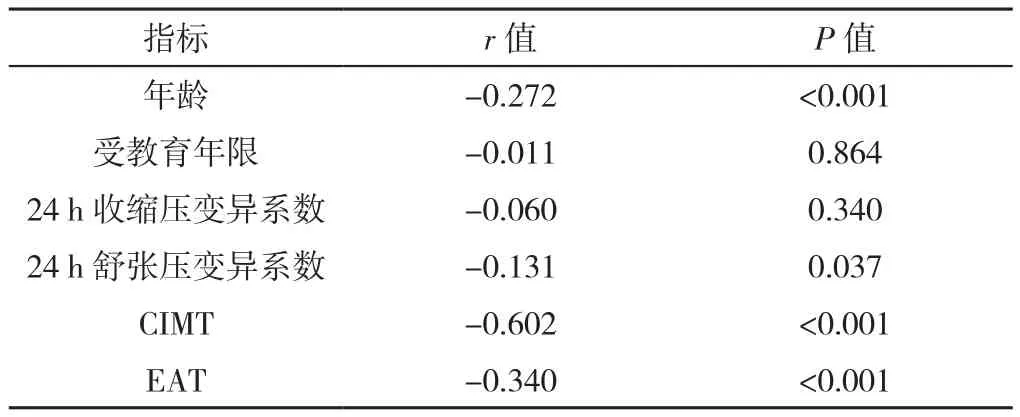
表4 老年MH患者MoCA总分与其他指标的相关性分析Table 4 Correlation analysis of MoCA score with other six indices in elderly masked hypertension patients
2.5 老年MH患者发生MCI的影响因素分析 以是否发生MCI(赋值:是=1,否=2)为因变量,以年龄(赋值:实测值)、24 h舒张压变异系数(赋值:实测值)、CIMT(赋值:实测值)及EAT(赋值:实测值)为自变量进行二元Logistic回归分析,结果显示,CIMT、EAT是老年MH患者发生MCI的影响因素(P<0.05),见表5。
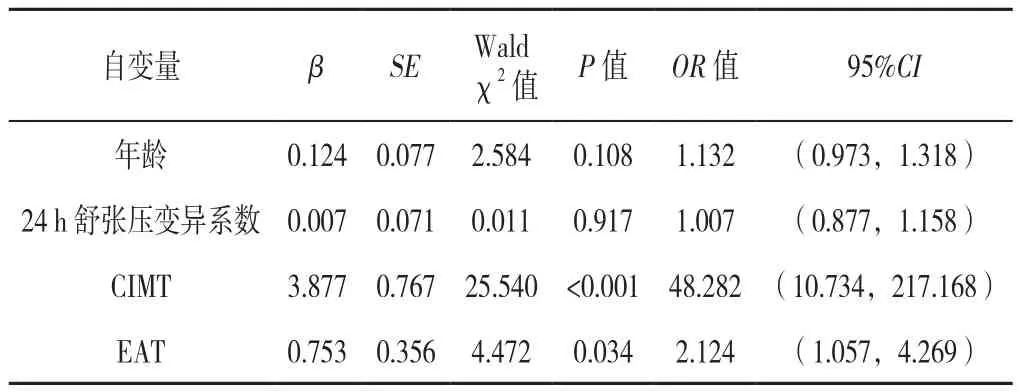
表5 老年MH患者发生MCI影响因素的二元Logistic回归分析Table 5 Binary Logistic regression analysis of influencing factors of mild cognitive impairment in elderly masked hypertension patients
3 讨论
近些年研究发现,阿尔茨海默病(Alzheimer disease,AD)在确诊前期会出现认知功能改变的过渡状态,而后进展为AD,此疾病过程不可逆[14-15],这一疾病过程通常称为MCI,涉及患者记忆力、执行能力、语言等多个方面功能改变[16]。MCI的疾病过渡状态对于高血压人群至关重要[17-19],尤其对于老年MH患者,其可以延缓AD疾病进展甚至降低AD发病率。国内多项研究表明,MH对靶器官损害明显,尤其是心、脑、肾等重要器官。MH患者发生心血管事件的风险增加,接近、甚至高于SH[20]。老年MH患者血压波动幅度较大[21],尤其神经退行性改变使得老年人自身血压调节能力较年轻人减弱,这更增加了老年MH患者的血压变异性及心血管事件发生风险[22]。有研究指出,认知功能稳定得力于血压平稳,血压大幅度改变会增加AD患病风险[23]。
本研究发现,老年MH患者年龄更高,受教育年限更短,MoCA总分更低。与对照组相比,MH组血压变异系数增高,说明MH患者血压波动幅度大、不稳定,可能导致其认知功能下降。MH患者CIMT、EAT增高,表明其动脉粥样硬化程度更严重,血管阻力大,大脑供血减少。在认知功能方面,MH患者认知功能下降,主要集中在视空间与执行能力、命名、注意、抽象、延迟回忆、语言多方面,定向方面不明显。二元Logistic回归分析结果显示,CIMT、EAT可能是老年MH患者MCI的影响因素。MCI发生的可能机制是老年MH患者周身动脉通常存在动脉粥样硬化,尤其常发生在颈动脉及脑动脉。MH患者形成颈动脉粥样硬化的过程[24-25]:对氧磷酶1是钙离子依赖性酯酶,其参与低密度脂蛋白(LDL)氧化修饰和高密度脂蛋白(HDL)抗氧化修饰过程;白介素6(IL-6)参与诱导内皮功能障碍、白细胞黏附、巨噬细胞源性泡沫细胞形成、平滑肌细胞增殖和迁移、血小板活化[26]。中性粒细胞、淋巴细胞释放炎性因子改变血管通透性,通过释放促氧化剂和凝血因子引起血小板聚集附着,参与动脉粥样硬化及不稳定性斑块形成[27]。心外膜脂肪为位于心肌和心包脏层之间的脂肪组织[28],其是代谢活跃的内分泌以及旁分泌器官,分泌大量的抗炎及促炎脂肪因子,可以刺激损伤血管内皮细胞、改变脂质代谢及促进血栓形成。老年MH患者血压昼夜节律常出现异常,导致血压变异性增高,激活氧化应激反应,促进脑血管内皮细胞损伤[29-30],加快动脉粥样硬化进程。同时MH患者脑血管狭窄率高,血管脆性大,会减少脑血管血供,造成脑组织慢性缺氧缺血,诱导损伤脑血管内皮功能引起脑组织缺血、坏死,减少脑动脉灌注[31],导致患者认知功能下降。
MH患者因随机血压变化不明显,血压变异度高,因此医生诊断难度大,漏诊及误诊率较高。虽然国际公认MoCA量表较简易智力状态检查量表(MMSE量表)检测更敏感及检出率更高,但仍然有部分参与者认为量表测量过程繁复,患者依从性差,这两点均可能影响整个试验的准确性,可以选择增大样本量来改善本研究不足。本研究选取的是在本院就诊的部分老年患者,可以考虑将试验人群扩大至社区,将有更多的老年人参与试验,提高试验准确性,也可增加与SH患者进行对照,使研究更完善。
综上所述,CIMT、EAT是老年MH患者MCI的影响因素。增强群众对MH危险性的认知,保持血压稳定是老年MH患者避免提早出现认知功能损害的关键。
作者贡献:邵平乐、惠加谋提出研究命题,设计研究思路;邵平乐负责收集数据;巩祺芸进行研究对象调查、数据整理、统计学分析;巩祺芸、惠加谋撰写论文;惠加谋对本研究整体负责。
本文无利益冲突。
