健康成人肾上腺CT测量值的建立及意义*
2022-09-26刘凤娇陈涛谢薇马丽芬张国富孙怀强任艳田浩明
刘凤娇 陈涛 谢薇 马丽芬,4 张国富 孙怀强 任艳 田浩明
(1.四川大学华西医院内分泌代谢科·肾上腺疾病诊治中心,四川 成都 610041;2.湖北文理学院附属襄阳市中心医院内分泌代谢科,湖北 襄阳 441000;3.四川大学华西医院放射科, 四川 成都 610041;4.陕西省宝鸡市中心医院内分泌代谢科,陕西 宝鸡 721008;5.四川大学华西医院实验医学科,四川 成都 610041)
肾上腺测量可量化评估肾上腺大小,对比两侧肾上腺差异,从而辅助肾上腺疾病的诊断和病情评估[1-3]。同时有研究发现一些非肾上腺疾病患者的肾上腺也有增大[4-9]。目前肾上腺肢体宽度及AGV数据均来源于小样本研究或未进行肾上腺激素评估的回顾性研究,纳入人群多为住院患者,各研究中心测量方法存在差异[10-13],目前广泛应用Vicent等[14]的数据标准,但其对国内人群并不适用[15-16]。为此,本研究对肾上腺激素评估后的健康成人肾上腺进行长、宽、高、ALW及AGV测量,分析AGV与肾上腺激素水平、血压、糖脂代谢、尿酸代谢的关系,以便为后续探索肾上腺测量在肾上腺疾病诊治中的应用提供基线数据,并利用人口学参数及肾上腺测量参数建立AGV预测公式,现报告如下。
1 资料与方法
1.1 一般资料 2018年~2019年于成都地区随机招募志愿者137名,询问病史均否认有高血压、低血钾、糖尿病、肿瘤、结核、抑郁症、自身免疫性疾病等慢性病史及内分泌疾病病史,近期无急性病史及激素类药物服用史。完善查血及肾上腺CT检查后排除4人肾素活性醛固酮比值(ARR)>30 ng/dl/ng/mL/h且 ALD>15 ng/dl,1人哮喘,4人空腹血糖>7 mmol/L,1人PRA>12 ng/mL/h,5人未完成检查,17人肾上腺轮廓不清。最终纳入105名志愿者,纳入标准:①18~70岁健康志愿者。②愿意签署知情同意书。排除标准:①有高血压、低血钾、糖尿病、肿瘤、结核、抑郁症、自身免疫性疾病等慢性病史及内分泌疾病病史。②近期有急性病史,有口服或外用糖皮质激素史,女性口服雌激素、避孕药或安置释放性激素避孕环史。③血常规、肝肾功能、电解质、血糖检查异常。④肾上腺激素检测异常,复查仍为异常:PRA大于12 ng/mL/h,ARR大于30 ng/dL/ng/mL/h且醛固酮大于15 ng/dL,1 mg地塞米松过夜抑制试验后次日晨8点PTC大于50 mmol/L,血儿茶酚胺大于2倍正常上限值。⑤肾上腺CT可见大于1 cm的占位或结节样增生。⑥肾上腺轮廓不清楚。⑦中途退出未完成检查。
1.2 检测指标 测量志愿者身高、体重、腰围、血压,计算BMI、BSA,抽早晨8点空腹血于四川大学华西医院检验科检测血常规、肝肾功能、电解质、血糖、血脂、尿酸、PTC、ACTH、去甲肾上腺素、肾上腺素水平,早餐后立位活动2 h再静坐15 min抽血检测PRA及ALD水平,检测24小时UFC及1 mg地塞米松过夜抑制后晨8点PTC水平。
BMI(kg/m2)=体重(kg)/身高2(m2)
BSA(m2)=0.0061×身高(cm)+0.0128×体重(kg)-0.1529
1.3 肾上腺CT扫描及测量 采用德国西门子SOMATOM Definition Flash CT扫描仪,由同一影像医师进行肾上腺CT平扫,重建图像厚度为1 mm。
1.3.1 肾上腺长高及肢体宽度测量 在肾上腺最大横断面上沿肾上腺长轴测量肾上腺长度,于肾上腺体部或内外侧肢垂直最宽处测量肾上腺LW(图1),每个测量点均测3次,取平均值得到肾上腺体部宽度、内肢宽度、外肢宽度,计算3者平均值为ALW。冠状面选取最大面测量肾上腺头侧至尾侧高度。
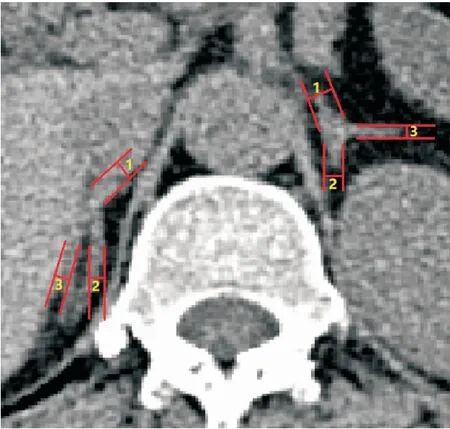
图1 肾上腺肢体测量Figure 1 Adrenal limb and body measurement
1.3.2 肾上腺体积测量 利用影像软件(ITK-SNAP 3.6)人工描绘各横断面肾上腺轮廓,半自动分割法测量AGV,见图2。
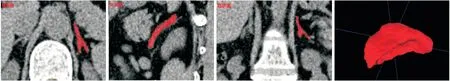
图2 半自动分割测量肾上腺体积Figure 2 Adrenal volume measured by semi-automatic segmentation
2 结果
2.1 研究对象的一般临床特征 105名志愿者中男性53名,女性52名,年龄18~70岁,平均(43.1±13.5)岁;身高149~187 cm,平均(164.0±7.9) cm;体重44~120 kg,平均(63.7±11.8) kg;腰围60~120 cm,平均(81.2±10.3) cm;BMI18.2~37.9 kg/m2,平均(23.6±3.3) kg/m2;BSA 1.36~2.47m2,平均(1.66±0.19) m2。见表1。
表1 健康志愿者一般特征Table 1 General characteristics of healthy volunteers
2.2 肾上腺测量值
2.2.1 左右侧肾上腺长、高、ALW测量值95%参考值范围及差异比较 左右肾上腺长、高、ALW的95%参考值范围,见表2。左侧肾上腺内肢、外肢、体部、ALW大于右侧肾上腺,长小于右侧肾上腺,(均P<0.05);左右两侧肾上腺高度差异无统计学意义(P>0.05),见表3。L/Rw为1.21±0.23, 95%参考值范围0.76~1.66。

表2 左右侧肾上腺长、高、肢体宽度95%参考值范围(cm)Table 2 95% reference ranges of adrenal length, height and limb width
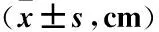
表3 左右侧肾上腺长、高、肢体宽度差异比较Table 3 Comparison of adrenal length, height and limb width between left and right sides
2.2.2 AGV95%参考值范围及左右侧差异比较 L-AGV、R-AGV、T-AGV分别为(3.47±0.82)cm3、(2.79±0.80) cm3、(6.25±1.51) cm3,95%参考值范围分别为(1.86~5.08) cm3、(1.21~4.36) cm3、(3.30~9.21) cm3。L-AGV大于R-AGV(P<0.0001),见图3。L/Rv为1.32±0.30,95%参考值范围0.73~1.91。
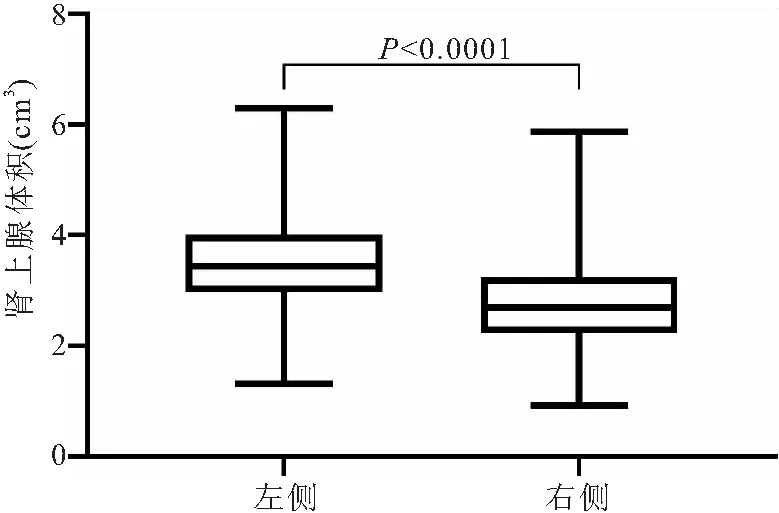
图3 左右侧肾上腺体积Figure 3 Adrenal gland volume of the left and right
2.2.3 不同性别肾上腺ALW及AGV比较 男性右侧ALW (0.37±0.07)cm大于女性(0.33±0.06)cm(P=0.003),但男性及女性左侧ALW差异无统计学意义[(0.43±0.08)cm,(0.4±0.07)cm,P=0.071]; 男性L-AGV、R-AGV、T-AGV(3.85±0.8 )cm3,(3.08±0.64) cm3, (6.93±1.54 )cm3大于女性(3.08±0.64) cm3,(2.49±0.62) cm3, (5.56±1.12)cm3(P<0.0001),见图4。
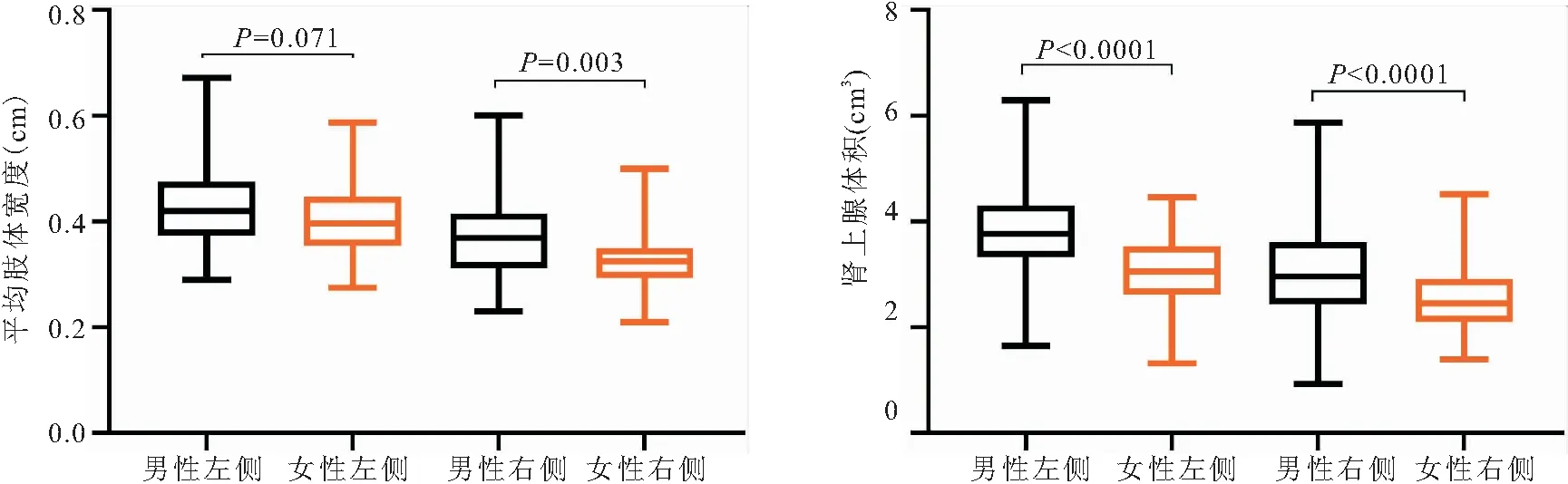
图4 男女性肾上腺肢体宽度及体积差异Figure 4 Differences in adrenal limb width and volume between male and female
2.3 T-AGV与人体测量参数关系 T-AGV与身高、体重、BMI、腰围、BSA呈正相关(均P<0.0001),见图5。与年龄无明显相关性(r=-0.044,P=0.473)。
图5 肾上腺总体积与人体测量参数相关分析Figure 5 Correlation analysis between total adrenal volume and anthropometric parameters
2.4 AGV预测公式 以性别、身高、体重、BMI、腰围、BSA、肾上腺长、高、ALW为预测因子利用多元线性逐步回归分析建立AGV预测公式。得到AGV预测公式, L-AGV(cm3)=0.199×长(cm)+0.495×高(cm)+3.359×ALW(cm)+0.037×体重(kg)-2.128,调整后R2为0.663;R- AGV(cm3)=0.414×长+0.552×高+3.595×ALW+0.024×体重-2.857,调整后R2为0.579。
2.5 T-AGV与肾上腺激素水平、血压、血糖、血脂、UA的关系 T-AGV与8点PTC(r=0.335,P=0.001)、ACTH(r=0.308,P=0.002)、24小时UFC(r=0.371,P<0.0001)、去甲肾上腺素(r=0.244,P=0.013)、SBP(r=0.358,P=0.002)、DBP(r=0.402,P<0.0001)、UA(r=0.375,P<0.0001)正相关,矫正体重后,T-AGV与肾上腺激素水平及各生化指标均无相关性。与PRA、ALD、FBG、血脂水平(TG、TC、LDL-C、HDL-C)、血钾水平无明显相关性。
3 讨论
本研究发现左右侧肾上腺长分别为(3.14±0.75)cm、(3.42±0.60)cm,高分别为(2.51±0.58)cm、(2.58±0.47)cm,与Wang等[17]研究中的结果相比,长偏大、高偏小;本研究中左右肾上腺ALW分别为(0.42±0.08)cm、(0.37±0.07)cm,既往研究中均单独测量体部、内肢、外肢,未计算ALW。AGV测量重复性高于肢体测量,更适用于评估肾上腺大小。本研究者中健康受试者T-AGV为(6.25±1.53)cm3,比过往研究[17-22]人群的AGV小,这些研究中T-AGV平均值为(4.80~8.50)cm3, 这些差异可能跟因纳入人群、所采用的CT技术及扫描厚薄不同等有关。本研究纳入研究对象为前瞻性招募的健康志愿者,通过询问病史排除了可能影像肾上腺形态的疾病患者,且通过肾上腺激素检测排除了激素异常者,尽量控制了可能影响影肾上腺体积的因素。
本研究中健康成人左侧肾上腺大于右侧肾上腺,这在既往研究中已发现[13,17-22],但既往研究未对左右侧肾上腺差异大小程度如左右侧比值进行统计。在本研究小组的前期工作中发现PA患者L/Rv及L/Rw有助于PA分型,L/Rv大于1.908或小于0.765的PA患者,术前可无需行AVS[1,3]。本研究中得到健康成人L/Rw为1.21±0.23, 95%参考值范围0.76~1.66;L/Rw为1.32±0.30,95%参考值范围0.73~1.91,可为左右比值在PA分型诊断中的应用提供参考。
本研究同既往研究一致的是,男性AGV大于女性[17-22],AGV与体重[17-18,21-22]、身高[17,21]、BMI[19-20]、BSA[17,19,21]成正比,与年龄无明显相关性[17-18]。但有学者发现AGV与年龄有关[20],56岁后肾上腺体积缩小[22],在20~与40~ 至50~年龄段呈现缓升及缓降后再上升趋势变化[14]。本研究以上述相关因子及肾上腺测量参数为预测因子利用多元线性逐步回归建立了AGV预测模型,人体学参数中仅体重被纳入,体重是肾上腺体积的重要影响因素。
AGV和24小时UFC都可作为 HPA轴功能的测定指标[23],HPA轴活跃促进皮质醇分泌,可促进脂肪的中心性分布[24],同时内脏脂肪可能介导HPA轴的激活[25],本研究中AGV与PTC分泌相关与此一致。本研究还发现AGV与血压、尿酸相关,但未发现与其他糖脂代谢指标相关。矫正体重后,这些相关性均消失。正常成人AGV与代谢及血压存在联系,可能均为肥胖引起的继发性改变,但不排除肥胖通过刺激肾上腺激素分泌如PTC及去甲肾上腺素导致的上述代谢指标变化,其确切关联需进一步探索。
既往研究发现肥胖患者ALD升高,减肥后ALD降低[26]。本研究发现体重是AGV的重要影响因素,但AGV与ALD浓度之间无显著相关关系。该现象说明在健康人群,肾上腺分泌ALD的能力可能跟其大小无关。但在原发性患者或PA患者,肾上腺分泌ALD的能力与AGV的关系,目前还不得而知。
本研究存在的局限性:①本研究为针对健康成人的横断面研究,无法论证因果关系。②本研究样本量较小,所得AGV预测公式未进行外部验证。③本研究中对志愿者近期饮食及生活状态未做严格限定,但采血前均未限制钠盐摄入,采血当日均进食相同食物,立位2 h,再静坐15 min后采血化验血浆PRA及ALD,这样可以尽量避免干扰因素对结果的影响。④基于CT图像的半自动测量法测量AGV,由于毗邻器官较多,且右侧肾上腺与肝脏连接紧密,描绘肾上腺轮廓会存在一定偏差,但既往对测量结果一致性研究发现,AGV测量在一个有经验和无经验的医师之间测量重复性也很好[19-20]。
4 结论
本研究提供了基于肾上腺激素评估的健康成人肾上腺测量参数及L/Rw、L/Rv参考值,建立了AGV预测模型,健康成人AGV与ALD分泌无关,与PTC分泌及血压、尿酸水平呈正相关,但均为体重介导。本研究结果可为今后肾上腺病理影像分析提供参考。
