纳美芬联合舒芬太尼对腹腔镜结直肠癌根治术患者复苏质量的影响*
2022-09-23韦佳颖金丹雯谢玉波
利 莉,覃 怡,韦佳颖,金丹雯,谢玉波,陈 静
(广西医科大学第一附属医院麻醉科 广西消化道肿瘤加速康复外科基础研究重点实验室,南宁 530021)
结直肠癌是常见的消化道恶性肿瘤之一,其在全球范围内的发病率位于第三[1],而在我国,其发病率逐年上升,位于第五[2]。目前手术治疗仍是根治结直肠癌的主要手段,腹腔镜手术广泛应用于结直肠癌治疗。开腹手术到微创腹腔镜手术里程碑式的转变使患者的术后并发症明显减少,改善了患者预后,但提高患者复苏质量仍是围麻醉期工作的重点部分之一。
舒芬太尼作为高选择性μ 受体激动剂,具有起效快、镇痛效果强大、心血管稳定等特性,是目前较为理想的镇痛药物。术后应用舒芬太尼在减轻患者疼痛的同时,其恶心、呕吐、呼吸抑制、头晕和皮肤瘙痒等不良反应也十分突出,尤其对与老年患者存在较大的风险。纳美芬为阿片拮抗剂,能抑制或逆转阿片药物的呼吸抑制、镇静和低血压作用,且纳美芬无阿片激动活性,不产生呼吸抑制、致幻效应或瞳孔缩小[3-4]。因此,本研究通过观察纳美芬联合舒芬太尼全麻下腹腔镜结直肠癌根治术患者术后复苏各指标、术后镇痛情况及不良反应发生率,来评估纳美芬联合舒芬太尼对腹腔镜结直肠癌根治术患者复苏质量的影响。
1 资料与方法
1.1 研究对象
选择2020 年12 月至2021 年8 月在广西医科大学第一附属医院择期全麻行腹腔镜结直肠癌根治术的患者100 例,按随机数字表法将患者分为对照组(C 组)和纳美芬组(N 组),每组50 例。病例纳入标准:(1)术前病理活检切片依据WHO(2000)结直肠肿瘤诊断标准确诊为T2~T4期,N0~N2期,M0期结直肠癌患者,年龄≥18 岁,且<80 岁;(2)择期全身麻醉下行腹腔镜手术;(3)ASA 分级I~Ⅱ级;(4)体质指数≥18 kg/m2,且≤30 kg/m2;(5)预计麻醉时间≥2 h,术中使用麻醉性镇痛药物(舒芬太尼或芬太尼);(6)患者知情同意。排除标准:(1)既往严重脑血管意外以及其他神经系统病变;(2)精神疾病,长期服用影响中枢神经系统功能的药物、苯二氮卓类或阿片类药物;(3)麻醉药物过敏史;(4)药物成瘾及酗酒史;(5)患者诊断为严重心肺疾病,或活动性心脏病,或肝功能异常(AST、ALT 大于正常值1.5倍),肾功能不全(血肌酐、尿素氮超过正常值1.2倍);(6)患者认知或交流异常;(7)术中出现紧急危重情况。
1.2 方法
所有患者入室后首先开放静脉,面罩吸氧,氧流量6 L/min,予以心电图(ECG)、心率(HR)、脉搏血氧饱和度(SpO2)、无创连续血压(NIBP)、连续有创动脉(IBP)、双频指数监测(BIS)等监测。
1.2.1 麻醉方法 C组诱导前5 min静推0.9%氯化钠,患者术后自控镇痛泵(PCIA)加同等剂量0.9%氯化钠;N 组诱导前5 min 静推0.1 µg/kg 纳美芬,PCIA:舒芬太尼2µg/kg+纳美芬0.25µg/kg。
1.2.2 麻醉方案
诱导前BIS、IBP、生命体征监测,记录基础值。(1)麻醉诱导BIS 目标值:40~60;诱导前提前5 min静推纳美芬(批号:20211001,辽宁海思科制药有限公司)0.25µg/kg,舒芬太尼(批号:11A11081 A3,宜昌人福药业)0.3µg/kg,丙泊酚(批号:5A220515,嘉博制药)TCI2.0~3.0µg/mL,顺阿曲(批号:A21220101,东英药业)0.2 mg/kg。待下颌松弛后,1%丁卡因2mL 喷喉,可视喉镜暴露气管插管。(2)0.25%罗哌卡因(批号:2201170A,恒瑞医药)腰方肌/双侧腹横肌(20 mL/侧)+腹直肌后鞘(20 mL/侧)。(3)麻醉维持BIS 目标值:40~60;切皮前静脉追加舒芬0.1µg/kg,丙泊酚TCI1.0~3.0 µg/mL;瑞芬太尼(批号:11003041 A3,宜昌人福药业)TCI2.0~4.0 ng/mL;顺阿曲0.1 mg/kg/h;(气腹后1 h 复查血气+血乳酸)。(4)缝腹膜时静推舒芬太尼0.1µg/kg。(5)缝皮停丙泊酚,继续瑞芬镇痛,桥接开启PCIA,PCIA 舒芬太尼2 µg/kg+纳美芬0.25 µg/kg+生理盐水配成共100 mL,背景剂量2 mL/h,PCA 0.5 mL/次,锁时20 min。(6)记录丙泊酚和瑞芬太尼总量。(7)低血压处理(视血压、心率合理选择用药,剂量视具体情况调节);去甲肾上腺素(批号:2204081,利君制药)起始量0.03µg/kg/min,视血压调整,维持血压在基础值±20%;心率慢予阿托品(批号:62203281,遂成药业)0.25~1 mg静注。
1.3 观察指标
观察两组患者入PACU 后患者Aldrete 评分≥9分的时间,拔管时间;患者Ramsay躁动评分,镇痛VAS 评分;PACU 中是否使用补救镇痛药物(芬太尼)及使用剂量;PACU中恶心呕吐及瘙痒发生率等评估患者复苏质量。
(1)Ramsay 镇静评分分为6 级;1 分:患者焦虑躁动不安;2 分:患者配合,有定向力,安静;3 分:患者对指令有反应;4 分:嗜睡,对轻叩眉间或大声听觉刺激敏捷;5 分:嗜睡,对轻叩眉间或大声听觉刺激迟钝;6分:嗜睡,无任何反应。最佳为2~4 分。
(2)镇痛VAS评分(使用一条长约10 cm的游动标尺,一面标有10 个刻度,两端分别为“0”分端和“10”分端,0分表示无痛,10分代表难以忍受的最剧烈的疼痛,让患者在标尺上标出能代表白己疼痛程度的相应位置,根据患者标出的位置为其评出分数;0 分:无痛;3 分以下:有轻微的疼痛,能忍受;4~6分:患者疼痛并影响睡眠,尚能忍受;7~10分:患者有渐强烈的疼痛,疼痛难忍,影响食欲和睡眠。
1.4 统计学方法
采用SPSS 24.0 统计软件进行数据分析。呈正态分布的计量资料以均数±标准差()表示,组间比较采用独立样本t检验;非正态分布的计量资料采用中位数(M)及四分位数间距(P25~P75)描述,组间比较采用非参数检验;计数资料采用率或构成比描述,组间比较采用卡方检验或直接计算概率。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般情况比较
两组患者的年龄、性别、ASAI/Ⅱ、体质指数、手术时间等一般情况比较,差异无统计学意义(P>0.05),具有可比性,见表1。
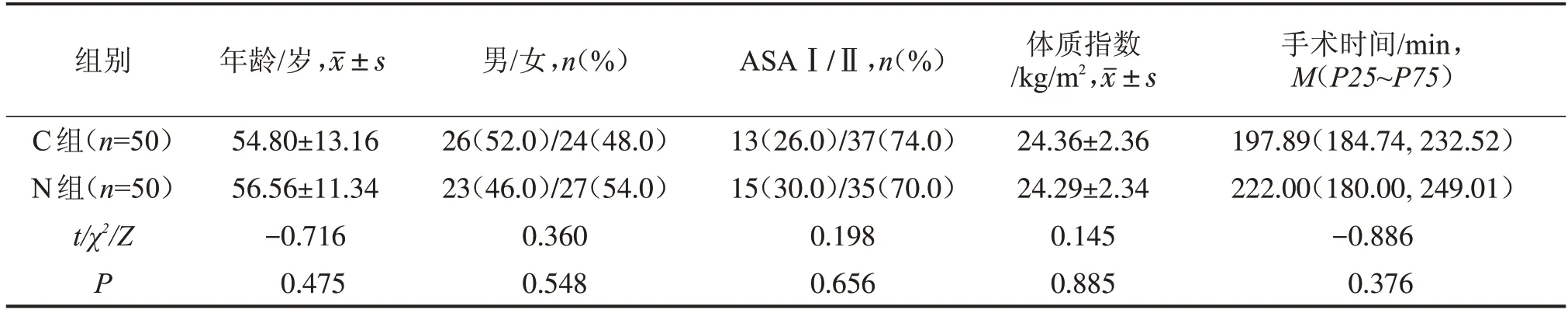
表1 两组患者一般情况比较
2.2 两组患者复苏期间观察指标比较比较
由于患者Aldrete 评分≥9 分、拔管时间不服从正态分布,采用M(P25~P75)进行描述。N 组患者入PACU 后Aldrete 评分≥9 分的时间及拔管时间分别为13(10,18)min 和19(15,23)min,均短于C 组患者的20(17,24.3)min 和25.5(18,34.25)min(P<0.05);与C 组相比,N 组患者术后Ramsay 躁动评分较理想(P<0.05),N组患者安静程度优于C组(P<0.05),见表2。
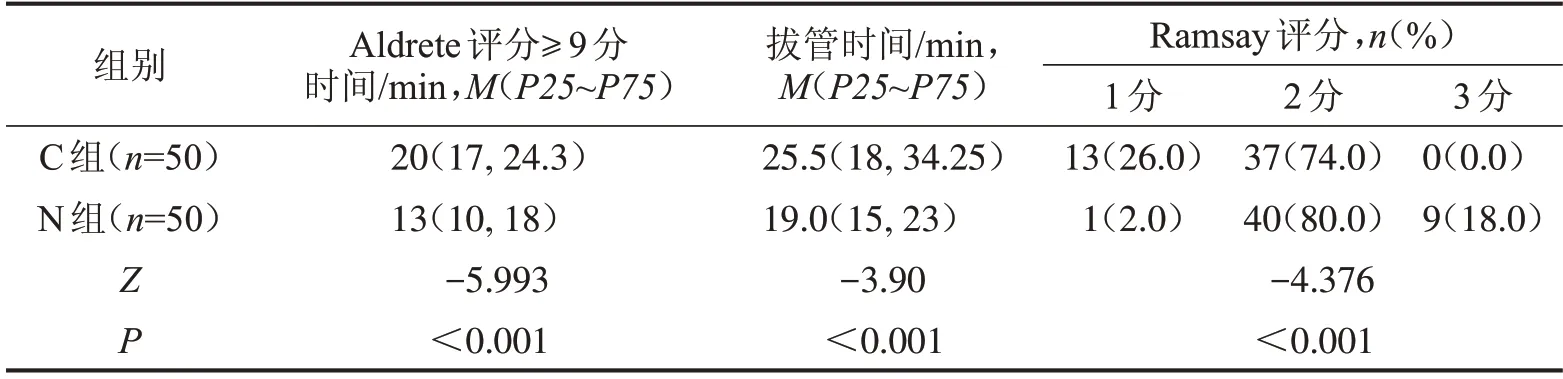
表2 两组患者复苏期间观察指标比较
2.3 两组患者镇痛VAS 评分及使用补救镇痛药物情况比较
与C组相比,N组患者术后疼痛VAS评分较低,术后使用补充镇痛药物较少,镇痛效果较好(P<0.05),见表3。
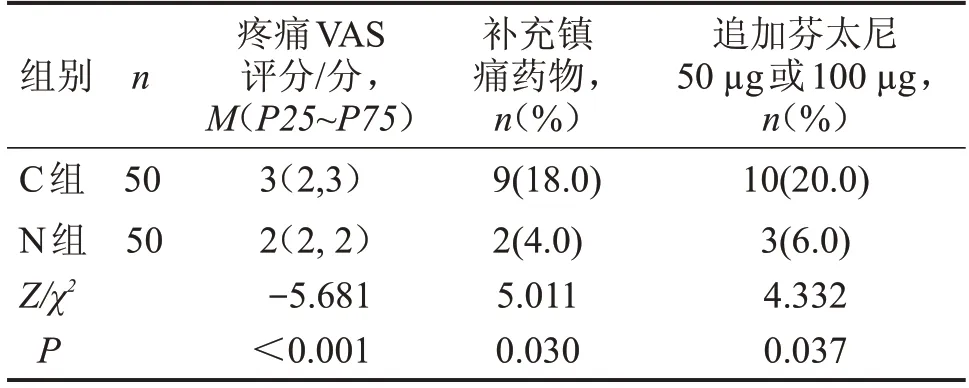
表3 两组患者复苏期间镇痛效果及追加镇痛药比较
2.4 两组患者术后恶心呕吐及瘙痒发生率
两组患者入PACU后恶心呕吐及瘙痒发生率均为零,差异无统计学意义(P>0.05)。
3 讨论
麻醉复苏期是围麻醉期的重要组成部分,手术后的麻醉恢复情况以及预后逐渐成为判断手术疗效和麻醉质量的重要指标[5]。结直肠手术患者其自身调节功能和恢复功能较差,为促进患者康复,必须从围术期的各个环节来保证患者的机体处于最佳状态。
目前临床纳美芬研究给予纳美芬的时间大多数在手术结束前5 min、术毕或术后,考虑到围术期麻醉、手术,尤其是手术刺激引起的应激反应会对患者造成一定的影响,术毕或术后给予纳美芬不能拮抗已发生的手术刺激对患者的影响,因此本研究麻醉诱导前5 min使用纳美芬,及术后PCIA中持续使用阿片类镇痛药复合不同剂量纳美芬并观察疗效。结果显示,麻醉诱导前使用纳美芬,术中及术后联合舒芬太尼,可缩短术后拔管时间,促进患者麻醉后苏醒。一般情况下,苏醒是大脑中麻醉剂清除的结果。有研究表明,静脉注射阿片类药物的苏醒可能比神经肌肉阻断剂的苏醒更难控制[6]。阿片类药物通过阿片受体直接镇静也能延长麻醉后恢复时间。μ阿片受体基因变异也与麻醉后苏醒时间显著相关[7]。盐酸纳美芬是新型的阿片类受体拮抗剂,主要作用于μ、κ、σ受体,其对μ受体的亲和力最强。因此,纳美芬促进全麻患者苏醒可能与拮抗阿片类受体功能有关。
本研究结果还表明,纳美芬联合舒芬太尼可提高患者术后镇痛效果。已有动物实验研究表明,小剂量阿片受体拮抗剂可增强阿片类药物的镇痛作用[8],与本研究结果相符。小剂量纳美芬能够增强舒芬太尼的镇痛作用可能与以下原因相关:促进机体释放内源性阿片肽,或在不相关镇痛作用的位点处将内源性阿片肽替换出来,增强镇痛作用[9]。
综上所述,本研究认为腔镜结肠癌手术麻醉诱导前5 min 给予小剂量纳美芬,术中及术后复合舒芬太尼,可加快患者麻醉后苏醒,增强术后镇痛效果,减少患者术后在手术室停留时间,提高患者麻醉后复苏质量,提升患者手术麻醉体验,但具体机制尚待进一步研究。
