支气管扩张患者感染曲霉菌的危险因素
2022-09-21葛鹏程任天舒
葛鹏程 李 琳 任天舒
支气管扩张是指支气管持久性扩张并伴有支气管壁的破坏[1]。近年来,品种多样的广谱抗生素联合应用、较大剂量或持续使用一种抗生素较长疗程,可能会增加真菌感染的风险[2-4]。临床中部分患者诊断为支气管扩张合并曲霉菌感染,但针对支气管扩张患者合并曲霉菌感染的研究资料甚少。本研究就支气管扩张合并曲霉菌感染的危险因素进行分析,以便积极采取预防控制措施,降低支气管扩张患者继发感染曲霉菌的风险,为临床提供参考。
1 资料与方法
1.1 一般资料
选取2016年1月至2020年12月北部战区总医院明确诊断为支气管扩张合并曲霉菌感染患者35例作为观察组,随机选取同时间段真实存在支气管扩张且未感染曲霉菌患者35例作为对照组。观察组男24例,女11例;对照组男23例,女12例。
纳入标准:1)观察组符合《成人支气管扩张症诊治专家共识》[5]中支气管扩张诊断标准及曲霉菌感染诊断标准[6-8],对照组符合《成人支气管扩张症诊治专家共识》中支气管扩张诊断标准;2)住院治疗疗程大于7 d;3)入组人群年龄均大于18岁且数据资料完善。
排除标准:1)恶性肿瘤、精神疾病;2)入组前1个月内接受过抗真菌治疗。
1.2 方法
统计患者合并疾病(肺部基础疾病情况、高血压、糖尿病、心功能不全、肾移植、贫血、低蛋白血症),住院前应用广谱抗生素是否超过2周,本次住院应用的广谱抗生素种数,住院期间是否应用糖皮质激素、免疫抑制剂、质子泵抑制剂(PPI)等。
1.3 统计学分析
采用SPSS 21.0统计软件进行数据分析,计量资料以±s表示,根据是否符合正态分布分别进行t检验和秩和检验,计数资料以百分率表示,组间比较采用χ2检验。先对可能的危险因素进行单因素分析,将P<0.05的结果纳入多因素Logistic回归分析。
2 结果
2.1 单因素分析
观察组贫血、肾移植、肺部基础疾病、高血压病例数占比略高于对照组,但差异无统计学意义(P>0.05)。另外糖尿病和心功能不全P值皆为1.000,差异无统计学意义(P>0.05)。
观察组和对照组低蛋白血症、住院期间应用吸入糖皮质激素、住院前应用广谱抗生素超过2周、本次住院应用广谱抗生素种数、住院期间应用免疫抑制剂和PPI方面存在显著差异(P<0.05)。见表1。
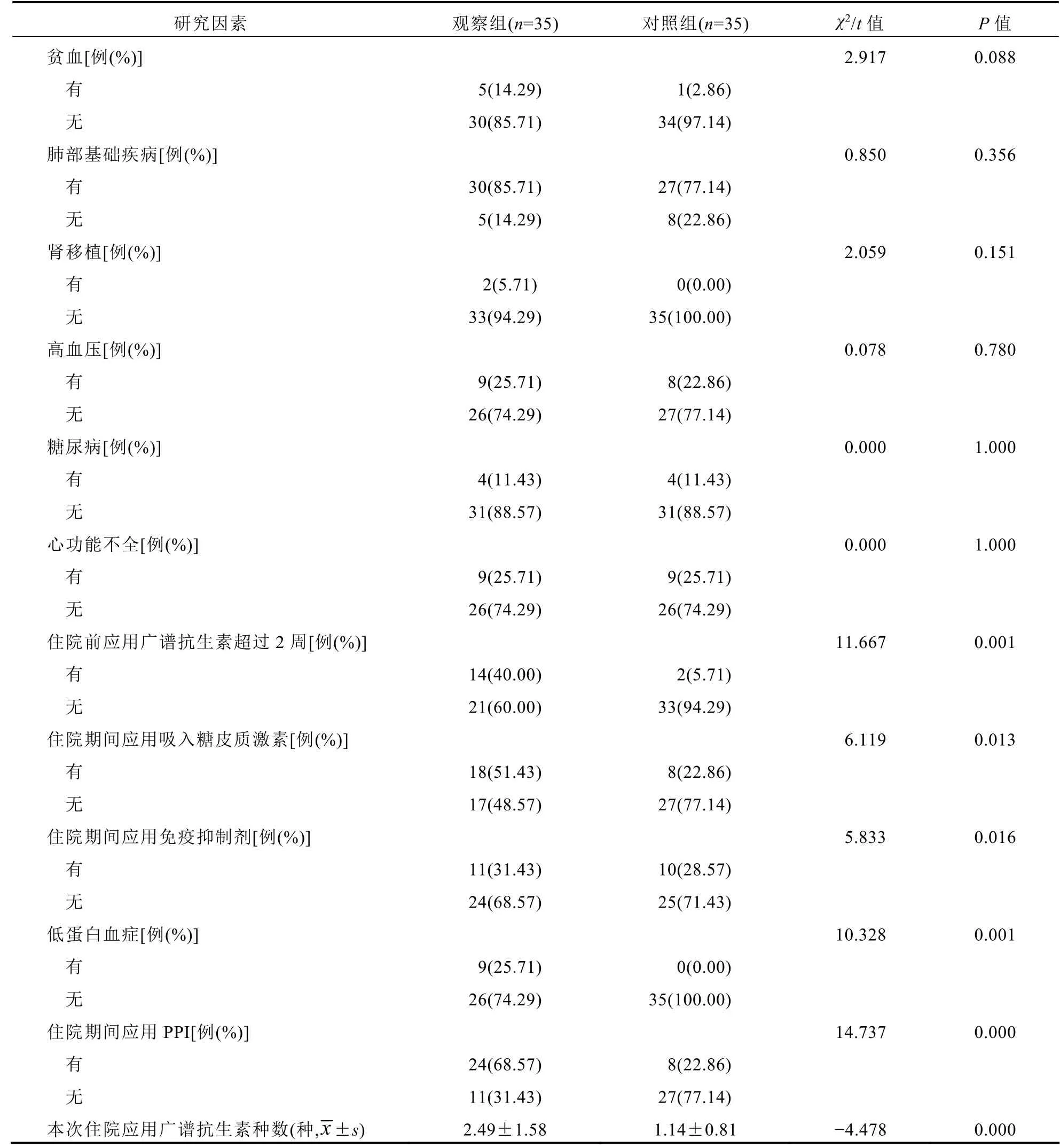
表1 观察组和对照组各项变量的单因素分析
2.2 多因素分析
多因素Logistic回归分析结果显示,入院前应用广谱抗生素超过2周、住院期间应用PPI、住院期间应用吸入糖皮质激素、本次住院应用广谱抗生素种数、住院期间应用免疫抑制剂是支气管扩张合并曲霉菌感染的危险因素。见表2。
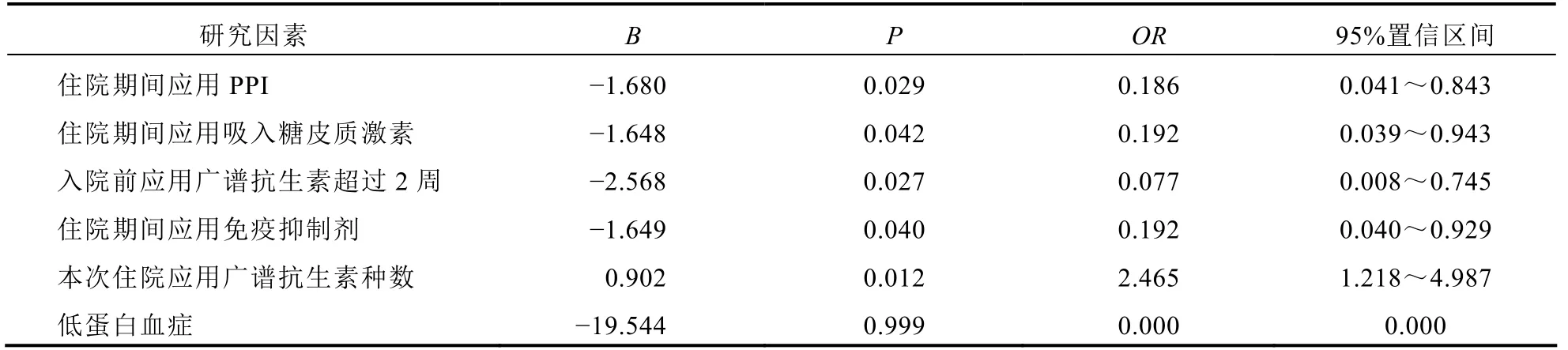
表2 支气管扩张合并曲霉菌感染多因素分析
3 讨论
本研究观察组中40%支气管扩张患者入院前有超过2周的广谱抗生素应用史,院内广谱抗生素联合应用种类3种及以上达42.86%,主要包括头孢哌酮舒巴坦、亚胺培南、哌拉西林他唑巴坦、左氧氟沙星、莫西沙星、万古霉素等。抗生素是真菌感染的主要危险因素之一,用第三代头孢菌素、碳青霉烯类、糖肽类和广谱青霉素治疗患者更有可能发展成侵袭性曲霉菌感染[9-10]。广谱抗生素在对抗敏感的致病菌同时,产生日益壮大的顽固耐药菌队伍,其滥用、不合理应用可使耐药菌升级,也会对患者体内正常菌群产生抑制,广谱抗生素应用越频繁,联合种类越多,疗程越长,则越有可能导致支气管扩张患者菌群失调,为曲霉菌等机会性致病菌的侵袭创造条件,可能导致二重感染[11]。因此支气管扩张患者要谨慎广谱抗生素多种联用、大剂量、长疗程导致的曲霉菌感染,不影响治疗的情况下,根据药敏试验结果选择相应敏感抗生素。
观察组住院期间51.43%患者应用了吸入糖皮质激素,吸入糖皮质激素可对免疫应答产生抑制,一定程度上损伤淋巴细胞、巨噬细胞或中性粒细胞等,削弱其对曲霉孢子和菌丝的吞噬能力。激素的使用可进一步抑制机体的细胞免疫功能,削弱自然杀伤细胞的细胞毒作用,加快真菌生长速度[12]。吸入糖皮质激素虽然抑制了支气管扩张患者的炎症反应,但患者机体免疫系统损伤,感染曲霉菌的风险增加。对于支气管扩张治疗的核心是控制感染,引流痰液,必要时可给予支气管扩张剂,而吸入糖皮质激素的使用饱受争议。因此支气管扩张患者要把握好吸入糖皮质激素的剂量与疗程,不随意使用吸入糖皮质激素。
本研究中,PPI应用于观察组68.57%的患者,明显高于对照组。PPI可以通过降低中性粒细胞及自然杀伤细胞的活性,降低机体免疫力,增加感染风险;H+-K+-ATP酶不仅存在于胃壁细胞,也存在于呼吸道的腺体细胞,PPI可改变腺体细胞分泌的黏蛋
白pH值,有利于呼吸道细菌的定植和繁殖[13]。即PPI有影响呼吸道非特异性免疫的风险,增大了曲霉菌感染的概率。另外,PPI抑制胃质子泵,胃酸量减少,不利于消化,机体吸收蛋白质等受影响,并且不利于维持正常菌群。要加强对PPI规范管理,建议临床医生根据支气管扩张患者的实际病情合理开具PPI处方,非必需情况下,尽量避免PPI的大剂量和长疗程使用[14]。临床上免疫力低下患者,在长期使用激素及广谱抗生素的过程中,必须密切观察是否存在真菌感染。在基础疾病控制情况下,应及时调整抗生素,逐步减量甚至停用激素是治疗的重要措施[15]。对于免疫系统受损患者,积极有效合理地治疗原发疾病,加强支持疗法,增强机体免疫力。
综上所述,对有以上危险因素的高风险患者要注意是否存在曲霉菌感染。缩短患者广谱抗生素的治疗疗程和减少联合用药种数,合理应用吸入糖皮质激素、PPI、免疫抑制剂等,或许可以降低支气管扩张合并曲霉菌感染的发生率。有效控制这些危险因素,可能是支气管扩张患者防治曲霉菌感染的关键。全面了解引起支气管扩张患者感染曲霉菌的危险因素,早期诊断、及时抗真菌治疗对其防治有重要意义。
