急性颅内大动脉粥样硬化与栓塞性缺血脑卒中机械取栓治疗的对比研究
2022-09-21李家辉陈巨罗李子峰王国防王福星王幼萌
李家辉 陈巨罗 李子峰 王国防 王福星 王幼萌
蚌埠医学院附属阜阳医院 阜阳市人民医院,安徽 阜阳 236000
通信作者:王幼萌
多项研究表明卒中已成为我国居民致残及死亡的主要病因,其中急性缺血性卒中(acute ischemic stroke,AIS)约占85%[1],急性大血管闭塞(LVO)是导致AIS的常见病因之一,[2],且致死率和致残率更高[3],包括栓塞、颅内动脉粥样硬化狭窄(ICAS)、少部分为血管夹层、炎症及其他原因[4],多个随机对照研究均已证实了支架取栓对急性大血管闭塞脑卒中的有效性和安全性[5-8],但研究群体主要为西方人群,而亚洲人群在病因学上存在明显差异,ICAS 在亚洲人群更常见[9]。对于此类病人,往往单纯取栓及抽吸难以达到满意效果,本文主要探讨机械取栓治疗颅内大动脉粥样硬化及栓塞性急性脑卒中的诊治特点及安全转归。
1 资料与方法
1.1 研究对象回顾性分析2019-01—2021-12 阜阳市人民医院神经内二科机械取栓治疗急性大血管闭塞脑卒中患者的临床资料。纳入标准:(1)CT排除出血性卒中;(2)年龄>18周岁;(3)发病前改良Rankin量表(modified Rankin Score,mRS)评分<2 分;(4)发病到穿刺时间≤6 h,少数患者经严格临床及影像学评估后,可放宽至24 h;(5)CT血管造影、磁共振血管造影或术中DSA 确认闭塞血管为颈内动脉颅内段、大脑中动脉主干、椎动脉颅内段及基底动脉。排除标准:(1)排除夹层、烟雾病及血管炎;(2)严重的心、肝、肾功能不全;(3)未进行血管内治疗。所有患者或其家属均签署知情同意书。
1.2 治疗方法溶栓时间窗内的患者与家属沟通给予阿替普酶常规剂量(0.9 mg/kg)静脉溶栓,同时准备血管内治疗。麻醉方式可选择局部麻醉或者全麻,根据患者配合程度而定。麻醉下行全脑血管造影明确梗死血管及侧支代偿情况,将导引导管或长鞘超选至颈内动脉C1段或椎动脉V2段,在微导管和微导丝引导下,尽可能将Navien 中间导管靠近至血管闭塞部位,微导管在引导下越过闭塞段,退出微导丝,微导管造影证实在真腔,送入Solitaire AB 4/20 mm 或6/30 mm 取栓支架,待完全覆盖闭塞段释放支架,等待5 min后,边抽吸中间导管边回收支架,取栓后若造影提示血管仍闭塞,可重复取栓,一般不超过3次,若造影提示血管局部重度狭窄或给予替罗非班观察30 min后,血管再次闭塞或血流难以维持,则根据血管直径行球囊扩张或支架置入治疗。见图1。术后给予盐酸替罗非班静脉泵入,次日过渡为阿司匹林肠溶片及硫酸氢氯吡格雷片口服。

图1 Embolic 组(A、B、C)和ICAS 组(D、E、F)患者手术操作流程 患者 男,72 岁,因“言语不清伴右侧肢体无力2.5 h”入院,既往房颤病史,不规律服药。A:DSA示左侧大脑中动脉M1段闭塞(箭头);B:采用中间导管联合取栓支架技术,血流完全再通;C:取出的栓子;患者男,57岁,因“突发左侧肢体无力4 h”入院;D:DSA 示右侧大脑中动脉M1 段闭塞(箭头);E:经中间导管联合支架取栓技术,取出少量栓子,存在重度固定原位狭窄(箭头),血流难以维持,且有再闭塞倾向;F:置入支架后血流恢复通畅Figure 1 Operation procedure of patients in embolic group(A,B,C)and ICAS group(D,E,F). The patient,a 72 year old male,was admitted to the hospital because of“unclear speech and right limb weakness for 2.5 hours”,with a previous history of atrial fibrillation and irregular medication. A:DSA showed M1 segment occlusion of left middle cerebral artery(arrow);B:The blood flow was completely recanalized by using the technology of intermediate catheter combined with stent removal;C:Removed embolus;The patient,a 57 year old male,was hospitalized for“sudden left limb weakness for 4 hours”;D:DSA showed M1 segment occlusion of the right middle cerebral artery(arrow);E:Through the intermediate catheter combined with stent thrombectomy technology,a small number of emboli were removed,resulting in severe fixed in situ stenosis(arrow),difficult to maintain blood flow,and a tendency of re occlusion;F:After stent implantation,the blood flow recovered unobstructed
1.3 研究方法及观察指标分组标准[10]:ICAS组定义为闭塞部位显著的固定局灶性狭窄,在最终脑血管造影或血管内治疗中可见,包括:(1)固定狭窄程度>70%;(2)固定狭窄程度50%~70%,前向血流迟缓或有再闭塞趋向。Embolic 组定义为机械取栓术后,无明显的局限性狭窄(包含机械取栓术后局部轻度狭窄,但不影响前向血流。
观察2组患者的一般资料、危险因素、闭塞部位、治疗方式、血管再通率、术后颅内出血转化率及90 d mRS 评分。采用改良脑梗死溶栓血管再通等级(modified thrombolysis in cerebral infarction,mTICI)标准评价血管再通情况,血管良好再通定义为2b~3级。发病90 d 时以电话联系随访,采用改良Rankin量表(modified Rankin Scale,mRS)评价临床转归,0~2分表示临床转归良好。
1.4 统计学分析应用SPSS 25.0软件统计分析。计量资料如符合正态分布以均数±标准差表示,比较采用独立样本t检验;符合偏态分布的计量资料以中位数和四分位间距[M(IQR)]表示,采用Mann-Whitney U 检验;计数资料以频数和百分率表示,采用χ2检验或Fisher确切概率法检验,P<0.05为差异有统计学意义。
2 结果
2.1 基线资料比较本研究共纳入118 例患者,91例为Embolic,27 例为ICAS,基本临床资料见表1。与Embic 组患者相比,ICAS 组患者的年龄较小(63.67±11.48 vs 68.25±10.13,P=0.047),冠心病、心房颤动患病率较低(P<0.05),责任血管为后循环比例更大(37.0%vs 14.3%,P=0.009),发病至穿刺中位时间较长于栓塞组,但差异无统计学意义(355.0 vs295.0,P=0.269),其余性别、高血压史、糖尿病史、术前NIHSS 评分,入院收缩压及舒张压差异均无统计学意义(表1)。
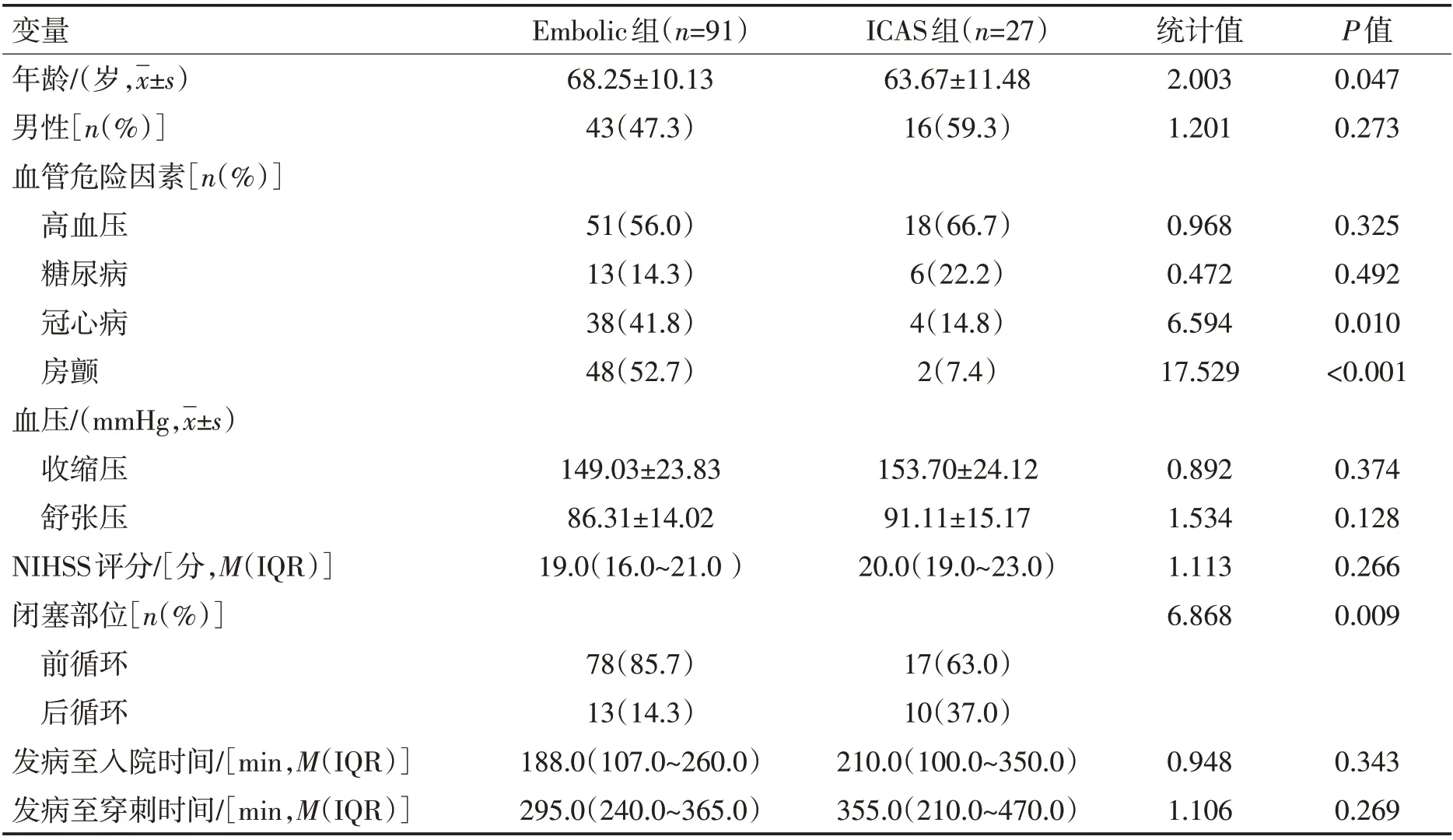
表1 2组患者基线特征比较Table 1 Comparison of baseline characteristics of patients in the two groups
2.2 手术过程和临床结局ICAS 组手术中位时间显著长于Embolic组(110.0 vs 85.0,P=0.021),而且接受球囊扩张或者支架置入的比例明显更高(P<0.001),术后颅内出血转化率较低(3.7% vs 23.1%,P=0.023),但2 组血管再通率(92.6% vs 91.2%,P=1.000)及术后3个月良好预后率(40.7%vs 49.5%,P=0.426)无统计学差异。见表2。

表2 2组患者手术操作结果及临床转归比较Table 2 Comparison of surgical results and clinical outcomes between the two groups of patients
3 讨论
大血管狭窄常常由于颅内动脉粥样硬化斑块所致[11],ICAS是卒中再发的重要危险因素[12]。由于两者不同的病理生理机制[13],其手术方式同样存在差异[14]。对于栓塞的患者,其栓子常常来自心源性、近端血管斑块脱落或不明来源,尽早血管再通治疗是降低病死率和致残率的核心环节,然而在动脉粥样硬化的基础上合并原位血管闭塞是导致ICAS-LVO的重要原因[15],重点在于如何快速的处理原位狭窄和降低血小板聚集,而非栓子。对于这类患者,补救性的治疗,如球囊扩张或永久性的支架植入能够明显的提高血管再通成功率[16],且降低术后脑出血的发生率及病死率,但同样也延长了手术时间、增加再闭塞的风险,最终影响手术疗效[17]。
狭窄伴原位闭塞机械取栓治疗的一个重要关注点是发病后90 d时临床转归,目前,多项研究均已证实大血管栓塞血管内治疗的有效性和安全性,但ICAS 合并原位闭塞取栓治疗疗效仍在探索,有文献显示狭窄伴原位闭塞血管再通3个月后好于栓塞[18],但也有文献显示预后差于栓塞或者两者相似[9,19]。在本研究中,ICAS组患者平均年龄(年龄是影响卒中预后的重要因素)较小,男性比例较高,与既往研究一致[20],2组患者具有相似的血管再通率及良好预后率。分析其原因,可能与较长的手术时间有关,既往有研究表明,手术时间延长是影响狭窄伴原位闭塞病变预后的重要因素[21-22],理论而言,ICAS-LVO患者血栓负荷量小,反复取栓损伤血管、缺血再灌注致出血等并发症的风险明显降低,机械取栓容易实现血管再通,大大减少了脑细胞缺血的时间,但这需要术者更丰富的手术经验及技术。
术后伴颅内出血是狭窄伴原位闭塞机械取栓治疗的另一个重要关注点。研究显示,血管内介入术后颅内出血率高达46.1%,且为转归不良的重要危险因素[23]。本研究显示,ICAS 组颅内出血发生率明显低于栓塞组,可能是由于一方面栓塞性闭塞血栓负荷量大,且多为陈旧性栓子,质地较硬,难以取出,反复多次取栓易导致血管内膜撕裂,另一方面,栓塞组患者常常发病急骤,梗死核心区大[24],缺少有效的侧支循环,增加了无效再通及再灌注出血损伤的风险[25]。
值得一提的是,本研究对闭塞血管的性质的判断依据术中造影的结果,具有一定的局限性,有时很难区分病变为潜在的狭窄或者为取栓后残留的栓子。另一方面,本研究发现部分超时间窗ICAS患者采用合适的手术治疗方式仍然取得良好预后,ICAS-LVO 往往病情反复且易波动,发病前常有反复的短暂性脑缺血发作,甚至表现为进展性卒中[26],是因为颅内大血管在闭塞以前就往往合并原位的重度狭窄,有较好的侧支循环,单纯依据时间窗筛选并不可靠,所以,对于ICAS-LVO超时间窗的患者,如何快速有效评估组织窗更为关键[27-31]。
本研究为回顾性研究,数据来自单中心,纳入的的病例数有限,难免造成选择性偏倚。总之,本研究表明,由于发病机制不同,ICAS-LVO 手术方式通常更复杂,更多的患者需要球囊血管成形及补救性支架置入,术后颅内出血发生率低,今后还需更多的研究如何快速的识别ICAS 以及寻找最合适的血管内治疗策略。
