高脂血症患者结直肠息肉发病的危险因素分析
2022-09-21任竣瑶张倩邢洁孙秀静岳冰李荣雪朱圣韬李鹏张澍田
任竣瑶,张倩,邢洁,孙秀静,岳冰,李荣雪,朱圣韬,李鹏,张澍田
结直肠息肉发病的危险因素为当前的研究热点[1-2]。多项研究纷纷证实年龄、性别[3-5]、代谢综合征[6-9]等多种因素与结直肠息肉的发病相关。结直肠息肉为最常见的结直肠疾病之一,在内镜下一般表现为隆起于胃肠黏膜的病变,可通过不同的内镜表现方式和病变程度分成不同的种类,但其中腺瘤性息肉也与结直肠癌的发生有关[10-11],除了"腺瘤-腺癌"路径[12]外,也可以通过"炎-癌"[13]路径,完成由结直肠息肉至结直肠癌的转化。所以,了解由结直肠息肉所引起的健康风险影响至关重要。高脂血症作为我国慢性疾病之一,近几十年来患病人群明显增加[14],同时有多项研究指出了高脂血症同结直肠息肉发生的相关性[15-18]。因此明确日益增加的高脂血症人群发生结直肠息肉的危险因素,并且结合这些危险因素作出高脂血症人群发生结直肠息肉的风险评估至关重要。本次研究纳入了2013年3月至2014年11月就诊于北京友谊医院内镜中心的222例高脂血症患者,收集其基本信息、个人史及慢性疾病史等资料,分析其发生结直肠息肉的相关因素并据此建立预测模型,以期提高高脂血症患者结直肠息肉的检出率,高效地配置医疗资源,在一定程度上减轻我国的医疗负担。
1 研究方法
1.1 研究对象
本研究为回顾性研究,以2013年3月-2014年11月就诊于首都医科大学附属北京友谊医院接受结肠镜检查的消化科门诊患者为研究对象。纳入标准为:(1)年龄在18岁以上;(2)既往未接受过结直肠切除手术;(3)既往无精神相关疾病;(4)接受结肠镜检查并签署检查知情同意书。排除标准为:(1)合并心、肺、肾、脑、血液等重要脏器严重疾病患者;(2)内镜检查未达回盲部或因活检标本回收不成功等原因无病理诊断者;(3)基本信息不全。(4)病理为肿瘤性病变。(5)结直肠及其它肿瘤史。(6)(6)根据中国成人血脂异常防治指南(2016年修订版)诊断标准,至少下述1种情况存在,即可诊断为高脂血症: ①甘油三酯≥2.3 mmol/L且血清总胆固醇<6.2 mmol/L; ②血清总胆固醇:≥6.2 mmol/L且甘油三酯<2.3 mmol / L; ③甘油三酯≥2.3 mmol /L且血清总胆固醇≥6.2 mmol/L; ④ 高密度脂蛋白胆固醇<1.0 mmol/L且不伴有高甘油三酯血症和高胆固醇血症。本次纳入的研究对象中不符合该诊断标准者。共有771例患者符合纳入标准,其中有549例患者符合排除标准,共222例患者纳入研究(如图1),其中有94例患者经内镜诊断为结直肠息肉且病理证实为非肿瘤性病变者入结直肠息肉组,另有128名研究对象内镜未见异常或其他非息肉样病变者作为对照组。调取并收集入组的研究对象的基本信息、既往史、肠镜检查结果、病理报告等相关资料。本研究经首都医科大学附属北京友谊医院伦理委员会批准(伦理批件号:2020-P2-290-01)。
1.2 病理诊断
按照传统的指南建议,对于切除的息肉通常均进行病理检查,进而指导后续随访及治疗方案[19]。按照2010年新版WHO诊断标准,由两名以上有经验的病理医师分别进行病理诊断,如果诊断意见不符,以病变级别较高者为准。
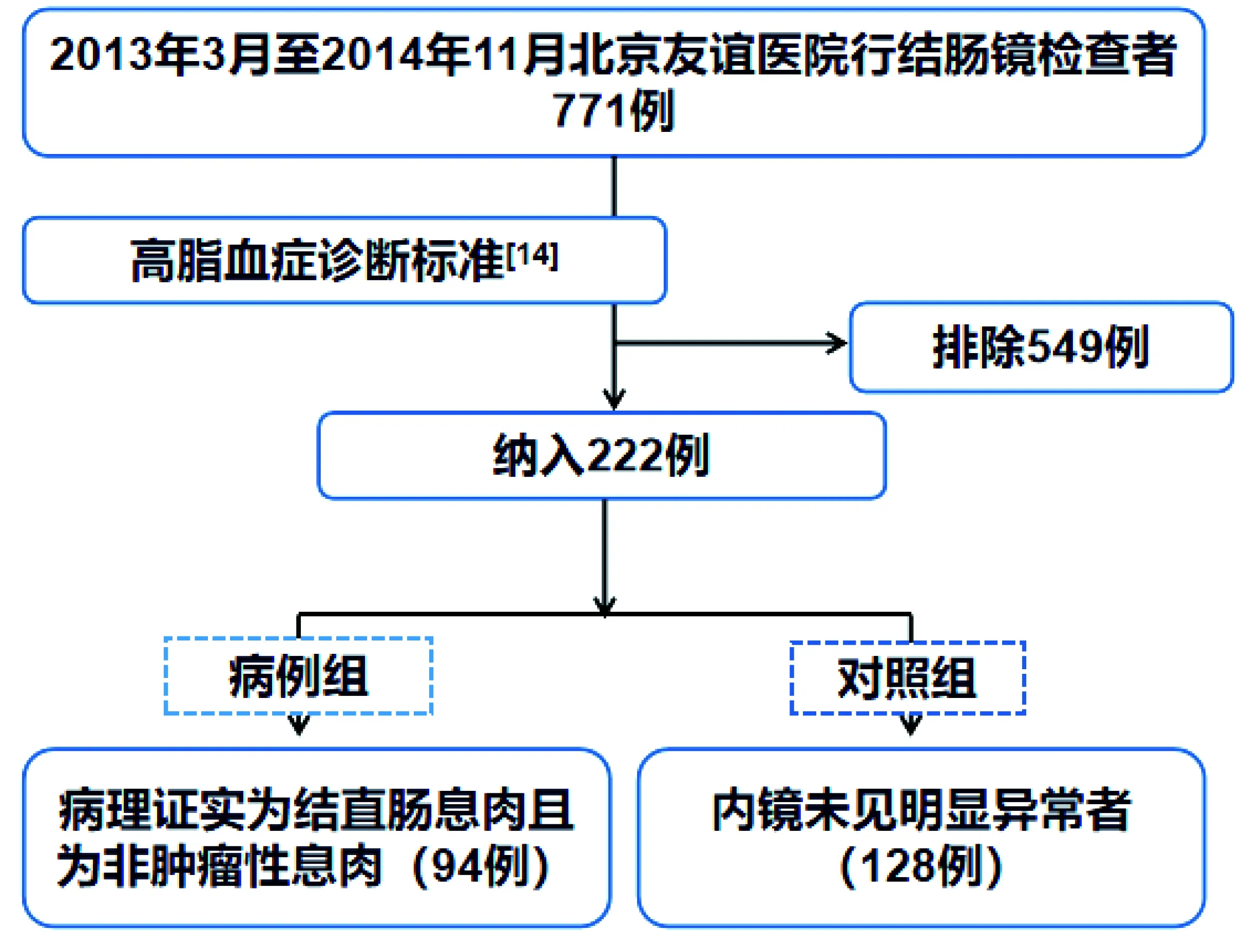
图1 研究对象纳入流程图
1.3 数据收集及分组依据
根据纳入及排除标准,通过问诊及查体等收集患者的临床资料(性别、年龄、民族、婚姻、教育程度、劳动强度、家庭收入、身高、体重、吸烟、饮酒及既往患病史等),并对患者进行术前筛查及肠道准备,根据波士顿评分进行肠道准备分级(1~5分,中或差;6~9分,较好或好),采用经验丰富的内镜医师完成内镜治疗,将术后切除的样本进行病理检查,必要时行免疫组化分析,根据内镜及内镜术后病理结果分为两组:(1)病例组:在内镜操作中发现息肉样病变,且病理示非肿瘤性病变者(图2)。(2)对照组:内镜下未见隆起、息肉等病变者或内镜下表现为非息肉样病变者。
1.4 统计分析方法:
2 结果
2.1 单因素分析
如表1所示,研究纳入的222例高脂血症患者中,病例组及对照组在性别(χ2=7.860,P=0.005)、吸烟(χ2)2=5.451,P=0.020)、饮酒(χ2)2=9.307,P=0.002)及体力强度(χ2)2=8.759,P=0.003)方面的差异具有统计学意义(P<0.05),而两组的年龄、BMI、民族、婚姻、教育、收入、肠道清洁度、便秘、腹泻、糖尿病、高血压、肿瘤家族史等方面未见明显差异(P>0.05)。综上所述,高脂血症患者结直肠息肉的发生与性别、吸烟、饮酒及体力强度四个方面有关。
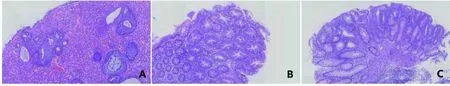
图1 不同息肉病理类型(HE染色,10×10倍放大) A:炎性息肉;B:增生性息肉;C:腺瘤性息肉

表1 高脂血症患者结直肠息肉组和对照组基本情况比较[n(%)]
2.2 多因素logistic回归分析
多因素logistic回归分析结果显示,在多种因素共同作用下,年龄(OR=1.047(95%CI:1.003-1.094),P=0.038)及饮酒(OR=3.252 (95%CI:1.715-6.168),P<0.001)影响较大,为高脂血症患者发生结直肠息肉的独立危险因素,而中/高体力活动(OR=0.312(95%CI:0.145-0.673),P=0.003)是高脂血症人群发生结直肠息肉的保护性因素。
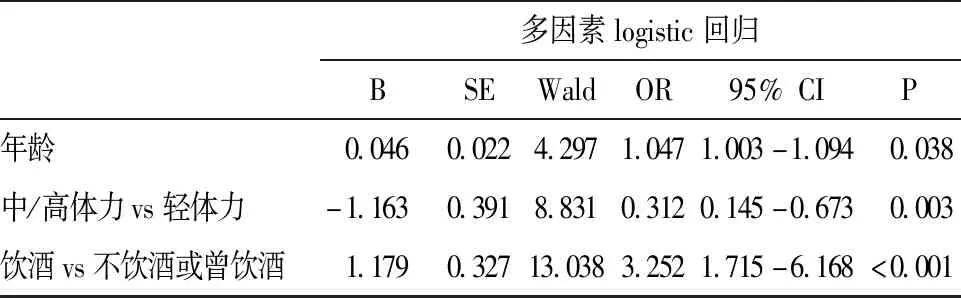
表2 高脂血症患者结直肠息肉发生的多因素logistic回归模型分析结果
2.3 ROC曲线诊断预测模型
本次研究所得到的高脂血症患者发生结直肠息肉的独立危险因素包括年龄及饮酒,保护性因素为中/重体力劳动。以年龄、体力劳动、饮酒指标为自变量,构建结直肠息肉的logistic回归模型,回归方程为logit(P)=-3.137+0.046×年龄-1.163×体力劳动状态+1.179×是否饮酒。通过多因素logistic回归模拟,对高脂血症病人发生结直肠息肉的风险因素进行评估,所得灵敏度为63.8%,特异度为61.7%,阳性似然比为1.67,阴性似然比为0.59,ROC曲线下面积为0.672,cut-off值为0.419(见图3),表明本研究所得的相关因素对高脂血症病人产生结直肠息肉的风险预测具有一定诊断价值。

表3 高脂血症患者发生结直肠息肉独立危险因素预测效能
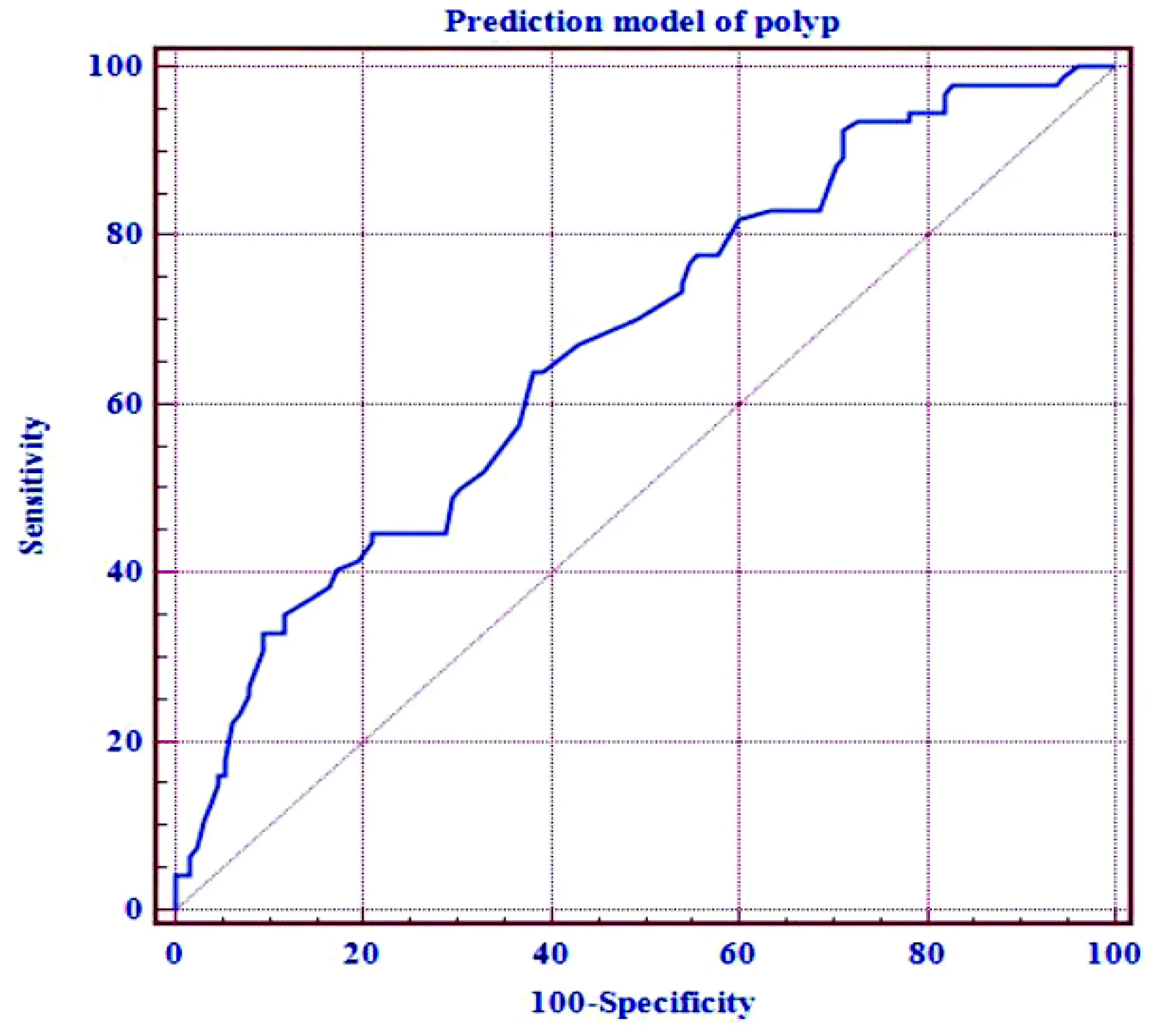
图5 高脂血症患者发生结直肠息肉的多因素预测模型的ROC曲线
3 讨论
近三十年来,由于人民生活水平的提高,中国居民的平均血脂水平明显提高[14],高脂血症已经逐渐成为加重我国医疗负担的慢性疾病之一。高脂血症,主要是指胆固醇、甘油三酯和低密度脂蛋白比例的增高,通常会增加心脑血管疾病的发病风险。而随着科学研究的开展,多篇文章表明高脂血症能够诱发消化道菌群功能失调[20-22],如肠杆菌等有害菌群数量上升,乳酸杆菌、双歧杆菌等有益菌比例减少等,从而诱发肠道代谢产物如短链脂肪酸[23]甚至炎症因子水平的变化等,而这些都可能继发于多种人体机制的变异,如高血糖,肾脏病变、炎症性肠病等[24-25]。近年来有研究称结直肠息肉的发生同肠道菌群失调有关[29-31]。据上述文献的结论我们推断高脂血症患者发生结直肠息肉可能是将肠道菌群失调作为中间环节。此外有多篇文献报道,正常的肠道菌群可以通过分泌胆固醇氧化酶、产生结合胆汁酸水解酶、产生代谢产物短链脂肪酸等途径调节血脂水平[27-34]。由于高脂血症同肠道菌群之间为相互作用关系,尚不能明确肠道菌群失调是高脂血症发生的因或果。
同时,高脂血症常常作为代谢综合征的因素之一参与到结直肠息肉发生的讨论中,也有大量文献指出高脂血症同结直肠息肉发生的关联性[15-18]。结直肠息肉作为消化道最常见的病变之一,可根据病理分为腺瘤性息肉、增生性息肉、炎性息肉等,其中腺瘤性息肉已被公认为结直肠癌的癌前病变,其发生的高危因素是当前的研究热点。高脂血症作为多种疾病的危险因素[24-25],明确高脂血症人群发生结直肠息肉的风险很有意义。内镜检查所发现的息肉病变需尽快干预,如采用EMR及ESD术进行病变的完整切除,能够有效预防结直肠息肉进展,降低结直肠癌的发病率[25]。因此本次研究选取就诊于北京友谊医院的222例高脂血症患者,收集其既往史、个人史等基本信息,初步分析高脂血症人群发生结直肠息肉的危险因素。
随着年龄的增加,人们患癌的风险及死亡率明显增加[35-36,47],目前将肿瘤发生的机制主要归因于暴露在危险因素的时间过长导致细胞分裂及过度修复,以及老年人免疫力下降导致清除癌细胞的能力降低等方面[37-38]。因此高龄是癌症以及慢性进展性疾病所应该关注的危险因素之一,指南[39]中也推荐将年龄纳入结直肠癌风险的范畴中。本次试验同样得出高脂血症患者发生结直肠息肉与年龄相关。且随着年龄增加,发生结直肠息肉的风险相应增加[40-44]。本次试验并未得出性别与高脂血症患者发生结直肠息肉的关系。部分支持性别因素在结直肠息肉的发生中起作用的研究中猜测雌激素可能在其中发挥主导作用[45-46]。性别与结肠息肉发生的相关性可能仍需扩大样本量进一步研究。
本次研究指出中/重体力劳动是高脂血症患者发生结直肠息肉的保护性因素。这与目前一些相关研究结论相同[48-49]。一定程度的体力活动也是结直肠癌发生的保护性原因[50-51],曾有一项纳入59503名研究对象的前瞻性研究得出每星期从事中高浓度体力活动者的结直肠癌发生危险性有所下降[52],但新加坡的一个具有统计学意义的调查则认为一定强度的体力活动有助于减少结直肠癌的发生风险[53]。当然,具体的运动强度可能需要进一步研究明确。
国外有多项研究指出饮酒是发生结直肠癌的危险因素[54-55],作为可向结直肠癌转化的结直肠息肉而言,本次研究得出饮酒是高脂血症患者发生结直肠息肉的危险因素之一,这与之前的多篇文献所得结论相同[56-58]。过量酒精摄入是人类不良生活习惯之一,因为酒精可以通过活化线粒体细胞因子-κB、丝裂原活化蛋白激酶等信息通道,进而诱发机体内各脏器产生慢性炎症,从而促使肿瘤的产生[59]。2016年,全世界大约有37.6万人死于由酒精引起的恶性肿瘤,占世界所有恶性肿瘤死亡率的4.2%[59],因此应该高度警惕长期饮酒的高脂血症患者发生结直肠息肉的风险。同时,由于抽烟为人类不良生活习惯之一,此过程中所形成的尼古丁类与CPG岛的高度甲基化,以及恶性肿瘤细胞中DNA甲基转移酶活力的提高相关,是促癌的主要危害原因之一,但吸烟在本次研究中并未得到其可以促进高脂血症患者发生结直肠息肉的依据,此前有研究得出了吸烟可以增加结直肠息肉风险的依据[41,43-442,51-53]。考虑到本研究将研究对象局限于高脂血症人群,可能与一般人群存在特异性上的差异,如高脂血症患者采纳了医生建议进行戒烟,会使吸烟比例下降,可能会削弱吸烟与结直肠息肉发生的相关性,因此吸烟在是否会增加高脂血症患者发生结直肠息肉风险的方面仍需进一步讨论。
研究通过将分析得出的年龄、饮酒及体力强度三个独立相关因素为依据构建了高脂血症患者发生结直肠息肉的诊断预测模型,提示该模型对结直肠息肉的发生预测特异度及灵敏度较好,并有一定的诊断价值,后续扩大样本量甚至纳入更多的危险因素进一步探讨或可得到更为精准的诊断预测模型,为临床评估高脂血症患者发生结直肠息肉的风险提供数据支持。
研究纳入的影响因素与高脂血症患者发生结直肠息肉的关联均为初步的判断,并未对所纳入的研究对象的既往史及个人史等信息进行更为详细地分层,如慢性腹泻、慢性便秘的病因未探究,既往合并疾病的病程未考虑,既往吸烟及饮酒组别的不同划分等,但初步的研究更有益于后续筛选危险因素后进一步分层分析。此外,本次研究纳入人群可能无法代表全中国的高脂血症人群的疾病风险特征,不同地域的高脂血症人群发生结直肠息肉的风险尚需要多项研究共同分析。当然,结直肠息肉不同的病理分型或与以上危险因素的相关性存在差异,仍需进一步讨论。
综上所述,此项研究确定了年龄、饮酒为高脂血症病人出现结直肠息肉的主要风险原因,而中/重度体力劳动为高脂血症患者发生结直肠息肉的保护性因素。利用从本研究所得到的风险因素和保护性因素,形成的诊断与预测模型可以在一定程度上,对结合了这些风险因素的高脂血症病人提出了相应的结直肠息肉风险预测,指导下一步的诊治意见。以后研究还将逐步完善预测模型,并可针对高脂血症人群进行结直肠息肉发病风险的分类,更高效地分配医疗资源,有针对性的筛查,能够更好地改善高脂血症患者合并结直肠息肉的远期预后。
