经尿道柱状水囊前列腺扩开术结合钬激光治疗膀胱颈部挛缩的初步体会*
2022-09-18夏盛强
孙 杰 夏盛强 童 臻 陈 斌
上海交通大学医学院附属仁济医院泌尿科(上海 200127)
膀胱颈部挛缩(Bladder neck contracture,BNC)是前列腺术后较为常见的并发症之一,由于膀胱颈部被瘢痕覆盖临床表现为术后进行性的排尿困难,严重时发生尿潴留[1]。 一般需要膀胱镜检查确诊,常采用尿道扩张、经尿道膀胱颈口电切术及经尿道膀胱颈口切开术(TUI)等手术方式[2]。 尽管早期效果较好,但是膀胱颈部挛缩反复发作仍然是困扰患者和临床工作者的棘手问题。 经尿道柱状水囊前列腺扩开术(TUCBDP)是一种安全、有效、便捷的微创治疗前列腺增生的方法,近年来临床应用日益广泛。 但其在膀胱颈部挛缩中的作用未见报道。
本研究回顾性分析2020 年1 月至2021 年7 月我院收治的46 例前列腺术后膀胱颈部挛缩接受日间手术的患者,探讨尿道柱状水囊前列腺扩开术结合钬激光在日间手术模式下治疗膀胱颈部挛缩的安全性和有效性。
一、资料与方法
(一)一般资料
收集2020 年1 月至2021 年7 月我院泌尿科日间病区收治的前列腺术后膀胱颈部挛缩患者的临床及随访资料。 共46 例,年龄52 ~83 岁,平均(68.4±9.2)岁。 临床表现均为1. 前列腺手术治疗后出现进行性排尿不畅、尿线细;2.Qmax<10mL/s 或B 超监测膀胱残余尿量逐渐增多;3.膀胱镜检查表现为膀胱颈口僵硬缩小,组织黏膜苍白、膀胱颈堤坝样抬高或呈环形隆起。 排除标准:(1)前尿道狭窄;(2)前列腺增生复发;(3)膀胱结石;(4)神经源性膀胱。 根据患者接受手术方式不同,46 例病例分为TUCBDP 结合钬激光治疗组22 例及单纯钬激光治疗组24 例。 两组围手术期资料可见表1。

表1 两组患者围手术期相关临床指标比较
46 例患者中有24 例为TURP 术后,16 例为绿激光前列腺汽化术后(PVP),6 例为HoLEP 术后。 前列腺术后5 ~14 月出现渐进性排尿困难表现,其中5 例有反复的不同程度的泌尿系感染。 术前有慢性前列腺炎者15例,病程10 ~15 年。
(二)手术方法
TUCBDP 结合钬激光组:应用F26 尿道膀胱镜监视下将泥鳅导丝置入膀胱,高功率钬激光(无锡大华公司)能量2.0J、频率45Hz 先从膀胱颈口挛缩的12 点钟方向切开,建立通向膀胱的通道。 选择38B 柱状水囊导管(北京优尼康通医疗科技有限公司,京械注准20152661015)经由导丝插入膀胱,右手持管,左手食指直肠指诊,在前列腺尖部触碰到水囊尾部定位突后,将导管向外牵拉1 ~1.5cm,固定导管不动,直肠内的食指和拇指对捏,拇指在会阴部触及定位突后,将5 ~10mL生理盐水缓缓注入囊中,使压力保持在0.3MPa,夹闭注水管,维持压力3min。 撤出扩裂导管,再次进入膀胱镜,观察扩裂情况,并予以45W 宽脉冲钬激光严密止血,留置F22 三腔尿管。
单纯钬激光组:同上组先将泥鳅导丝置入膀胱,钬激光从膀胱颈口挛缩的12 点钟方向爆破切开(90W 高功率钬激光),建立通向膀胱的通道并进一步扩大,从打开的通道处观察双侧输尿管开口,并从5 点和7 点方向向精阜方向切开,左右两侧向12 点会师扩大通道,严密止血后留置F22 三腔尿管。
(三)日间手术管理
所有患者在门诊完成病史询问、记录,完善相关术前检查,排除日间手术禁忌症,麻醉门诊就诊评估全身麻醉风险。 术前检查及麻醉评估完成后,进行手术登记、预约及通知患者手术时间和术前注意事项。 泌尿诊疗中心于术后第1 和第7 天随访患者满意度及术后并发症情况[3]。
(四)统计学处理
采用SPSS 22.0 统计软件进行分析。 计量资料以均数±标准差(±s)表示,组间比较采用t检验。 计数资料用例数(百分率)表示,组间比较用χ2检验。P<0.05为差异有统计学意义。
二、结果
(一)两组围手术期情况
46 例患者手术均顺利完成,无输血。 两组术中膀胱颈部挛缩情况可见表2,其中严重狭窄15 例,呈针尖样狭窄;中度狭窄21 例,能够勉强通过F10 导尿管,但F14 导尿管不能通过;轻度狭窄10 例,F14 导尿管能够通过,但F16 不能通过。 手术时间20 ~45min,平均(35.9±10.7)min。 患者术后第一天如无不适均带尿管出院。 术后留置尿管5-12 天,平均(7.2±1.7)天。

表2 术中膀胱镜下两组患者膀胱颈部口径情况
(二)手术前后排尿情况比较
术后规律随访4 ~12 月,平均(9.2±3.1)月。 两组患者术后半年时排尿情况见表3。 两组患者排尿困难症状较术前明显缓解,术后随访膀胱镜如图1。 两组间比较,TUCBDP 联合钬激光组在术后6 月排尿参数(IPSS、Qmax、PVR)好于单纯钬激光组,结果有统计学意义(P<0.05)。
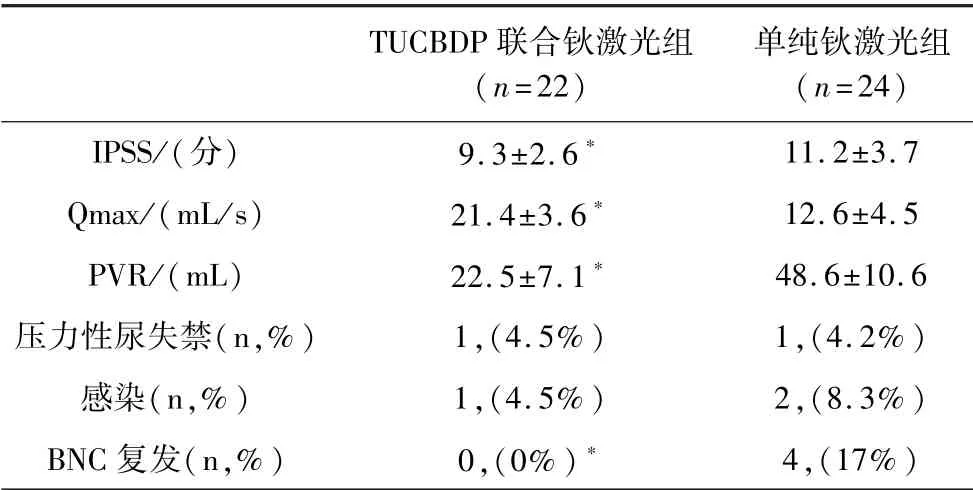
表3 两组患者在术后6 月排尿参数及并发症情况比较
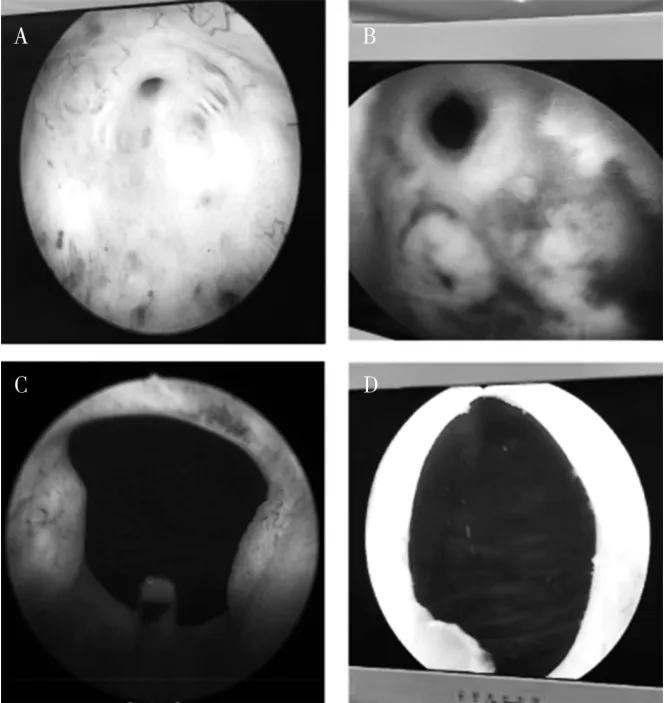
图1 术中膀胱颈部挛缩图像及治疗后半年膀胱镜下表现
(三)术后并发症情况
两组患者均未出现严重血尿,无尿道穿孔发生,无直肠损伤。 拔除尿管后11 例患者行定期尿道扩张4次。 术后尿失禁情况见表3。 两组术后半年各有1 例压力性尿失禁,无真性尿失禁发生。 单纯钬激光组在术后半年随访中,有4 例患者出现BNC 复发再次行手术治疗。
三、讨论
膀胱颈部挛缩程度依颈部组织损伤程度而定,轻者为后唇抬高或轻度环状缩窄硬化,重者为颈部膈样闭锁,中间仅有针孔样开口[4]。 而发生发展相关的危险因素涉及术前小体积前列腺、瘢痕体质以及合并慢性前列腺炎等,术中可能使用较大的切除环、过度止血、过大的切开深度和广泛膀胱颈部组织切除等,而术后因素可能为创面纤维化修复、长时间尿瘘、反复尿路感染等[5-6]。
膀胱颈部挛缩的治疗一般包括膀胱颈部单纯扩张、腔内手术及YV 形膀胱颈重建术[7]。 腔内手术是目前公认的首选治疗方案,主要包括经尿道膀胱颈口电切术及经尿道膀胱颈口切开术以及合并激素类药物注射[8]。 但由于电流强度及电凝热损伤等对周围组织产生较大的副损伤,容易导致膀胱颈部挛缩复发。 此次我们报道的经尿道柱状水囊前列腺扩开术结合钬激光方法是首次使用在膀胱颈部挛缩的治疗中。
TUCBDP 是我国具有自主知识产权的一项新技术方式,在BPH 治疗中其最大的优点就是可以保留前列腺器官,是很好的补充手术方式和选择[9]。TUCBDP 在膀胱颈部挛缩中对于纤维缩窄环的机械扩裂较好的避免了电凝热损伤,并且在12 点处可以扩开前列腺包膜,明显减少挛缩复发的可能。 另外,高功率钬激光能够精细高效汽化、切割组织,结合钬激光在扩裂前12 点处槽状切开予以引导,可以增加扩裂成功率。 低功率宽脉冲的钬激光可以对扩开的前列腺包膜及其他创面点对点止血,止血效果好,术野更清晰。 对于TUCBDP 手术操作方面,我们认为将导管前端的水囊定位十分关键,因为这关系到扩裂的效果及是否损伤括约肌。
我中心从2016 年起开展前列腺绿激光汽化及钬激光剜除术的日间模式,对于高危患者的围手术期管理也积累了较丰富的经验[10]。 此次报道的TUCBDP结合钬激光治疗膀胱颈部挛缩的日间手术并无明显并发症出现,因此,此方法在日间手术模式中安全可行。
