经腹部彩超联合高频超声诊断良性胆囊息肉样病变的临床应用价值
2022-09-15王玲
王玲
徐州市第六人民医院超声科,江苏徐州 221000
胆囊息肉样病变称之为胆囊息肉,定义为胆囊壁向囊腔内息肉样局限性隆起。当前胆囊息肉样病变类型分为以下几类:息肉型早期胆囊癌、胆固醇性息肉、良性非胆固醇息肉等,其中胆固醇息肉占比最高[1]。目前临床多采取外科手术治疗胆囊息肉样病变,术前配合合理措施干预以评估病情,对临床拟订合理手术方案具有重要的临床意义[2]。当前影像学检查中,超声在胆囊息肉样病变诊断中具有较高价值。但既往常规腹部超声检查多采取3.5 MHz低频探头检测,对于临床胆囊息肉样病变患者,因胆囊前壁、底部及腹壁间距离较近,若此时采取低频探头诊断,超声近场效应下表现为图像模糊不清,误诊、漏诊率高[3]。高频超声的应用,克服上述弊端并消除近场效应,完整显示胆囊底部,弥补低频超声的不足[4]。本次研究就2019年1月—2020年12月期间收入的100例良性胆囊息肉样病变患者作为研究对象,以手术病理结果为金标准,评判经腹部彩超联合高频超声的诊断准确度,不同类型胆囊息肉样病变的声像图差异,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取徐州市第六人民医院收入的100例良性胆囊息肉样病变患者作为研究对象,所有患者开展腹部彩超、高频超声检查,以病理结果作为诊断金标准,均确诊为良性胆囊息肉样病变。其中男69例,女31例;年龄35~60岁,平均(50.58±4.15)岁;病程1~6年,平均(3.25±0.69)年。
1.2 纳入与排除标准
纳入标准:①纳入对象资料齐全;②经手术病理学确诊。排除标准:①语言沟通障碍者;②胆囊癌患者或合并其他恶性肿瘤者;③内脏错位者。
1.3 方法
患者均接受腹部彩超、高频超声检查,而病理结果作为诊断金标准,实施检查前,要求禁食禁水12 h,消除对检查结果的干扰。
腹部彩超:应用彩色多普勒超声诊断仪(型号:GE-730),经腹超声探头频率3.5 MHz,对患者开展探查,指导患者取仰卧位,必要时也可膝胸位实施检查,检查范围:患者右肋间至肋缘,及至剑突位置进行多切面扫查,精准测量病灶形态、位置、大小、数量等。发现可疑病变部位时,需多次重复测量,以确保诊断的准确性。检查采样体积:1 mm×1 mm×1 mm,同时保证仪器检测声速角度<60°。
高频超声:高频超声诊断仪(型号:飞利浦IU22)对患者实施检查,探头频率:7.5 MHz,检查体位:左侧卧位、仰卧位,帮助摆放坐位、站位,检查范围同上,对患者病灶形态、位置、大小及数量等情况详细记录,检查采样体积:1 mm×1 mm×1 mm,仪器检测声速角度:<60°。
1.4 观察指标
①与手术病理诊断结果对比,评判腹部超声联合高频超声诊断良性胆囊息肉样病变的准确度。②对胆固醇息肉、炎性息肉、胆囊腺瘤的声像图表现情况进行分析。
1.5 统计方法
采用SPSS 20.0统计学软件进行数据分析,计数资料以频数及百分比(%)表示,组间差异比较以χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 腹部彩超联合高频超声的诊断结果
腹部彩超联合高频超声诊断良性胆囊息肉样病变结果与手术病理诊断结果对比,漏诊2例,误诊2例,诊断准确度为96.00%(96/100),诊断准确度较高,见表1。

表1 腹部彩超联合高频超声的诊断结果Table 1 Diagnostic results of abdominal color Doppler ultrasound combined with high-frequency ultrasonography
2.2 腹部彩超联合高频超声的声像图表现
胆固醇息肉、炎性息肉及胆囊腺瘤在病灶部位、病灶数量以及病灶形态的声像图表现上差异有统计学意义(P<0.05),见表2。
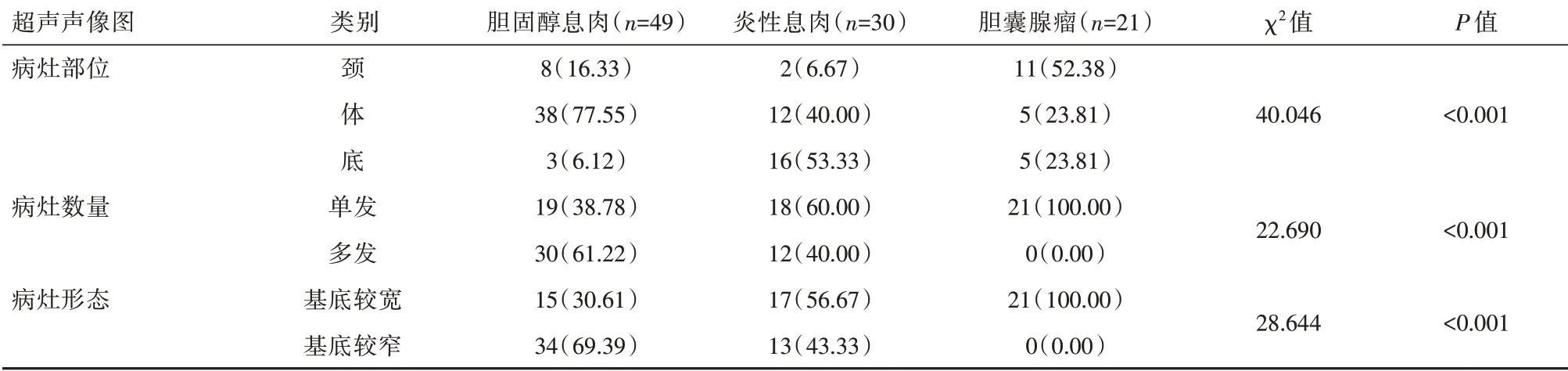
表2 腹部彩超联合高频超声的声像图表现[n(%)]Table 2 Sonographic manifestations of abdominal color Doppler ultrasound combined with high-frequency ultrasound[n(%)]
3 讨论
近些年来,良性胆囊息肉样病变患者人数趋于增多,原因是处于工业化步伐不断加快的现代社会,环境污染问题严重,生活工作节奏加快,饮食习惯及生活作息习惯不规范,导致疾病发病因素逐年增多[5]。良性胆囊息肉样病变主要是指胆囊黏膜位置出现局限性隆起,发病率交稿,对患者健康造成影响。当前对该疾病类型大致分为以下几类:胆固醇性息肉、炎性息肉、腺肌瘤等,而最为常见为胆固醇性息肉[6]。同时,良性胆囊息肉病变发病位置、致病因素不同下所表现出超声特征也不同,且临床检查中,因病灶大小、位置等均存在重叠、相似的情况,又因不同类型病变之间界限模糊,增加疾病诊断难度。且疾病早期阶段,表现不显著,单一检查易造成忽视,疾病整体检出率偏低[7-8]。
当前临床诊断中,影像学检查作为其中常见措施之一,可判别病灶位置、性质、大小等,若检查中息肉>10 mm,则一般诊断为恶性,且经超声检查,恶变息肉显示为中、低回声的表现特征[9]。早期胆囊癌易与结石、息肉混淆,早期阶段患者无任何明显特征表现,仅部分患者表现出腹部疼痛、呕吐、食欲不振等,难以做出精确诊断。腹部彩超联合高频超声的应用,即可辨别息肉、胆囊壁情况,为临床诊断胆囊息肉样病变提供有效依据[10]。
当前彩色多普勒超声被广泛用于临床各类疾病诊断中,作为一类新型诊断技术可有效鉴别疾病良恶性,在腹腔内疾病诊断中、心脑血管梗死疾病狭窄程度中广泛应用。而当前腹部超声、高频超声联合应用下可做到互补,具有显像清晰度高、连续性及立体型等特点,有助于影像医师观察病灶病变位置,且操作方式无创,患者无痛苦,且短时间内可获得检查结果,可作为临床诊断胆囊息肉样病变首选检查方式[11-12]。本研究得出,腹部彩超联合高频超声诊断良性胆囊息肉样病变结果与手术病理诊断结果对比,漏诊2例,误诊2例,诊断准确度为96.00%(96/100),表明腹部彩超联合高频超声诊断良性胆囊息肉样病变的准确度较高。对影像特征表现分析上,胆固醇息肉、炎性息肉以及胆囊腺瘤在病灶部位、病灶数量及病灶形态的声像图表现差异有统计学意义(P<0.05)。对胆囊息肉样病变诊断中,高频超声可克服低频探头所致影像不清晰的弊端,清晰显示病变增厚囊壁的内部结构。但高频超声用于位置较深的胆囊息肉样病变诊断中,往往成像模糊,为此,需联合其他检查进行诊断。腹部超声下,清晰显示出病灶部位、大小、形态及边界情况等信息,为临床医师诊断及后期治疗方案拟定提供依据[13-14]。有研究结果指出,胆囊息肉样病变患者,经腹部彩超诊断对疾病类型诊断具有较高参考价值,但同时,该类检查对相似病变如胆囊结石、胆囊息肉样病变检查特异度偏低,与高频超声联合下,可清晰显示出微血管循环,弥补腹部超声不足,因此,将上述两者联合应用下,可有效提高诊断准确率[15]。在宋兵[16]的研究中显示,高频超声联合腹部彩超应用于良性胆囊息肉样病变诊断中,与手术病理诊断结果相比,其诊断准确度为96.00%(192/200),与本研究结果一致。所以,上述两种方式联合用于诊断息肉样病变整体效果显著。同时,本研究中,腹部超声联合高频超声对良性胆囊息肉样病变患者图像特征进行分析,结果显示,病灶发生部位表现上,胆固醇息肉多见于胆囊体部,炎性息肉多见于胆囊底部,胆囊腺瘤多见于胆囊颈部;病灶数量表现上,胆固醇息肉多为多发,炎性息肉及胆囊腺瘤多为单发;病灶形态表现上,胆固醇息肉基底较窄占比较高,炎性息肉、胆囊腺瘤基底较宽占比较高。以上信息表明不同胆囊息肉样病变的病灶的部位、数量及形态的声像图表现上存在差异性。对临床影像学医师而言,可依据上述胆囊息肉样病变的不同影像表现进行鉴别诊断,为临床医师进行后续治疗提供合理依据。腹部彩超联合高频超声诊断胆囊息肉样病变价值较高,两种方式联合可实现优势互补,提升检查准确率,降低误诊和漏诊的发生风险[17-18]。
综上所述,临床在良性胆囊息肉样病变诊断中予腹部彩超联合高频超声,其诊断准确度较高,可及时分析病变程度、疾病类型、病变部位等,且依据上述信息可为临床诊断、后期治疗方案拟定提供合理依据。
