血管介入治疗颅内动脉瘤的临床效果*
2022-09-09李儒烨齐斐陈超常乐冯世波
李儒烨 齐斐 陈超 常乐 冯世波
颅内动脉瘤属于脑血管疾病,发病因素主要以先天性因素、动脉硬化、感染等为主,本病也是引起自发性蛛网膜下腔出血的重要原因。患者动脉瘤一经破裂出血,发病急剧,患者多伴有剧烈疼痛、单侧眼睑下垂、瞳孔散大等症状[1],严重时可出现频繁呕吐、大汗淋漓等危及性命的症状,幸存患者仍存在反复出血的可能。颅内动脉瘤夹闭术、血管介入术属于临床常见手术,患者疾病进展可经上述两种手术加以缓解,术后可获得理想的效果[2]。颅内动脉瘤夹闭术不仅能清除脑内血肿,也能减轻血管痉挛,抑制蛛网膜下腔出血,但此项手术需要开颅治疗,操作较为复杂,治疗效果可能受到影响[3]。血管介入归属于微创技术之一,手术过程对机体创伤较小,手术具有较高的成功率,且操作起来更加方便、安全。鉴于此,本研究对武汉市汉口医院收治的颅内动脉瘤患者分别实施颅内动脉瘤夹闭术与血管介入手术,旨在对比两种手术对患者的临床效果及重要指标的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2020年5月-2021年5月本院收治的颅内动脉瘤患者108例作为本次研究的对象。纳入标准:(1)符合文献[4]颅内动脉瘤相关诊断标准;(2)发病至手术时间 <72 h;(3)临床资料完整。排除标准:(1)恶性肿瘤;(2)肝肾功能严重衰竭;(3)凝血功能障碍;(4)精神疾病;(5)合并其他心血管疾病。依据随机数字表法将入选患者分为血管组及夹闭组,其中血管组54例,男32例,女22例;年龄51~82岁,平均(67.65±4.21)岁;病灶部位:前交通动脉24例,后交通动脉16例,后循环动脉14例;Hunt-Hess分级:Ⅰ、Ⅱ级34例,Ⅲ、Ⅳ级20例。夹闭组54例,男33例,女21例;年龄52~81岁,平均(67.71±4.31)岁;病灶部位:前交通动脉25例,后交通动脉14例,后循环动脉15例;Hunt-Hess分级:Ⅰ、Ⅱ级37例,Ⅲ、Ⅳ级17例。两组上述数据相较差异无统计学意义(P>0.05),有可比性。患者、家属同意本研究,本院伦理委员会同意本研究。
1.2 方法
夹闭组应用颅内动脉瘤夹闭术,方法为:患者行气管插管后进行全身麻醉,体位以仰卧位为主,选择头架,以固定患者头部,适度将患者同侧肩膀抬高,对手术区域实施计划,选择碘伏行常规消毒,铺上4层以上无菌巾单,术前,需完成手术准备工作,完成后开始实施手术。应用翼点入路,于患者颧骨上耳屏前1 cm处,做一切口,弧形,切口长7.5 cm,将皮瓣进行分离,在颞上线与冠状缝交界处上方钻孔,位于碟骨嵴2/3处,将其部位磨平,充分显露颅底视线。在患者的脑膜固定状态下,将硬膜及侧裂池剪开并打开,将外侧裂池、颈动脉池与交叉池3处给予分离,在脑脊液释放的状态下,降低颅内压。在前交通动脉处,将瘤颈给予分离,夹闭动脉瘤,调整瘤夹的位置,确定动脉瘤给予闭合,止血完成后,缝合脑膜。术后抗感染治疗。
血管组实施血管内介入术,方法为:术前,应用血管造影对患者全身进行全方位评估,了解瘤体大小、位置等情况。在气管插管的基础上给予患者全身麻醉,进行为时2 h的全身肝素化。在患者动脉瘤同侧股动脉中置入导管,依据血管造影选择最佳的置管角度,医生在路径图的指引下在患者动脉瘤内、中、外1/3处置入塑性微导管。弹簧圈需选择合适的,可根据动脉瘤的形态,而后进行填塞,一个弹簧圈填塞完成后,松弛导管导丝,检查弹簧圈是否稳定,在血管造影的直视下观察填塞紧密与否,载流动脉通畅与否,若不符合紧密要求则可继续填塞,填塞至紧密。利用沙袋给予穿刺部位压迫,术后1 d需要对患者卧床制动。术后行抗感染治疗。
1.3 观察指标及评价标准
(1)手术效果:比较两组的手术时间、术中出血量、住院时间。(2)核转录因子κB(NF-κB)与基质金属蛋白酶9(MMP-9):采取患者空腹静脉血2 ml,离心静置,待冰箱中保存,应用酶联免疫吸附试验对患者的NF-κB、MMP-9进行检测。(3)并发症:比较两组脑水肿、血管痉挛、颅内感染等并发症发生情况。
1.4 统计学处理
数据分析采用SPSS 22.0统计学软件,手术效果、NF-κB、MMP-9水平等计量资料以(±s)表示,组间相较采用t检验,总并发症发生率等计数资料以率(%)表示,组间相较采用χ2检验;以P<0.05为差异有统计学意义
2 结果
2.1 两组疗效比较
血管组手术时间、住院时间显著短于夹闭组,术中出血量少于夹闭组,差异有统计学意义(P<0.05),见表 1。
表1 两组疗效比较(±s)
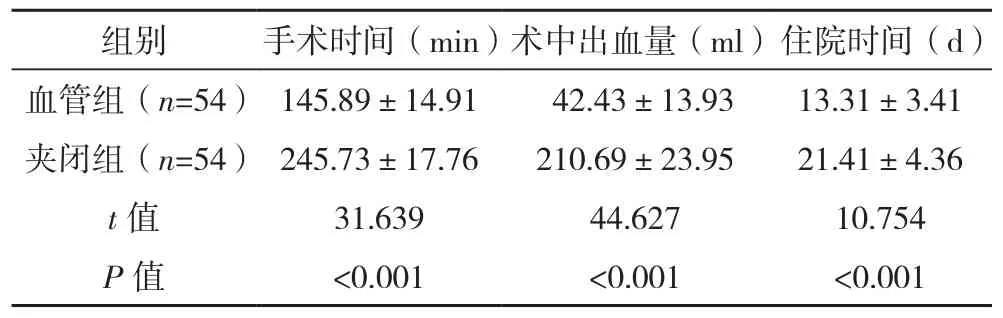
表1 两组疗效比较(±s)
组别 手术时间(min)术中出血量(ml)住院时间(d)血管组(n=54) 145.89±14.91 42.43±13.93 13.31±3.41夹闭组(n=54) 245.73±17.76 210.69±23.95 21.41±4.36 t值 31.639 44.627 10.754 P 值 <0.001 <0.001 <0.001
2.2 两组NF-κB、MMP-9水平比较
术前,两组NF-κB、MMP-9水平相较,差异无统计学意义(P>0.05);术后3个月,两组NF-κB、MMP-9水平较术前呈现显著降低趋势,且血管组NF-κB、MMP-9水平显著低于夹闭组,差异有统计学意义(P<0.05),见表2。
表2 两组NF-κB、MMP-9水平比较(±s)
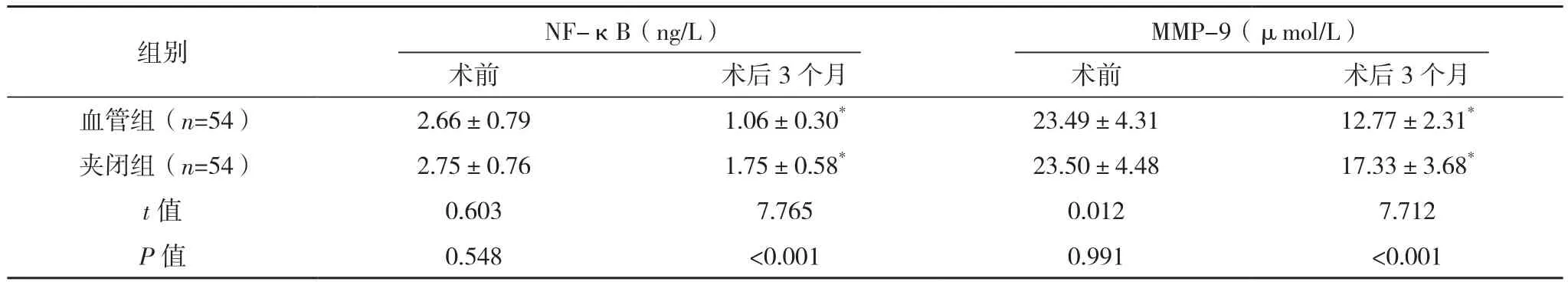
表2 两组NF-κB、MMP-9水平比较(±s)
*与本组术前相较,P<0.05。
组别 NF-κB(ng/L)MMP-9(μmol/L)术前 术后3个月 术前 术后3个月血管组(n=54) 2.66±0.79 1.06±0.30* 23.49±4.31 12.77±2.31*夹闭组(n=54) 2.75±0.76 1.75±0.58* 23.50±4.48 17.33±3.68*t值 0.603 7.765 0.012 7.712 P值 0.548 <0.001 0.991 <0.001
2.3 两组并发症发生率比较
血管组、夹闭组的并发症发生率分别为1.85%、12.96%,差异有统计学意义(P<0.05),见表3。
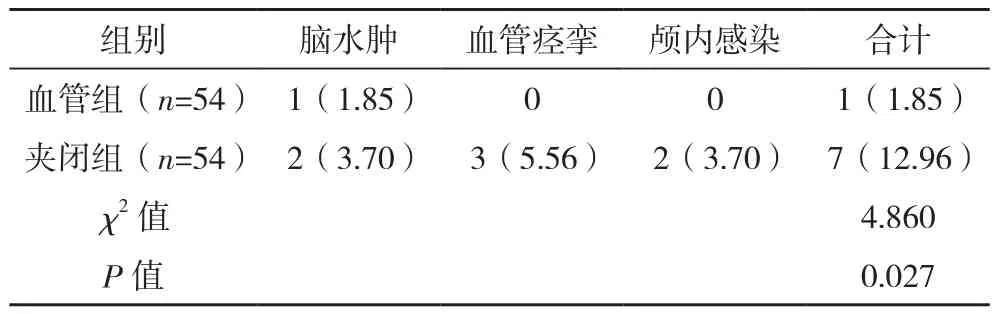
表3 两组并发症发生率比较[例(%)]
3 讨论
颅内动脉瘤的发病率为2%~3%,血管壁剪应力高的分支部位是本病的诱发区域[5]。组织学所持有的观点认为,脑动脉瘤的出现主要是血管壁内弹性层纤维减少,颅内动脉瘤一旦出现破裂,则会出现蛛网膜下腔出血,其属于多见的急性脑血管意外[6]。此类意外一经发生,患者可伴有脑积水、脑血管痉挛等,因为上述疾病,患者可出现偏瘫、意识障碍、甚至死亡等严重结局[7]。
目前,颅内动脉瘤主要通过手术治疗,常见的手术方法有2种,一种为传统的颅内动脉瘤夹闭术,该术式在临床中应用较广,对蛛网膜下腔出血具有抑制作用,能有效清除脑内血肿,减轻血管痉挛,还能预防动脉瘤的再次破裂。优点虽多,但手术需要开颅治疗,手术步骤相对复杂,可能诱发蛛网膜下腔的反复出血,影响预后。另一种为血管介入术,是一种微创手术,其广泛应用于临床,应用前景比较理想[8-9]。由于本术式属于微创,其对机体造成的创伤较小,手术成功率高,患者更能得到较好、较快的恢复,整个手术对脑组织的损伤也较小,安全可靠[10]。
理想术式在于减少创伤、手术时间短、术中出血量少,这样有助于促进患者的快速康复。本研究对比了颅内动脉瘤夹闭术与血管介入术的疗效差异,结果显示,与颅内动脉瘤夹闭术相比,血管介入术的手术时间更短、术中出血量更少,患者的住院时间明显缩短,并发症发生率更低,差异均有统计学意义(P<0.05)。这证明血管内介入术在具体操作时对患者的创伤较小,操作较简便,手术时间大大缩短,由于创伤少,患者并发症少,其住院时间也比行颅内动脉瘤夹闭术更短,手术安全性、有效性均较高。
动脉管壁切应力与颅内动脉瘤的形成、发展等密切相关[11],而动脉壁会产生慢性炎症,炎症的产生可诱发多种动脉性疾病的发病机制,是共同病理学的主要特征。NF-κB是颅内动脉瘤形成过程中的关键分子,颅内动脉瘤初期,NF-κB可被激活,上调下游基因的表达,大量炎性细胞附在动脉瘤血管壁中,诱导平滑肌细胞和血管壁内皮细胞分泌发生改变,可对动脉管壁造成一定的破坏作用[12]。
MMP-9主要由上皮细胞和巨噬细胞所产生,在很多动脉瘤疾病中,其MMP-9水平呈不同程度增高趋势,其参与着颅内动脉瘤的发生、发展。本研究结果显示,术后3个月,两组的NF-κB、MMP-9较术前呈明显降低趋势,且血管组的NF-κB、MMP-9水平低于夹闭组(P<0.05)。这说明,血管介入术能明显改善患者体内NF-κB及MMP-9水平,有效阻止动脉瘤的破裂和持续发展,而手术创伤较小,NF-κB等指标恢复更快,有助于开展后续治疗。
综上所述,血管介入术治疗颅内动脉瘤效果理想,缩短患者手术时间与住院时间,有助于促进临床指标的快速恢复,术后并发症少,安全性高。
