面弓和哥特式弓在咬合关系不稳定的无牙颌患者全口义齿修复中的应用价值
2022-09-06吴伟海林宵辉赵殿才
吴伟海,林宵辉,赵殿才
[作者单位] 528000 广东 佛山,广东省人民医院南海医院
无牙颌不仅与牙周病、龋齿、创伤等因素有关,老年生理性退行性改变亦会导致牙龈萎缩、牙根暴露、牙槽骨吸收,造成牙松动脱落[1-2]。牙列缺失对患者日常生活、营养状况、发音功能、美观度等多方面均会造成不良影响[3-4]。全口义齿修复是临床治疗无牙颌重要方案之一,但由于无牙颌因牙尖交错位不复存在,咬合关系不稳定,如何准确地确定水平颌位关系、保持全口义齿咬合接触与肌肉、关节协调一致,成为全口义齿修复成功的关键[5-6]。目前医学领域尚无统一的水平颌位关系确认方法,主要包括直接咬合法、哥特式弓描记法、哥特式弓描记法与面弓转移颌位关系法等,但哪种方法修复对患者咀嚼效率、患者满意度、生活质量改善更优仍存在一定争议。基于此,本研究选取广东省人民医院南海医院咬合关系不稳定的无牙颌患者为研究对象,探究面弓和哥特式弓在全口义齿修复中的具体应用效果。
1 资料与方法
1.1 资料来源
选取2017 年1 月至2021 年2 月在广东省人民医院南海医院就诊的咬合关系不稳定的无牙颌患者62 例,依照修复过程中水平颌位关系确认方法不同分为3 组,对照组20 例,观察A 组21 例,观察B 组21 例。对照组男9 例,女11 例,年龄65~87 岁[(74.65±4.06)岁],首次修复15 例,再修复5 例。观察A 组男9 例,女12 例,年龄67~89[(76.01±4.35)岁],首次修复17 例,再修复4 例。观察B 组男8 例,女13 例,年龄66~89[(75.28 ± 4.50)岁],首次修复16 例,再修复5 例。纳入标准:(1)无牙颌;(2)牙槽嵴形态为第一、二类;(3)患者身体健康,口腔黏膜质地、颜色正常;(4)病历资料完整。排除标准:(1)存在软组织增生;(2)异常分泌唾液;(3)颌位、咬合、颞下颌关节等出现异常弹响、压痛;(4)合并严重认知功能障碍、精神病史。3 组性别、年龄、修复情况比较差异无统计学意义(P>0.05)。
1.2 方法
3 组均通过成品托盘加藻酸盐获取初印模,制作个别托盘,整塑边缘,制成终印模后灌模,各制作3 个上颌、下颌基托,依次标记为1 号、2 号、3 号。确定平面,保持颌平面前部、瞳孔连线平行,制作下颌蜡堤,并对垂直方向的距离进行明确。
3 组采用不同方法确认水平颌位关系:(1)对照组采用直接咬合法确认水平颌位关系,患者佩戴1 号上颌基托,持续进行开闭口运动,然后佩戴1 号下颌基托,从左右两侧扶持下颌骨直至正中咬合,确认垂直方向距离;取出上下颌基托,冷水降温后放回患者口中,进行开闭口活动,将上下颌模型在半可调试合架上调试。(2)观察A 组采用哥特式弓描记法确认水平颌位关系,采用瑞士Geneva 哥特式弓描记仪固定在2 号上下颌基托后指导患者佩戴,前后左右活动,标记出上颌描记板中痕迹,再次佩戴并进行前后左右活动,详细记录运动轨迹,确认水平颌位关系后固定于可调颌架上。(3)观察B 组采用哥特式弓描记法与面弓转移颌位关系法确定水平颌位关系,采用哥特式弓描记法制作3 号上下颌基托,经转移台、面弓(德国Girrbach 公司)将上下颌模型固定于半可调颌架上。3 组分别完成全口义齿,就位后检查基托边缘对唇颊舌活动是否有影响,在保持垂直方向距离不变的前提下调颌。
1.3 观察指标
1.3.1 覆合变量、覆盖变量 3 组分别于调颌前后对覆合变量、覆盖变量测量对比。
1.3.2 咀嚼效率 参照李艳琳等[7]称重法计算患者咀嚼效率,具体方法如下:取3 g 干熟花生米,咀嚼20 次后漱口吐出残渣,过筛(200 目)后干燥,称取花生米残渣重量。3 组均于修复后1 周、1 个月、3 个月、6 个月各进行一次咀嚼测试。根据以下计算公式计算:咀嚼效率=(咀嚼花生米总重量-剩余残渣重量)/咀嚼花生米总重量×100%。
1.3.3 患者满意度 参照徐江等[8]全口义齿修复患者满意度调查问卷进行评估,包括固位功能、咀嚼功能、语音功能、舒适度、美观度5 项内容,各项均为0~10 分,分数越高患者满意度越高。3 组均于修复后1 周、1 个月、3 个月、6 个月各评价一次。
1.3.4 口腔健康影响程度量表14(OHIP⁃14)[9]评分 3 组均于修复前、修复6 个月进行OHIP⁃14 评分,共4 个维度,分别为口腔疼痛、心理状态、身体机能、独立能力,其中口腔疼痛、心理状态、身体机能均包含3 个条目,独立能力包含5 个条目,每个条目记0~4 分,分别表示从没有、很少、有时、经常、很经常,评分结果与生活质量呈负相关。
1.4 统计学处理
使用SPSS 25.0 分析数据。计量资料经Bartlett 方差齐性检验与Kolmogorov⁃Smirnov 正态性检验确认具备方差齐性且近似服从正态布,以±s 描述,均满足球形假设时无需矫正;配对t检验组内数据差异,单因素方差及SNK⁃q检验分析多组间数据差异。双侧检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 调颌前后覆合变量、覆盖变量比较
3 组调颌前覆合变量、覆盖变量比较,差异无统计学意义(P>0.05);调颌后3 组覆合变量、覆盖变量均降低,且观察B 组低于观察A 组和对照组(P<0.05)。见表1。
表1 3 组咬合关系不稳定的无牙颌患者调颌前后覆合变量和覆盖变量比较(mm,±s)
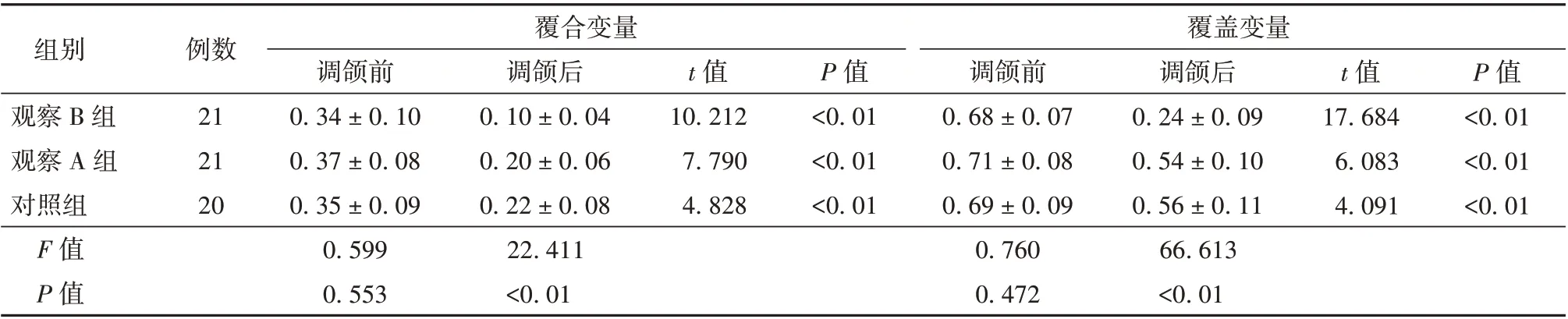
表1 3 组咬合关系不稳定的无牙颌患者调颌前后覆合变量和覆盖变量比较(mm,±s)
组别观察B 组观察A 组对照组F 值P 值例数21 21 20覆合变量覆盖变量调颌前0.34±0.10 0.37±0.08 0.35±0.09 0.599 0.553调颌后0.10±0.04 0.20±0.06 0.22±0.08 22.411<0.01 t 值10.212 7.790 4.828 P 值<0.01<0.01<0.01调颌前0.68±0.07 0.71±0.08 0.69±0.09 0.760 0.472调颌后0.24±0.09 0.54±0.10 0.56±0.11 66.613<0.01 t 值17.684 6.083 4.091 P 值<0.01<0.01<0.01
2.2 咀嚼效率比较
3 组修复后1 周咀嚼效率相比,差异无统计学意义(P>0.05);修复后1 个月、3 个月、6 个月3 组咀嚼效率逐渐升高,且观察B 组高于观察A 组和对照组(P<0.05)。见表2。
表2 3 组咬合关系不稳定的无牙颌患者咀嚼效率比较(%,±s)
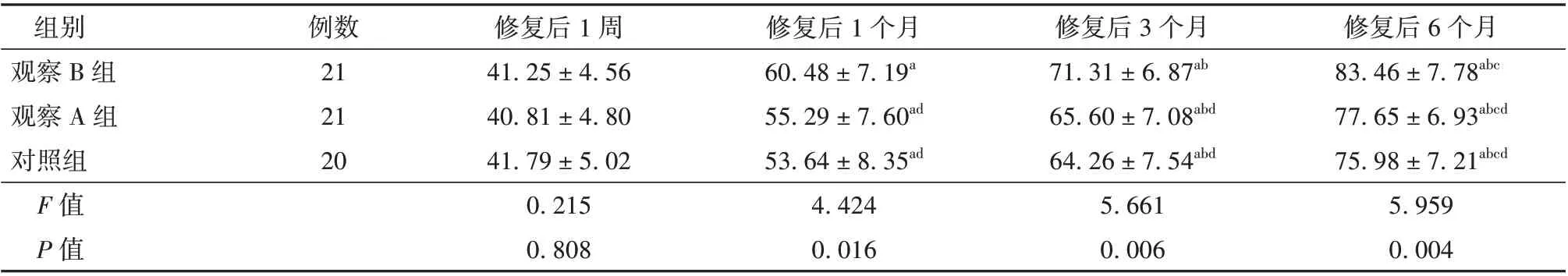
表2 3 组咬合关系不稳定的无牙颌患者咀嚼效率比较(%,±s)
注:与修复后1 周比较aP<0.05;与修复后1 个月比较bP<0.05;与修复后3 个月比较cP<0.05;与观察B 组比较dP<0.05
组别观察B 组观察A 组对照组F 值P 值修复后6 个月83.46±7.78abc 77.65±6.93abcd 75.98±7.21abcd 5.959 0.004例数21 21 20修复后1 周41.25±4.56 40.81±4.80 41.79±5.02 0.215 0.808修复后1 个月60.48±7.19a 55.29±7.60ad 53.64±8.35ad 4.424 0.016修复后3 个月71.31±6.87ab 65.60±7.08abd 64.26±7.54abd 5.661 0.006
2.3 修复满意度比较
修复后1 个月、3 个月、6 个月3 组咀嚼功能逐渐升高,且观察B 组高于观察A 组和对照组(P<0.05)。修复后1 周、1 个月、3 个月、6 个月3 组舒适度呈升高趋势,且观察B 组高于观察A 组和对照组(P<0.05)。见表3。
表3 3 组咬合关系不稳定的无牙颌患者修复满意度比较(分,±s)
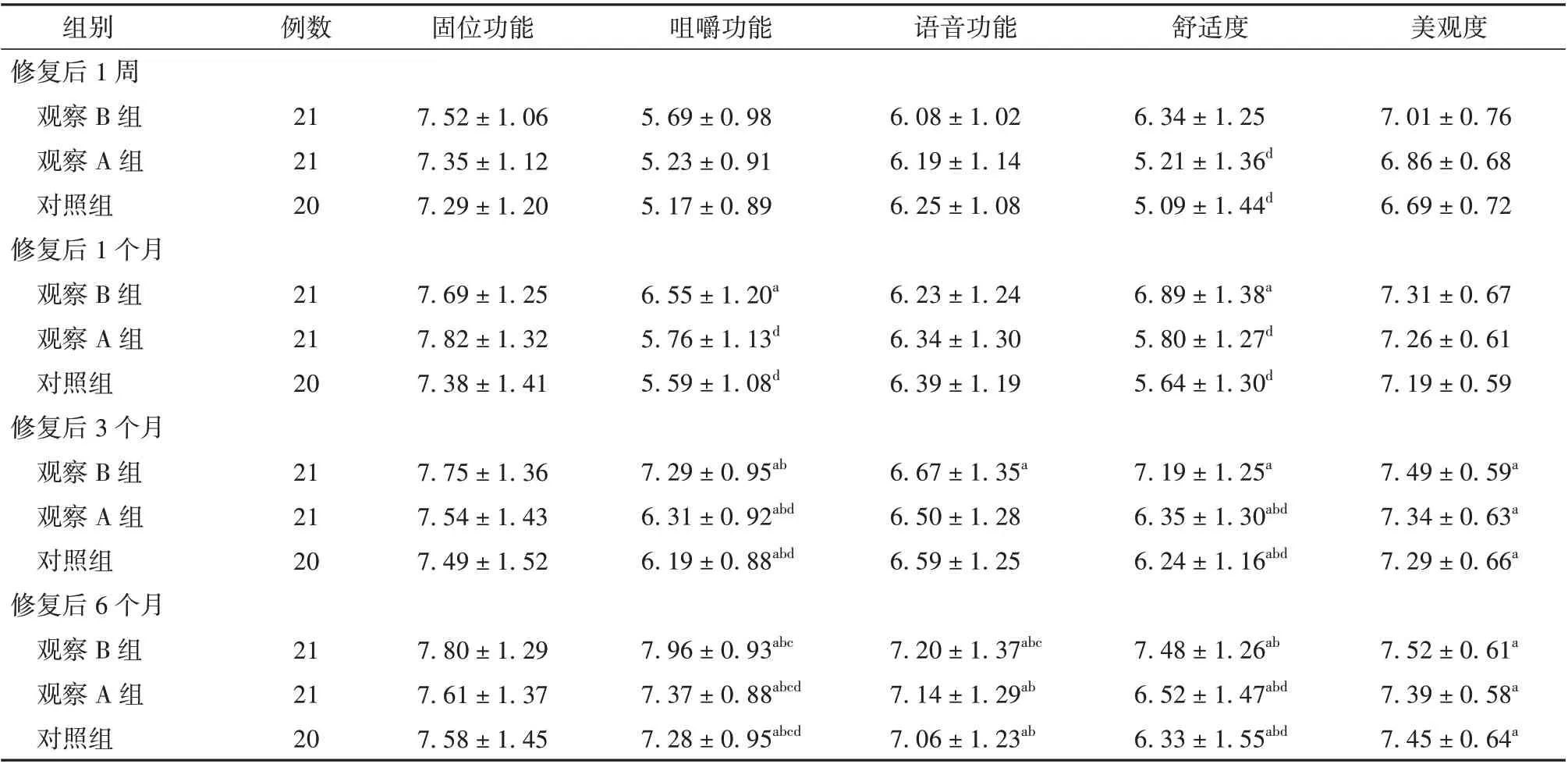
表3 3 组咬合关系不稳定的无牙颌患者修复满意度比较(分,±s)
注:与修复后1 周比较aP<0.05;与修复后1 个月比较bP<0.05;与修复后3 个月比较cP<0.05;与观察B 组比较dP<0.05
组别修复后1 周观察B 组观察A 组对照组修复后1 个月观察B 组观察A 组对照组修复后3 个月观察B 组观察A 组对照组修复后6 个月观察B 组观察A 组对照组例数固位功能咀嚼功能语音功能舒适度美观度21 21 20 7.52±1.06 7.35±1.12 7.29±1.20 5.69±0.98 5.23±0.91 5.17±0.89 6.08±1.02 6.19±1.14 6.25±1.08 6.34±1.25 5.21±1.36d 5.09±1.44d 7.01±0.76 6.86±0.68 6.69±0.72 21 21 20 7.69±1.25 7.82±1.32 7.38±1.41 6.55±1.20a 5.76±1.13d 5.59±1.08d 6.23±1.24 6.34±1.30 6.39±1.19 6.89±1.38a 5.80±1.27d 5.64±1.30d 7.31±0.67 7.26±0.61 7.19±0.59 21 21 20 7.75±1.36 7.54±1.43 7.49±1.52 7.29±0.95ab 6.31±0.92abd 6.19±0.88abd 6.67±1.35a 6.50±1.28 6.59±1.25 7.19±1.25a 6.35±1.30abd 6.24±1.16abd 7.49±0.59a 7.34±0.63a 7.29±0.66a 7.52±0.61a 7.39±0.58a 7.45±0.64a 21 21 20 7.80±1.29 7.61±1.37 7.58±1.45 7.96±0.93abc 7.37±0.88abcd 7.28±0.95abcd 7.20±1.37abc 7.14±1.29ab 7.06±1.23ab 7.48±1.26ab 6.52±1.47abd 6.33±1.55abd
2.4 OHIP⁃14 评分比较
3 组修复前OHIP⁃14 各维度及总评分相比,差异无统计学意义(P>0.05);修复后6 个月3 组独立能力评分低于修复前(P<0.05),但组间比较差异无统计学意义(P>0.05),3 组口腔疼痛、心理状态、身体机能及OHIP⁃14 总评分低于修复前,且观察B 组低于观察A组和对照组(P<0.05)。见表4。
表4 3 组咬合关系不稳定的无牙颌患者OHIP⁃14 评分比较(分,±s)
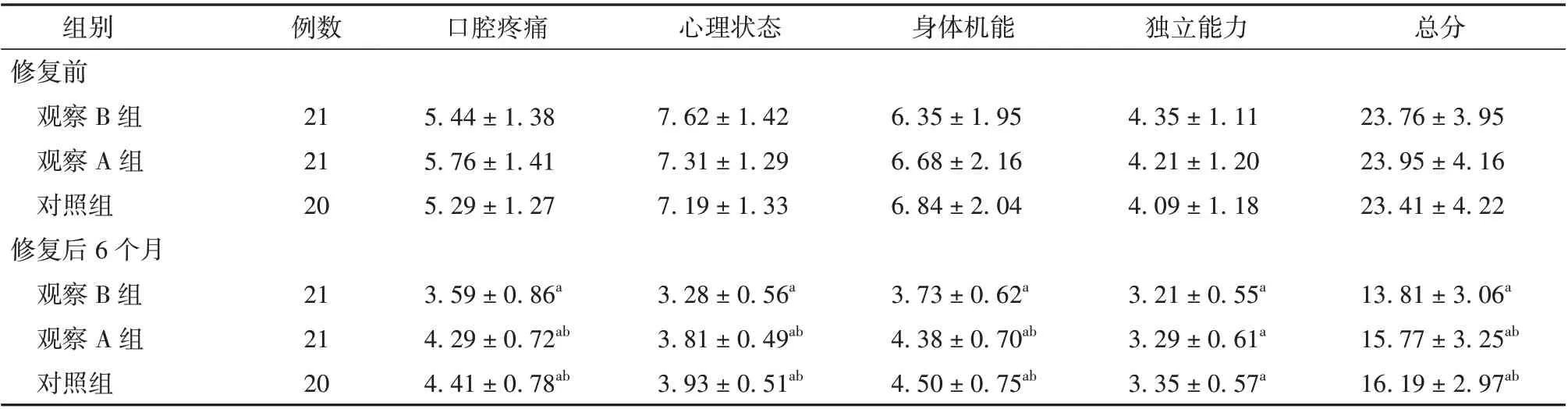
表4 3 组咬合关系不稳定的无牙颌患者OHIP⁃14 评分比较(分,±s)
注:与修复前比较aP<0.05;与观察B 组比较bP<0.05;OHIP⁃14 为口腔健康影响程度量表
组别修复前观察B 组观察A 组对照组修复后6 个月观察B 组观察A 组对照组例数口腔疼痛心理状态身体机能独立能力总分21 21 20 5.44±1.38 5.76±1.41 5.29±1.27 7.62±1.42 7.31±1.29 7.19±1.33 6.35±1.95 6.68±2.16 6.84±2.04 4.35±1.11 4.21±1.20 4.09±1.18 23.76±3.95 23.95±4.16 23.41±4.22 13.81±3.06a 15.77±3.25ab 16.19±2.97ab 21 21 20 3.59±0.86a 4.29±0.72ab 4.41±0.78ab 3.28±0.56a 3.81±0.49ab 3.93±0.51ab 3.73±0.62a 4.38±0.70ab 4.50±0.75ab 3.21±0.55a 3.29±0.61a 3.35±0.57a
3 讨论
牙列缺失是影响老年患者口腔健康的重要问题之一,据统计,我国65~74 岁老年人中86% 存在牙列缺失,其中全口牙列缺失占7%[10-11]。近些年随着人口寿命增加,牙列缺失成为无牙颌时间延长,加之老年患者牙槽嵴情况复杂,全口义齿修复难度较大。如何提高修复效果成为口腔科医师研究重点。
颌位关系确定是全口义齿修复的重要步骤,准确的颌位关系不仅有利于促进患者咬合关系、咀嚼肌恢复,还可使颌下关节更加协调,对行使正常功能具有重要意义[12]。哥特式弓描记法在确定水平颌位系时,下颌需多次进行前后及侧向运动,描记针指向哥特弓顶点时提示下颌处于后退接触位,是目前唯一能客观观察下颌后退程度的方法,可使颌位关系清晰、明确,这种操作具有良好的可重复性[13]。但与直接咬合法相比,操作较为复杂,费时费力,所以在临床中推广受限。而面弓则可将上颌与颞下颌关节之间的位置关系转移至架上,保持固定于牙合架上的上颌模型与牙合架的髁球间位置关系与人体的一致,在全口义齿修复中的重要性已得到学者认可,有助于避免由于转动中心位置造成全口义齿人工牙在架上的咬合接触关系、接触滑动运动轨迹与义齿戴入后的实际情况出现差异[14-15]。阎川等[16]学者研究结果表明,采用哥特式弓和面弓法明确水平颌位关系可促进覆盖变量、覆合变量降低。本研究面弓和哥特式弓应用于咬合关系不稳定的无牙颌患者进行全口义齿修复中,结果发现,可有效减少覆合变量、覆盖变量,与上述研究结果相似,且有助于提高患者咀嚼效率。
近年来随着医学继发发展,人们就医观念逐渐转变,义齿修复的作用不再局限于恢复患者缺失部位形态、功能,患者生理、心理等多方面需求亦得到重视,患者的治疗满意度成为临床评价修复效果的重要指标之一。本研究还发现,修复后不同方法的固位功能、语音功能、美观度恢复效果相当,但观察B 组在咀嚼功能、舒适度方面的满意度更优。准确的颌位关系更符合患者生理功能,具有较高的舒适度,对改善患者的生活质量具有积极意义。本研究对3 组患者生活质量进行评价,发现面弓和哥特式弓应用于咬合关系不稳定的无牙颌患者,在改善患者口腔疼痛、心理状态、身体机能等方面具有显著效果。但哥特式弓并不适用于所有患者,如舌体偏大者、牙槽嵴吸收严重者、颌骨前突或后缩明显者因基托稳定性差会对记录准确性造成干扰。如何进一步提高记录准确性可作为今后研究方向。
综上所述,面弓和哥特式弓可为咬合关系不稳定的无牙颌患者提供可靠的颌位记录方法,应用于全口义齿修复中可减少覆合变量、覆盖变量,在改善咀嚼效率、患者满意度、生活质量等方面均有显著效果。
