2 型糖尿病肾病患者血浆纤溶酶原激活物抑制剂1 及核因子E2 相关因子2 水平变化及临床意义
2022-08-30辛欢欢张云良
王 翯,辛欢欢,田 茜,翟 娜,张 浩,张云良
糖尿病肾病(DKD)是糖尿病慢性微血管病变之一,若延误诊治可进入终末期肾病,因此尽早防治有重大意义。 DKD 发生机理复杂,可能与血液纤溶功能下降及氧化应激密切相关[1]。 血浆纤溶酶原激活物抑制剂1(PAI-1)是纤溶系统的主要负反馈调节因子可影响肾小球基底膜基质降解及滤过率[2]。核因子E2 相关因子2(Nrf2)是细胞抗氧化应激反应中的关键因子,可减少细胞外基质的沉积,促进纤溶系统启动,发挥对肾脏的保护作用[3]。本研究观察不同尿白蛋白/肌酐比值(UACR)糖尿病患者血浆PAI-1 和Nrf2 水平的变化,探讨其临床意义。
1 对象与方法
1.1对象 收集2019 年10 月~ 2020 年12 月在河北省保定市第一中心医院内分泌科收治的2 型糖尿病(T2DM)患者167 例。 依据世界卫生组织糖尿病肾病分期标准,按UACR 水平将患者分为3 组:单纯2 型糖尿病组(DM 组)58 例:UACR <30 mg/g;微量蛋白尿组 (DKD1 组)59 例,30 ≤UACR ≤300 mg/g;大量蛋白尿组(DKD2 组)50 例,UACR >300 mg/g[4]。 排除标准:妊娠、哺乳期妇女;合并严重肝肾功能异常 [谷丙转氨酶 (ALT)、 谷草转氨酶(AST)≥3 倍正常参考值上限; 肾小球滤过率(eGFR)≤60 ml/(min·1.73 m2)]、甲状腺疾病、全身性血液系统疾病、恶性肿瘤、严重的心脑血管疾病、继发性和恶性高血压等[5];肾脏原发疾病、感染、剧烈运动、 药物等可能导致尿蛋白增加的疾病及因素;3 月内应用过血管紧张素转换酶抑制剂或血管紧张素Ⅱ受体阻滞剂类药物、利尿剂、抗血小板药、抗凝药及影响纤溶活性药物。 选取同期体检的健康成年人45 例为健康对照组(NC 组)。 本研究经医院伦理委员会批准审核,全部研究对象均知情同意并签署知情同意书。
1.2方法 收集患者一般资料,包括性别、年龄、糖尿病(DM)病程、收缩压(SBP)、舒张压(DBP)、身高、体重,并计算体质量指数(BMI)。研究对象禁食8 ~10 h 后,于次日清晨采集外周静脉血10 ml,检测血浆空腹静脉血糖(FBG)、血清总胆固醇(TC)、三酰甘油(TG)、血肌酐(SCR)、血尿素氮(BUN)、ALT、AST、血清白蛋白(ALB)、糖化血红蛋白(HbA1c)、空腹胰岛素(FINS);计算稳态模型评估胰岛素抵抗指数(HOMA-IR), 公式HOMA-IR=FBG (mmol/L)×FINS(mU/L)/22.5[6]。 应用我国eGFR 课题协作组改良的简化MDRD 方程估算eGFR=186×(SCr)-1.154×(年龄)-0.203×(0.742 女性)×(1.233 中国人)[7]。DM 患者清晨7 点排空膀胱后,开始留取尿液至次日清晨7 点的最后1 次排尿,搅拌均匀后留取10 ml)检测尿微量白蛋白(mAlb)、尿肌酐及24 h 尿蛋白,计算尿白蛋白排泄率(UAE)及UACR[6]。 采用酶联免疫吸附法(ELISA)测定血清PAI-1 及Nrf2 的水平,操作过程严格按照试剂盒(上海酶联免疫生物科技有限公司,Elabscien) 说明书步骤,PAI-1 有效检测范围3 ~ 108 ng/L,Nrf2 有效检测范围0.2 ~ 10 ng/L,批内差异均<6%,批间差异均<10%。
1.3统计学处理 采用SPSS 23.0 软件进行数据分析,呈正态分布的计量资料以(±s)表示,多组间比较采用多因素方差分析;非正态分布的计量资料采用中位数或四分位间距[M(P25,P75)]表示,多组间比较采用Kruskal-WallisH检验。 应用Spearman相关分析法分析血清PAI-1 及Nrf2 与各代谢指标之间的相关性。 应用logistic 回归分析评估血清PAI-1 和Nrf2 与DKD 的关系,采用受试者工作特征曲线(ROC)评估两指标对DKD 诊断价值。 以P<0.05 为差异有统计学意义。
2 结果
2.1各组间一般资料比较 NC 组、DM 组、DKD1组及DKD2 组间性别、年龄、BMI、SBP 和DBP 水平差异均无统计学意义(P>0.05);糖尿病3 组间糖尿病病程差异无统计学意义(P>0.05)。
2.2各组间血清指标比较 4 组间TC、TG、ALT 及AST 水平比较差异无统计学意义(P>0.05);与NC组相比,DM 组、DKD1 组及DKD2 组FBG 及HbA1c明显升高,差异有统计学意义(P<0.05),但糖尿病3 组间差异无统计学意义 (P>0.05); 与NC 组相比, 糖尿病3 组TP 及ALB 水平明显下降,BUN 及SCR 水平显著升高,差异有统计学意义(P<0.05)。与NC 组 比 较,DM 组、DKD1 组 及DKD2 组 血 清PAI-1 水平依次升高,其中以DKD2 组最高,且组间两两比较差异有统计学意义 (P<0.05)。 各组间Nrf2 结果显示血清Nrf2 水平逐渐下降,且以DKD2组最低,差异有统计学意义(P<0.05)。 见表1。
表1 各组间血清指标比较(± s)
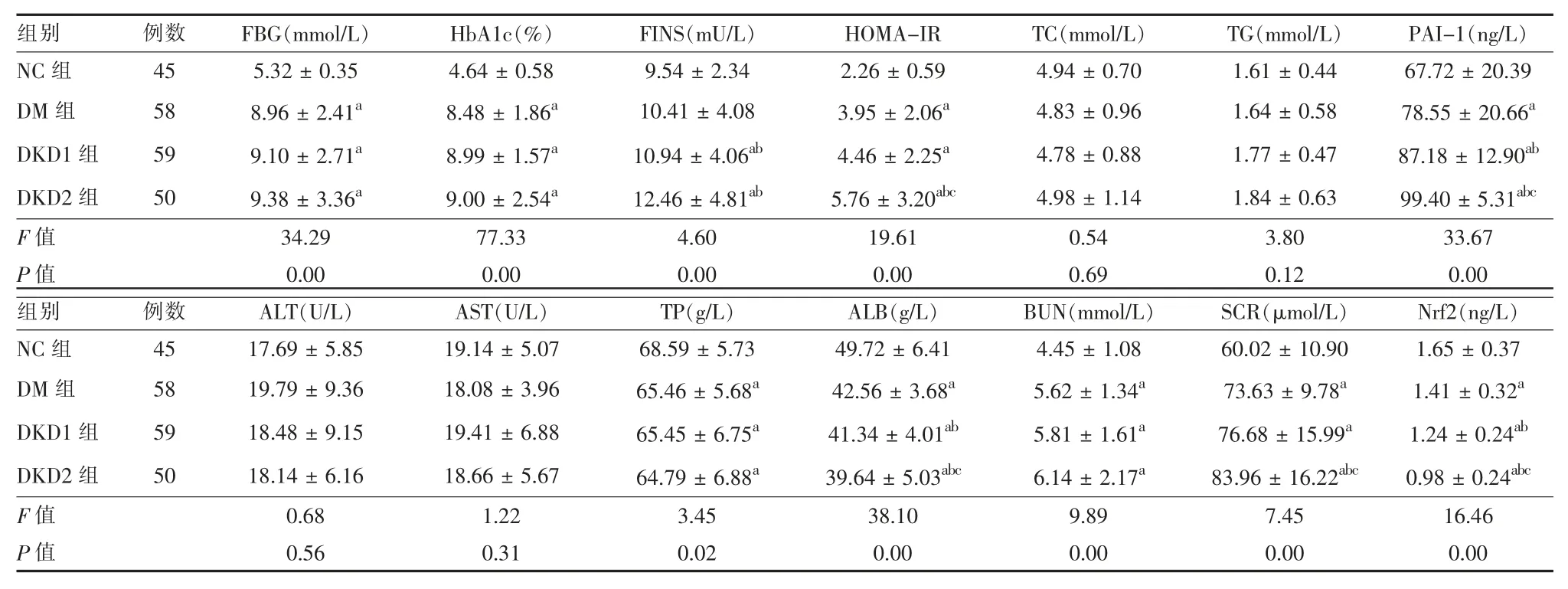
表1 各组间血清指标比较(± s)
注:与NC 组比较,aP <0.05;与DM 组比较,bP <0.05;与DKD1 组比较,cP <0.05
?
2.3各组间eGFR 及尿液相关指标比较 与NC 组比较,糖尿病3 组eGFR 水平明显升高,但DKD2 组水平明显低于DM 组及DKD1 组,差异有统计学意义(P<0.05)。 与DM 组相比,DKD1 组、DKD2 组中UALB、UAER 及UACR 水平均依次升高, 以DKD2组最高,差异有统计学意义(P<0.05)。 与DM 组相比,DKD2 组24 h 尿蛋白定量水平显著升高, 差异有统计学意义(P<0.05)。 见表2。

表2 各组间eGFR 及尿液相关指标比较
2.4血清PAI-1、Nrf2 与各影响因素Spearman 相关分析 血清PAI-1 与糖尿病病程、FBG、HbA1c、INS、HOMA-IR、SCR、UALB、UAER、UACR 及24 h尿蛋白呈正相关(r=0.17、0.24、0.26、0.16、0.29、0.18、0.49、0.52、0.56、0.43,P<0.05); 与ALB、Nrf2 呈负相关 (r=-0.33、-0.20,P<0.01)。 血清Nrf2 与TP、ALB 呈正相关 (r=0.20,0.36,P<0.01); 与BMI、FBG、HbA1c、HOMA-IR、BUN、SCR、UALB、UAER、UACR、24h 尿蛋白定量、PAI-1 呈负相关(r=-0.18、-0.39、-0.49、-0.34、-0.34、-0.23、-0.43、-0.47、-0.46、-0.40、-0.20,P<0.05)。
2.5Logistic 回归分析 以有无DKD 为因变量,将PAI-1、Nrf2、DM 病 程、FBG、HbA1c、TP、ALB、SCR、UALB、UAER、UACR、24h 尿 蛋 白 为 自 变 量行logistic 回 归 分 析 发 现,HbA1c、UACR 及PAI-1为DKD 的危险因素,Nrf2 为DKD 的保护因素。见表3。
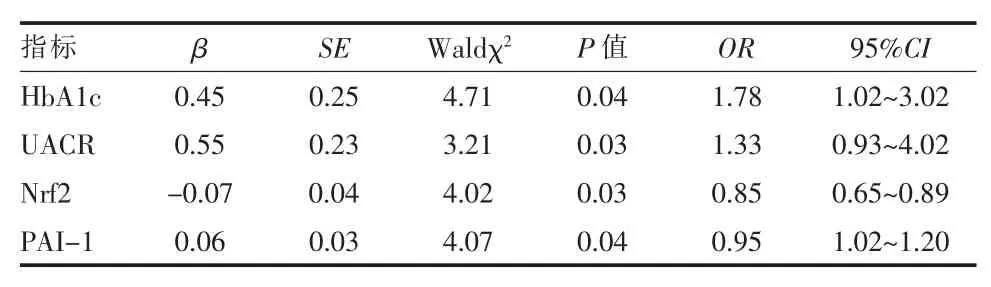
表3 Logistic 回归分析
2.6血清PAI-1 及Nrf2 对DKD 的诊断价值 绘制ROC 曲线, 结果显示血清PAI-1 诊断糖尿病肾病的AUC 为0.818(95%CI 0.758~0.879,P<0.01),最佳临界值75.295 ng/L, 敏感性和特异性分别为91.70%和62.10%;Nrf2 诊断糖尿病肾病的AUC 为0.802(95%CI0.745 ~0.860,P<0.01),最佳临界值为1.086 ng/L, 敏感性和特异性分别为62.30%和89.20%。
3 讨论
DKD 是2 型糖尿病一种并发症,其发病机制复杂,可能与肾脏局部血流动力学变化、肾小球基底膜增厚、氧化应激及间质纤维化相关[8]。微量白蛋白尿患者若积极治疗,可延缓或减少大量蛋白尿的发生。观察和分析糖尿病肾病患者PAI-1 和Nrf2 水平变化,可能为DKD 的治疗提供新的途径。
PAI-1 是一种由血管内皮细胞及肝细胞等合成并分泌的单链糖蛋白,对纤溶系统有一定的抑制作用[9]。 正常情况下血浆组织型纤溶酶原激活物(t-PA)和PAI-1 处于平衡状态,当血糖水平升高,平衡状态被打破,出现纤维蛋白沉积及肾小球基底膜细胞外基质降解障碍,诱发DKD 发生[10]。 本研究中,单纯糖尿病组PAI-1 水平明显高于对照组,大量蛋白尿组、微量蛋白尿组、无蛋白尿组的PAI-1 水平依次降低, 提示PAI-1 可能参与并影响DKD 发展过程,可能原因为PAI-1 的增加可破坏细胞的独立性、肾小球基底膜受酶破坏,蛋白在纤溶过程中被降解。 当DKD 发生时,胰岛β 细胞功能障碍进一步加重,胰岛素对外周组织的敏感性下降,合成t-PA能力降低, 但合成PAI-1 能力增加, 升高的PAI-1与t-PA 结合,使t-PA 失去活性,机体凝血和纤溶系统进入恶性循环,导致肾脏破坏逐步加重,抑制PAI-1 的升高可能延缓糖尿病肾病进展[11]。
Nrf2 是一种肾脏高表达的核转录因子,参与氧化应答通路的转录进而发挥抗氧化应激过程[12]。 当机体血糖高时,活性氧生成增加而消耗减少,此时Nrf2 发生磷酸化反应,抑制细胞发生氧化及激活纤溶系统,起到细胞的保护作用。 对长期高脂饮食喂养的大鼠观察发现,外源给予Nrf2 可下调大鼠体内的活性氧水平, 进而使氧化应激反应得到缓解,胰岛β 细胞得到保护并修复, 有利于血糖的控制[13]。本研究发现, 糖尿病组Nrf2 水平均明显低于对照组,且随着DKD 疾病进展,Nrf2 表达逐渐下降,Nrf2水平与SCR、UACR、24h 尿蛋白定量及PAI-1 指标呈负相关, 提示Nrf2 可能在DKD 的发生过程中起到调节作用。 Logistic 回归分析显示Nrf2 为DKD 的保护因素,Nrf2 可抑制糖尿病肾病氧化应激反应,提高Nrf2 水平可能减轻氧化应激的影响,减少细胞外基质的沉积,从而发挥对肾脏的保护作用。
综上所述, 随着DKD 病情进展,PAI-1 呈上升趋势,Nrf2 呈下降趋势, 二者变化与尿白蛋白有较强相关性,抑制PAI-1 和提高Nrf2 水平可能成为治疗糖尿病肾病的切入点,具体机制需进一步研究。
