年龄及肥胖程度对人体静态姿势稳定性的影响
2022-08-27王爱文余荣芳王雯君黄晖明
王爱文,余荣芳,王雯君,黄晖明*
年龄及肥胖程度对人体静态姿势稳定性的影响
王爱文1,余荣芳2,王雯君3,黄晖明1*
1.宁波大学,浙江 宁波 315211;2.上海体育学院,上海 200438;3.南京智道健康科技有限公司,江苏 南京 210034
目的:探究年龄及肥胖程度增加对静态姿势稳定性的影响。方法:测试728名宁波市健康社区受试者(男性311人,女性417人;年龄:21.5~82.5岁)在睁眼或闭眼直立及同时有无泡沫垫4种条件下的姿势稳定性。结果: 60岁以上年龄组的跌倒风险和一般姿势、视觉相关姿势、本体感觉相关姿势、前庭功能相关姿势的稳定性均比20~39岁年龄组差;40~59岁年龄组的视觉相关姿势、本体感觉相关姿势、前庭功能相关姿势的稳定性均比20~39岁年龄组差;肥胖组与超重组的跌倒风险高于正常组,肥胖组的一般姿势的稳定性比超重组与正常组差,正常组、超重组、肥胖组的视觉相关姿势的稳定性依次降低。肥胖组本体感觉相关姿势的稳定性比超重组和正常组差,其前庭相关姿势的稳定性比正常组差。年龄与肥胖程度对姿势稳定性具有预测价值,年龄对跌倒风险和一般姿势、视觉相关姿势、本体感觉相关姿势、前庭相关姿势稳定性的年龄预测切点分别为56.2、55.7、54.4、55.1、48.2岁;肥胖程度对跌倒风险和一般姿势、视觉相关姿势稳定性具有预测价值,BMI预测切点分别为24.93、25.20、25.75。结论: 1)年龄或肥胖程度增加会降低一般、视觉、本体、前庭功能相关的静态姿势稳定性,但不存在交互影响。2)一般静态姿势稳定性的年龄切点为56.2岁,对应跌倒风险为2.55倍;前庭功能相关姿势稳定性的年龄切点为48.2岁,对应跌倒风险为3.02倍。提示,增龄对前庭功能相关姿势稳定性的影响更大,建议针对前庭功能的训练应年轻化。3)一般静态姿势稳定性的BMI切点为24.9,该切点以上人群的跌倒风险为2.34倍,提示,保持正常体质量对维持静态姿势稳定性具有重要作用。
静态姿势稳定性;年龄;身体质量指数;跌倒风险;最佳切点
姿势控制是运动的必要特征之一(Patla et al.,1993),对维持姿势、转换姿势具有重要意义。姿势控制包括静态姿势稳定性与动态姿势稳定性,其中,静态姿势稳定性能够更好地预测跌倒风险(Maki et al.,1994;Topper et al.,1993)。姿势稳定性主要受到本体感觉、视觉、前庭功能的影响(沙姆韦-库克,2009;燕铁斌,2003),良好的姿势稳定性对增加步态稳定性、预防跌倒具有重要意义(张玉等,2008;Choy et al.,2003;Mogranti et al.,2005)。
增龄带来本体感觉、视觉、听觉及各种维持平衡功能的相关神经反射功能退化,尤其在65岁以后感觉系统显著退化(Choy et al.,2003)。Bermúdez等(2016)研究发现,前庭功能的退化可能出现在40岁左右。Nancy等(2003)研究认为,姿势稳定性的变化发生在40~59岁,明确姿势稳定性发生变化的关键年龄有助于实施针对性的早期干预。肥胖会导致心脏病、Ⅱ型糖尿病等健康问题,但鲜见针对肥胖可以引起运动系统病变的研究,造成姿势稳定性下降(Hue et al.,2007;Neri et al.,2020),增加跌倒风险(Corbeil et al.,2001;Finkelstein et al.,2007),妨碍日常活动,增加损伤(Lemon et al.,2010)。肥胖程度影响姿势稳定性的可能机制既有生物力学机制(Onyemaechi et al.,2016)也有生理学机制(Hue et al.,2007)。明确姿势稳定性发生变化的肥胖程度对预防跌倒及相应的损伤具有指导意义。年龄增加并不会必然导致肥胖程度增加,但现有调查发现,随着年龄增加超重及肥胖人群的比例在增加。2010年,一项包含欧洲16个国家的调查发现,65岁以上老年人中肥胖占比为18%(Gallus et al.,2015)。2015—2016年,美国60岁以上的老年人中肥胖占比为39.6%(Hales et al.,2018)。据《第五次国民体质监测公报》数据显示,2020年我国成年人和老年人的超重率达到35.0%与41.7%。年龄增加可能会加剧肥胖对静态姿势稳定性的不利影响,探讨二者间是否具有交互作用具有重要社会意义。
现有年龄及肥胖对静态姿势稳定性影响的研究主要涉及单一因素且仅是不同人群的对比,样本量较小(焦珊珊,2017),鲜见静态姿势稳定性发生变化的年龄及肥胖程度的切点研究。因此,本研究:1)探析年龄和肥胖程度对静态姿势稳定性是否存在交互影响;2)确定静态姿势稳定性发生变化的年龄、肥胖程度。研究假设:1)随着年龄增加,跌倒风险和一般、视觉、本体感觉、前庭相关的静态姿势稳定性降低;2)随着肥胖程度的增加,跌倒风险和一般、视觉、本体感觉、前庭相关的静态姿势稳定性降低;3)年龄与肥胖程度对跌倒风险及各类静态姿势稳定性的影响存在协同效应。
1 研究对象与方法
1.1 研究对象
本研究纳入宁波市728名健康社区受试者(男性311人,女性417人;年龄:21.5~82.5岁),采用回顾式数据分析方法,对近2年受试者的体检结果按照纳入排除标准进行筛选。受试者纳入标准:无神经系统病变,无病理性视听障碍,半年内无相关运动损伤的健康人群。排除标准:1)测试时报告各种疼痛及骨/关节不适;2)步态或姿势稳定性明显异常。测试前告知受试者相关测试内容并征得受试者同意。本研究按年龄分为3组(20~39岁、40~59岁、60岁以上),依据《中国成人超重和肥胖症预防与控制指南》将体质量按照BMI分为正常组、超重组、肥胖组(表1)。
1.2 研究方法
使用交互人体稳定性测试设备Tetrax进行静态平衡测试(Tetrax Protable Multiple System;Tetrax Ltd., Ranmat Gan, Israel)。受试者赤足在睁眼直立(normal condition with eyes open, NO)、闭眼直立(normal condition with eyes closed, NC)、睁眼直立于泡沫垫(pad condition with eyes open, PO)、闭眼直立于泡沫垫(pad condition with eyes closed, PC)4种状态下进行测试,采集时间为32 s。测试为室内光源条件,受试者面对一面空白墙壁,双手自然下垂,目视前方,于墙面1.6 m高度悬挂一乒乓球,同时排除周围任何分散注意力的物体以保持受试者注意力集中(Tetrax,2004)。
静态姿势稳定性参数为稳定性指数(stability index,SI)及跌倒指数(fall risk index,FRI)。SI越高表示波动越大,则静态姿势稳定性越差,反之静态姿势稳定性越好。FRI介于0~100,数值越大表示跌倒风险越大。RFI被广泛应用于跌倒风险相关的研究中(邓瑶珠等,2000;Mario et al.,2019;Moon et al.,2019);总跌倒风险的分类标准:0~36为低风险,37~58为中度风险,59~100为高风险(Tetrax,2004)。有研究表明,SI与Berg平衡测试、前后的压力中心CoP速度高度相关(Karlsson et al.,2000),具有良好的重测信度(张丽等,2011;Akkaya et al.,2015)。Reinhardt等(2019)对比了Terax与测力台的数据,证实其在前后、左右方向均有良好的信效度。
1.3 统计分析
本研究采用平均值±标准差对参数进行描述,建立双因素方差分析模型(主效应为年龄、肥胖程度)对SI及FRI进行分析(SPSS 25.0,SPSS Inc., Chicago, IL, USA),性别为协变量,如果方差不齐性则转为广义线性模型进行分析。采用Bonferroni方法进行多重比较,并使用Bootstrap方法对结果进行确认,显著性水平为0.05。以FRI 58作为转换二分变量的数值(Tetrax,2004),利用此二分变量对年龄及BMI进行受试者工作曲线分析(ROC曲线),确定年龄与BMI的最佳切点。利用此二分变量对不同条件下的SI进行受试者工作曲线分析,分别确定其最佳切点并计算对应的,在此基础上对年龄及BMI进行ROC分析,从而确定各类条件下SI的年龄及BMI的最佳切点。
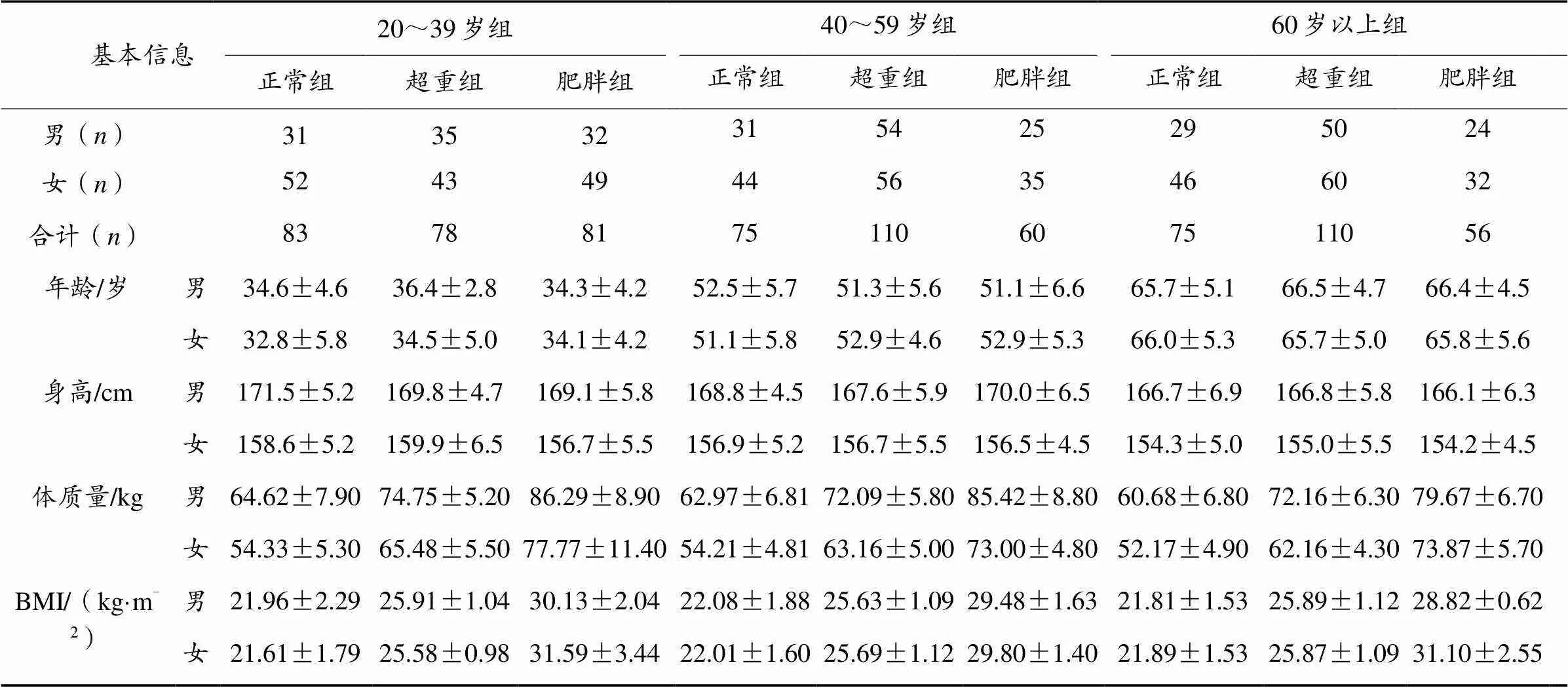
表1 受试者基本信息表
2 研究结果
2.1 年龄与肥胖程度对静态姿势稳定性影响的方差分析
双因素方差分析模型表明,年龄和肥胖程度对跌倒风险、一般稳定指数(睁眼直立)、视觉相关稳定指数(闭眼直立)、本体感觉相关稳定指数(睁眼直立于泡沫垫)、前庭相关稳定指数(闭眼直立于泡沫垫)影响的主效应显著,年龄和肥胖程度对SI的影响不存在交互作用(表2)。
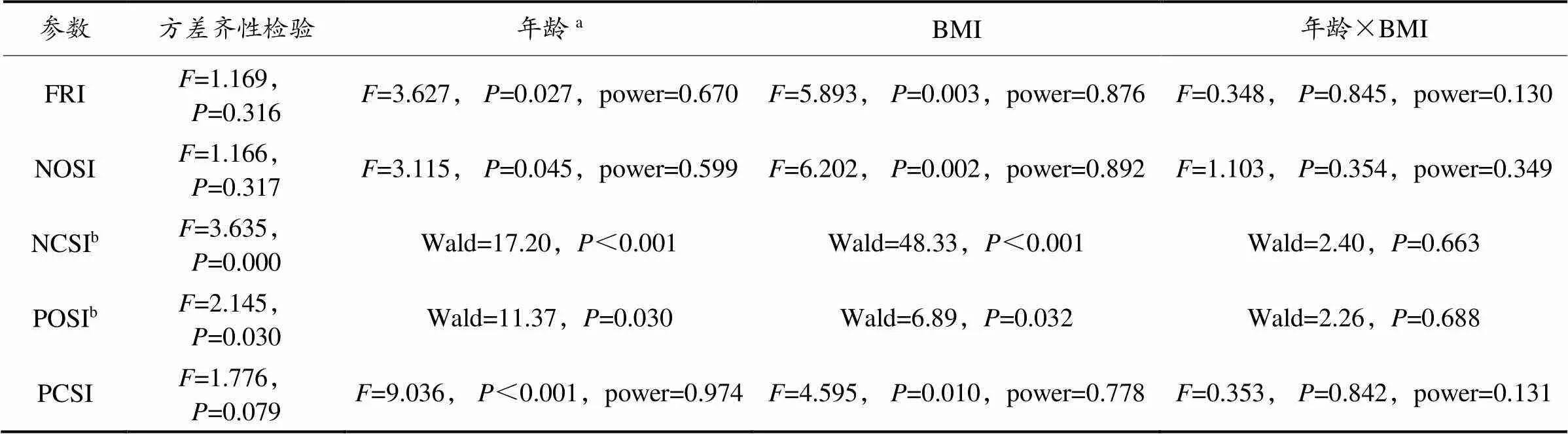
表2 年龄与肥胖程度对静态姿势控制能力影响的双因素方差分析
注:a. 年龄为协变量;b. 方差不齐采用广义线性模型。FRI.跌倒指数;NOSI. 一般稳定指数;NCSI. 视觉相关稳定指数;POSI. 本体感觉相关的稳定指数;PCSI. 前庭相关的稳定指数;下同。
年龄的后续检验表明,60岁以上年龄组的跌倒风险(27.2±19.6)高于20~39岁组(22.2±15.1);一般稳定指数,60岁以上年龄组(14.0±4.5)比20~39岁年龄组(12.7±3.8)差;视觉相关稳定指数,60岁以上年龄组(19.4±7.2)及40~59岁年龄组(18.8±6.1)比20~39岁年龄组差(16.9±4.8);本体感觉相关稳定指数,60岁以上年龄组(18.3±5.7)及40~59岁年龄组(17.2±5.9)比20~39岁年龄组差(16.4±5.0);前庭功能相关稳定指数,60岁以上年龄组(30.2±9.6)及40~59岁年龄组(27.7±7.9)均比20~39岁年龄组差(26.4±7.6)。
肥胖程度的后续检验表明,肥胖组(28.9±18.9)与超重组(25.4±17.5)的跌倒风险高于正常组(22.2±18.1);一般稳定指数,肥胖组(14.31±3.88)比超重组(13.31±4.39)和正常组(12.71±4.39)差;视觉相关稳定指数,正常组(16.83±5.51)优于超重组(18.50±6.53)和肥胖组(21.37±5.89);本体感觉相关稳定指数,肥胖组(18.43±6.24)比超重组(17.21±5.31)和正常组(16.95±5.73)差;前庭功能相关稳定指数,肥胖组(29.67±7.96)比正常组(27.18±8.54)差(表3)。
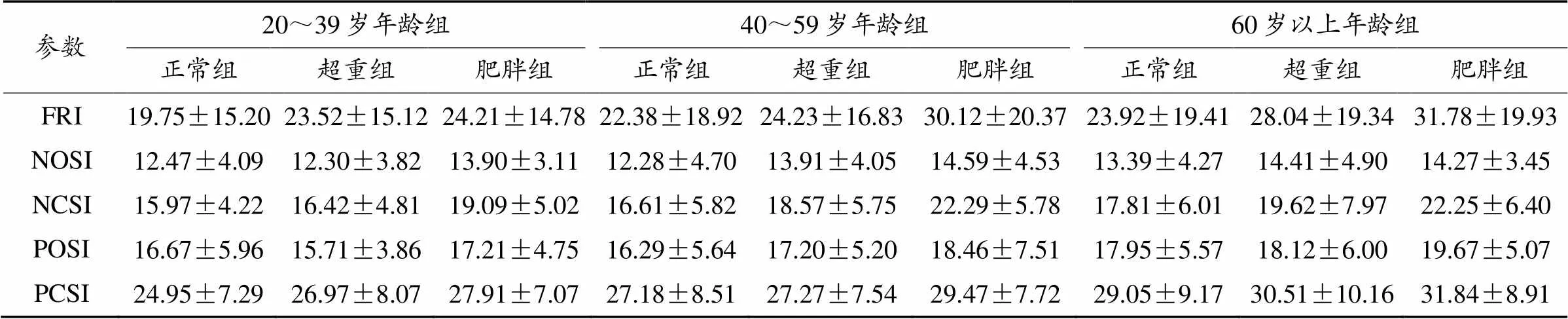
表3 不同年龄与肥胖程度的跌到风险及稳定性指数
2.2 年龄与BMI对静态姿势稳定性的预测价值及最佳切点
年龄对跌倒风险、一般稳定指数、视觉相关稳定指数、本体感觉相关稳定指数、前庭相关稳定指数均具有预测价值,对应的年龄最佳切点分别为56.2、55.7、54.4、55.1、48.2岁,其中,前庭功能相关的姿势稳定性年龄切点最低(表4)。肥胖程度对跌倒风险、一般稳定指数、视觉相关稳定指数3种SI具有预测价值,对应的BMI最佳切点分别为24.93、25.20、25.75(表5)。
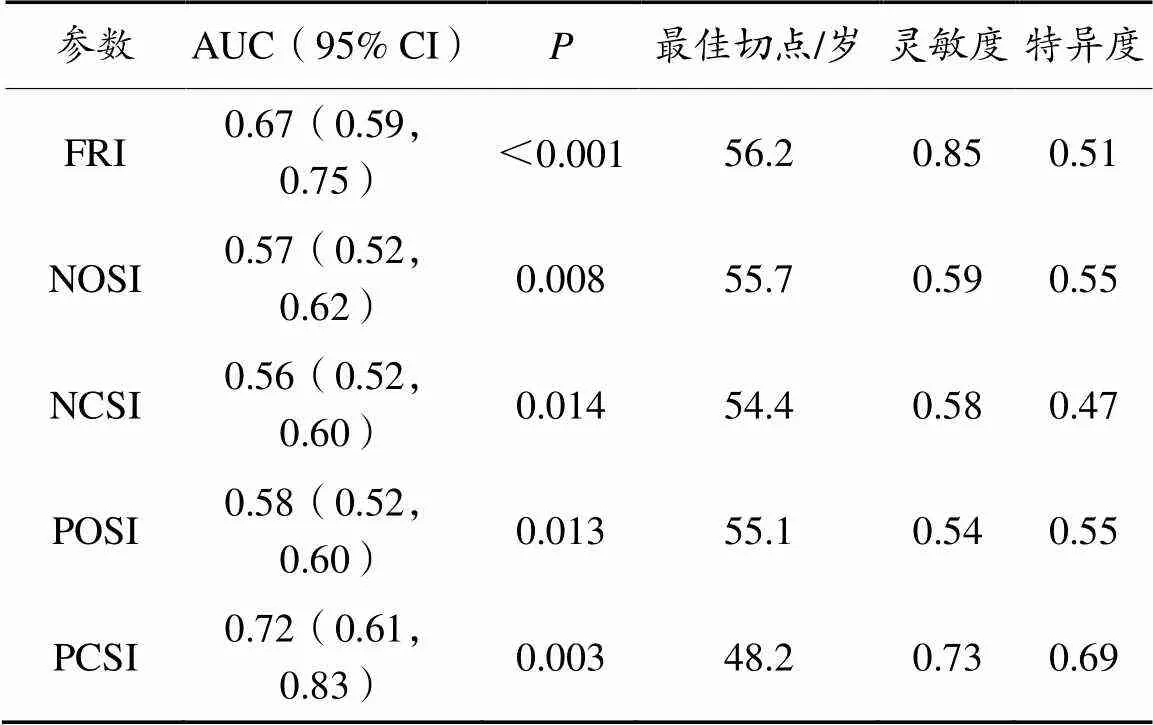
表4 年龄对静态姿势稳定性的预测价值

表5 BMI对静态姿势控制能力的预测价值
2.3 逻辑回归模型中年龄与BMI对各类姿势稳定性跌倒风险的优势比
逻辑回归模型中不调整(调整)身高、体质量和性别后,年龄与姿势稳定性的跌倒风险的:FRI切点上为2.92(2.55),不同年龄段的为2.18(1.98),年龄每增加5岁为1.37(1.32);一般姿势稳定性切点上为3.10(2.73),不同年龄段为1.28(1.27),年龄每增加5岁为1.11(1.09);视觉相关的跌倒风险切点上为2.46(2.23),年龄段分组为1.65(1.64),每增加5岁为1.25(1.23);本体感觉相关跌倒风险切点以上为2.83(2.45),不同年龄段为1.35(1.31),每增加5岁为1.12(1.11);前庭功能相关跌倒风险切点以上为3.26(3.02),不同年龄段为2.15(2.08),每增加5岁,其前庭功能相关的跌倒风险为1.15倍(1.14)(表6)。
逻辑回归模型中不调整(调整)年龄、性别后,BMI与姿势稳定性的跌倒风险的:FRI切点上为2.35(2.34),不同组别的为1.58(1.57),BMI每增加1个单位的为1.09(1.08);一般姿势稳定性相关的跌倒风险切点上的为1.78(1.77),不同组别为1.54(1.53),BMI每增加1个单位的为1.12(1.11);视觉相关跌倒风险切点上的为1.92(1.91):BMI分组间为1.61(1.60),BMI每增加1个单位的为1.23(1.22)。本体感觉相关姿势稳定性的跌倒风险随肥胖程度的变化未见差异,而前庭功能相关姿势稳定性的跌倒风险随肥胖程度增加,正常组、超重组及肥胖组其相应的为1.33(1.32)(表7)。
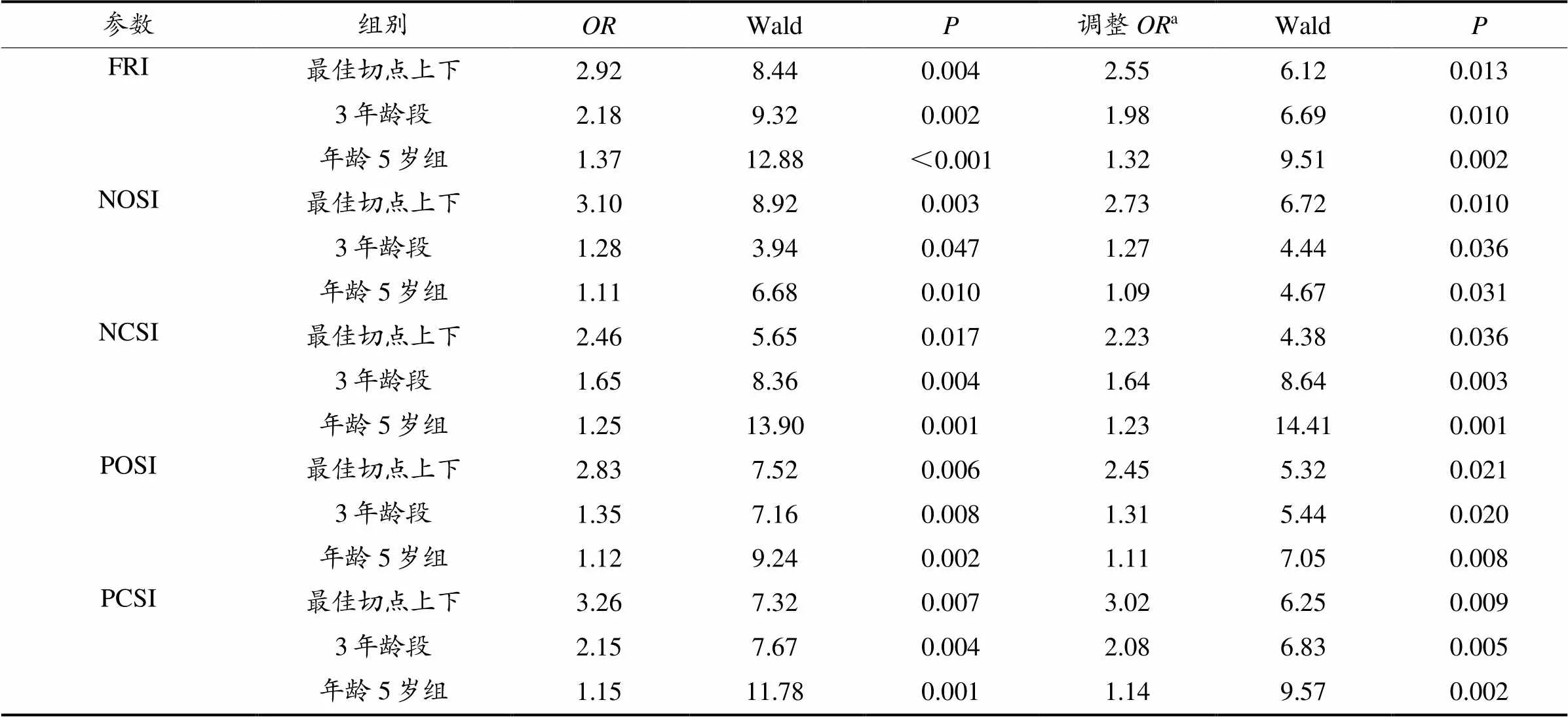
表6 不同年龄分层的跌到风险优势比
注:a. 调整身高、体质量、性别;“最佳切点上下”表示根据表4分为切点上、切点下2类;“3年龄段”表示20~39岁、40~59岁、60岁以上3类;“年龄5岁组”表示以年龄每增加5岁作为分类。
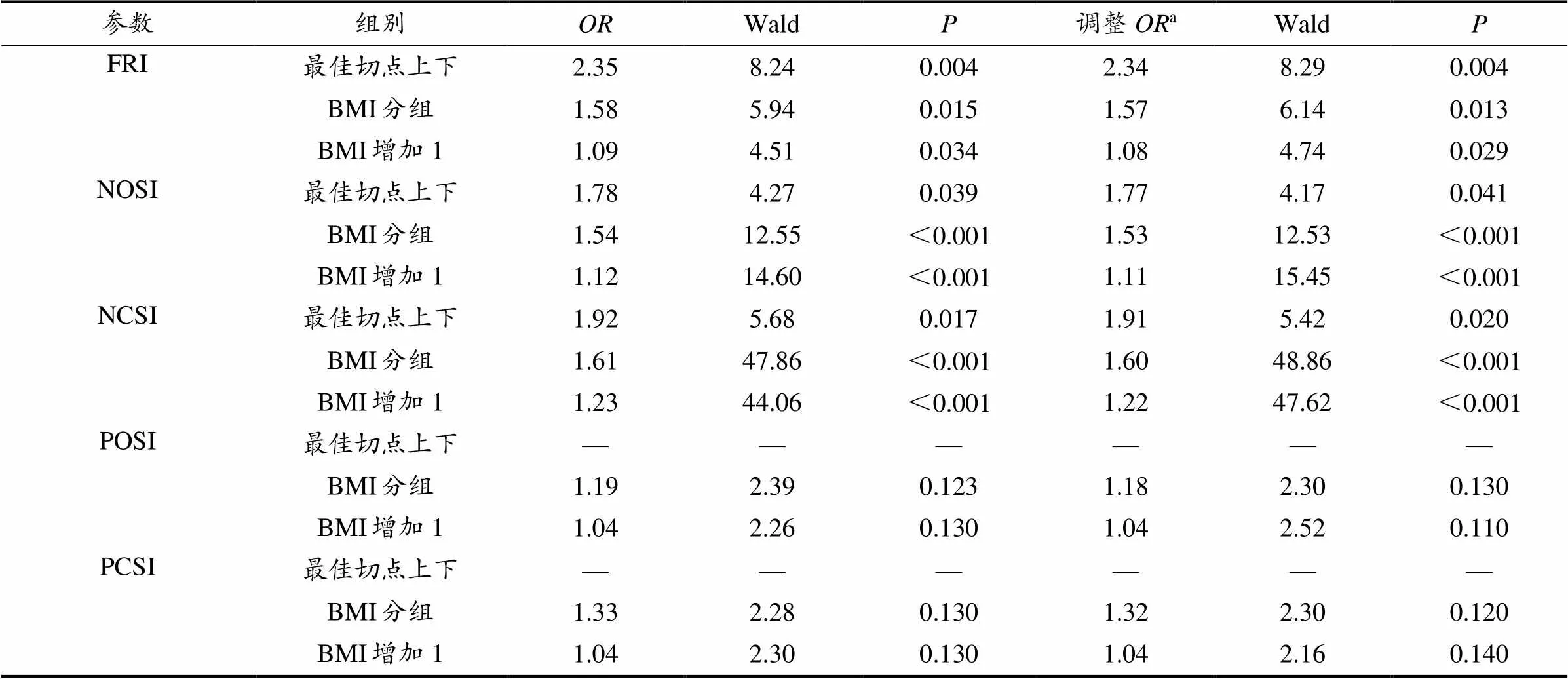
表7 逻辑回归模型中BMI的跌倒风险优势比
注:a. 调整年龄、性别;“最佳切点上下”表示根据表5分为切点上、切点下2类;“BMI分组”表示根据BMI<24、24≤BMI<28、BMI≥28分为3类;“BMI增加1”表示每增加1个单位作为分类。
3 讨论
随着年龄或肥胖程度增加,整体跌倒风险、一般姿势稳定性、视觉相关姿势稳定性、本体感觉相关姿势稳定性、前庭功能相关姿势稳定性均变差,与本研究假设1和2相符,但未见交互影响(假设3)。以往研究多采用细致的生物力学参数,如地面反作用力、CoP包络面积及移动速度等,本研究使用的参数为跌倒风险及SI。Wael等(2018)对肥胖程度与年龄对平衡能力影响的交互作用进行了研究,分别在睁眼和闭眼直立的条件下进行测试,仅得到了在闭眼条件下CoP面积、移动速度等极少参数的交互显著性,说明可能在实际状况下不存在交互作用,原因可能是由于年龄的增加并不必然导致肥胖程度的增加,或年龄与肥胖程度的增加影响姿势稳定性的过程不同造成的。肥胖程度对神经系统的影响较小(O’Brien et al.,2017),这与增龄对神经系统的影响不同。虽然肥胖程度的增加可能导致相对或绝对肌肉力量减小(满君等,2001),从而导致姿势稳定性降低,但力量增加并不能增加姿势稳定性(Granacher et al.,2009;Handrigan et al.,2010),肥胖程度对视觉的影响也较小,这都可能造成肥胖程度和增龄不存在交互效应。
本研究表明,年龄对跌倒风险及NO、NC、PO、PC下的姿势稳定性均具有负面影响,且60岁以上年龄组均表现为最差(表3),这与Analan等(2019)和Xie等(2018)的研究结果一致。姿势稳定性的维持是认知、中枢神经系统、前庭器官、视器、本体感觉等的综合作用(Greve et al.,2013)。中枢神经系统作为决策机构,起到主导作用,前庭器官、视器、本体感觉、皮肤触觉等属于信息传入机构,骨骼肌肉系统则是执行机构。随着年龄增加人体各项身体功能包括神经反射、皮肤感知觉、小脑功能、视觉等均发生减退,导致姿势稳定性降低。本体感觉与前庭功能与姿势稳定性关系更加密切(Choy et al.,2003),前庭功能或者本体感觉的过早衰退使得姿势稳定性对视觉的依赖更加强烈。Majia等(1993)的研究表明,姿势稳定性60岁以后才发生变化。Aartsen等(2002)认为,认知功能的衰退始于中年时期,从而影响姿势稳定性。Ronnlund等(2005)认为,姿势稳定性的衰退始于50岁。还有研究表明,人体感觉系统的衰退始于65岁(Choy et al.,2003)。本研究的切点分析表明,跌倒风险发生变化的年龄为56.2岁(表4),同时切点上下、年龄分组、年龄每增加5岁的为2.92、2.18、1.37(调整后为2.55、1.98、1.32)(表6)。一般姿势稳定性、视觉、本体感觉、前庭功能相关的年龄切点分别为55.7、54.4、55.1及48.2岁(表4)。本研究中前庭功能相关的姿势稳定性发生变化的年龄为48.2岁,表明前庭功能的衰退要早于视觉、本体感觉相关的姿势稳定性,这与María等(2016)的研究结果一致,该研究认为,前庭功能40岁左右开始衰退。这可能是由于除了年龄增加引起的功能退化与本体感觉、视觉相比,前庭功能受到更多内在与外在因素的影响(Whitney et al.,2020),如体力活动水平、偏头痛、认知状况(焦虑水平、睡眠等)、药物等,这也导致了前庭功能更容易衰退。本研究中跌倒风险及姿势稳定性变化的切点与Lehallier等(2019)提出的60岁是人衰老的一个重要拐点的研究结论一致,且本研究中姿势稳定性的发生变化要稍早于60岁。提示,在设计以增强姿势稳定性预防跌倒为目的的相关方案时,应着重考虑前庭功能相关的姿势稳定性起到的作用,还应注意到相应变化年龄。
本研究显示,随肥胖程度增加4种条件下的姿势稳定性下降,跌倒风险增加,这与相关研究结论一致(徐本华等,2003;Analan et al.,2019;Neri et al.,2020)。在不同人群中(老年人、青年人、儿童、年轻运动员等)肥胖程度均与姿势稳定性关系密切(王琳等,2008;D’Hondt et al.,2011;Handrigan et al.,2012)。对比以往研究,本研究进一步显示,跌倒风险发生变化的BMI切点值为24.93(表5)。本研究结果恰与体质量正常与超重人群的BMI分界点接近,提示,维持正常体质量对提高姿势稳定性、预防跌倒及降低相关的损伤风险具有重要意义。本研究表明,身体超重与肥胖的人群是正常人群跌倒风险的2.35倍,经年龄、性别调整后为2.34倍。肥胖程度影响姿势稳定性的可能原因:1)肥胖会导致身体各部分围度的变化引起相应稳定性降低,如向心肥胖将会导致前后方向的稳定性变差(Onyemaechi et al.,2016);2)肥胖会降低下肢的感觉功能,从而导致稳定性的降低(Hue et al.,2007);3)体质量的增加需要额外的下肢各关节力量维持身体平衡,动作发动阶段稳定性降低也将导致动作稳定性的相对降低(Berrigan et al.,2006)。姿势稳定性是维持身体处于竖直位置的能力,围绕平衡位置仍有小的扰动,上述由肥胖造成的状况将会导致扰动加大从而降低姿势稳定性。
肥胖组的视觉、本体、前庭相关的姿势稳定性均比正常组差,且超重组的视觉相关姿势稳定性比正常组差。Moon等(2019)研究证明了在维持人体姿势稳定性中,良好的视觉有助于维持良好的姿势稳定性。基于上述维持姿势稳定性的力学机制,这可能是因为随着肥胖程度的增加,人体越来越依赖于视觉的补偿作用。
本研究进一步得出,一般姿势稳定性、视觉相关姿势稳定性的变化均发生在BMI为25左右(25.20、25.75),对应的切点上为1.78、1.92(调整值为1.77、1.91)。BMI分组间比值为1.54、1.61(调整值为1.53、1.60)。BMI每增加1个单位的为1.12、1.23(调整值为1.11、1.22)(表7)。但本研究中未见本体感觉、前庭功能相关姿势的稳定性变化的BMI切点值,这可能是因为肥胖对人体的影响主要表现在认知方面(O’Brien et al.,2017),而非病态性肥胖对神经系统的影响较小,从而导致本体感觉、前庭功能相关的姿势稳定性不存在差异。提示,维持正常体质量对姿势稳定性具有重要意义。
4 结论
1)年龄或肥胖程度增加会降低一般、视觉、本体、前庭功能相关的静态姿势稳定性,但不存在交互影响。
2)一般静态姿势稳定性的年龄切点为56.2岁,切点以上人群的跌倒风险为2.55倍,而前庭功能相关姿势稳定性的年龄切点为48.2岁,对应跌倒风险为3.02倍,提示,增龄对前庭功能相关姿势稳定性的影响更大,建议针对前庭功能的训练应年轻化。
3)一般静态姿势稳定性的BMI切点为24.9,对应跌倒风险为2.34倍,提示,保持正常身体质量对维持静态姿势稳定性具有重要作用。
5 局限与不足
本研究中使用参数是更具有一般意义的跌倒风险以及稳定性指数,虽然便于开展较大样本调查,但局限在于限制了研究的精细程度,同时由于在本研究中涉及分组较多,每个分组中样本量相对较小,这可能导致没有发现年龄与肥胖程度的交互作用。
邓瑶珠,王锦玲,黄维国,2000.人体姿势描记图的临床应用[J].中国耳鼻咽喉颅底外科杂志,6:158-161.
焦珊珊,2017.衰老对迈步启动时身体动态姿势稳定性的影响[D].天津:天津体育学院.
满君,孙桂云,2001.增龄骨骼肌的机能特征及运动的其影响[J].北京体育大学学报,24(2):200-202.
沙姆韦-库克,2009.运动控制原理与实践[M].北京:人民卫生出版社:135.
王琳,徐冬青,李静先,2008.中国青春期前男性肥胖儿童步态和姿势控制变化[J].中国运动医学杂志,27(2):179-183.
徐本华,谢斌,黄永禧,2003.正常人静态平衡姿势图影响因素的研究[J].中华物理医学与康复杂志,25(6):340-343.
燕铁斌,2003.重视国人平衡功能的研究[J].中国康复医学杂志,18(8):452.
张丽,黎春华,瓮长水,等,2011.Tetrax平衡测试系统用于老年人平衡功能测试的重测信度[J].中国康复理论与实践,17(7):637-639.
张玉,陈蔚,2008.老年跌倒研究概况与进展[J].中国老年学,28(9):929-931.
AARTSEN M J, SMITS C H, VAN TILBURG T, et al., 2002. Activity in older adults: Cause or consequence of cognitive functioning? A longitudinal study on everyday activities and cognitive performance in older adults[J]. J Gerontol B Psychol Sci Soc Sci,57(2):153-162.
AKKAYA N, DOĞANLAR N, ÇELIK E,et al., 2015. Test‐retest reliability of tetrax®static posturography system in young adults with low physical activity level[J]. Int J Sports Phys Ther,10(6):893.
ANALAN P D, ÖZELSANCAK R, 2019. Balance and fall risk in peritoneal dialysis patients[J]. J Back Musculoskelet Rehabil,32(2):253-259.
BERMÚDEZ R M C, CLARK T K, WANG W, et al., 2016. Vestibular perceptual thresholds increase above the age of 40[J]. Front Neurol,doi:10.3389/fneur.2016.00162.
BERRIGAN F, SIMONEAU M, MARTIN O, 2006. Coordination between posture and movement: Interaction between postural and accuracy constraints[J]. Exp Brain Res,170(2):255-264.
CHOY N L, BRAUER S, NITZ J, 2003. Changes in postural stability in women aged 20 to 80 years[J]. J Gerontol A Biol Sci Med Sci, 58(6):525-530.
CORBEIL P, SIMONEAU M, RANCOURT D, et al., 2001. Increased risk for falling associated with obesity: Mathematical modeling of postural control[J]. IEEE Trans Neural Syst Rehabil Eng, 9(2):126-136.
D’HONDT E, DEFORCHE B, DE BOURDEAUDHUIJ I, et al., 2011. Postural balance under normal and altered sensory conditions in normal-weight and overweight children[J]. Clin Biomech,26(1):84-89.
FINKELSTEIN E A, CHEN H, PRABHU M, et al., 2007. The relationship between obesity and injuries among US adults[J]. Am J Health Promot,21(5):460-468.
GALLUS S, LUGO A, MURISIC B, et al., 2015. Overweight and obesity in 16 European countries[J]. Eur J Nutr,54(5):679-689.
GRANACHER U, GRUBER M, GOLLHOFER A, 2009. Resistance training and neuromuscular performance in seniors[J]. Int J Sports Med,30(9):652-657.
GREVE J M D A, CUĞ M, DÜLGEROĞLU D, et al., 2013. Relationship between anthropometric factors, gender, and balance under unstable conditions in young adults[J]. Biomed Res Int, 13(24):1-5.
HALES C M, FRYAR C D, CARROLL M D, et al., 2018. Trends in obesity and severe obesity prevalence in US youth and adults by sex and age[J]. JAMA,319(16):1723-1725.
HANDRIGAN G, HUE O, SIMONEAU M, et al., 2010. Weight loss and muscular strength affect static balance control[J]. Int J Obes, 34(5):936-942.
HANDRIGAN G A, BERRIGAN F, HUE O, et al., 2012. The effects of muscle strength on center of pressure-based measures of postural sway in obese and heavy athletic individuals[J]. Gait Posture, 35(1):88-91.
HUE O, SIMONEAU M, MARCOTTE J, et al., 2007. Body weight is a strong predictor of postural stability[J]. Gait Posture,26(1):32-38.
KARLSSON A, FRYKBERG G, 2000. Correlations between force plate measures for assessment of balance[J]. Clin Biomech,15(5):365-369.
LEHALLIER B, GATE D, SCHAUM N, et al., 2019. Undulating changes in human plasma proteome profiles across the lifespan[J]. Nat Med,25(12):1843-1850.
LEMON S C, ZAPKA J, LI W, et al., 2010. Step ahead: A worksite obesity prevention trial among hospital employees[J]. Am J Prev Med,38(1):27-38.
MAKI B E, HOLLIDAY P J, TOPPER A K, 1994. A prospective study of postural balance and risk of falling in an ambulatory and independent elderly population[J]. J Gerontol,49(2):M72-M84.
MOON B Y, CHOI J H, YU D S, et al., 2019. Effect of induced hyperopia on fall risk and Fourier transformation of postural sway[J]. PeerJ, doi:10.7717/peerj.8329.
NERI S, OLIVEIRA J S, DARIO A B, et al., 2020. Does obesity increase the risk and severity of falls in people aged 60 years and older? A systematic review and meta-analysis of observational studies[J]. J Gerontol A Biol Sci Med Sci,75(5):952-960.
O’BRIEN P, HINDER L M, CALLAGHAN B C, et al., 2017. Neurological consequences of obesity[J]. Lancet Neurol,16(6):465-477.
ONYEMAECHI N O, ANYANWU G E, OBIKILI E N, et al., 2016. Impact of overweight and obesity on the musculoskeletal system using lumbosacral angles[J]. Patient Prefer Adherence,doi:10.2147/PPA.S90967.
PATLA A E, 1993. Age-Related Changes in Visually Guided Locomotion over Different Terrains: Major Issues[M]. Dordrecht: Springer:231-252.
REINHARDT L, HEILMANN F, TEICHER M, et al.,2019. Comparison of posturographic outcomes between two different devices[J]. J Biomech,86:218-224.
TOPPER A K, MAKI B E, HOLLIDAY P J, 1993. Are activity: Based assessments of balance and gait in the elderly predictive of risk of falling and/or type of fall?[J]. J Am Geriatr Soc,41(5):479-487.
WHITNEY S L, SPARTO P J, FURMAN J M, 2020. Vestibular rehabilitation and factors that can affect outcome[J]. Semin Neurol, 40(1):165-172.
XIE F,LIU X, GUO Z, 2018. Influencing factors of static balance posture diagram[J]. Acta Microsc,27(3):214-225.
Effects of Aging and BMI on Standing Postural Stability
WANG Aiwen1,YU Rongfang2,WANG Wenjun3,HUANG Huiming1*
1.Ningbo University, Ningbo 315211, China;2.Shanghai University of Sport, Shanghai 200438, China;3.Nanjing Zhidao Health Technology Co., Ltd., Nanjing 210034, China.
Objective: To explore the effect of standing postural stability with aging and increase of BMI. Methods: Seven hundred and twenty-eight healthy community-dwelling individuals (311 males and 417 females, age: 21.5 to 82.5 yrs) were recruited to submit a neurological evaluation in four conditions (eye open or closed & with or without pad). Results: The group above 60 yrs had a significantly higher risk than the group between 20 to 39. Meanwhile, in this group, they also had the worse general, vision-related, proprioception-related and vestibule-related stability than the group between 20 to 39 yrs. In the group between 40 to 59 yrs, it is observed that vision-related, proprioception-related and vestibule-related stability were worse than the group between 20 to 39 yrs. The obesity and over-weight group had a higher falling risk than the normal group. The obesity group had worse postural stability than the normal and over-weight group in the general condition. There were significant vision-related postural stability decreasing in the three groups with the order from obesity to normal. The stability of proprioceptive posture in obese group was worse than that in overweight and normal group. Further, the obesity group had worse vestibule stability than the normal group. Age and BMI could predict postural stability in four conditions. The optimum cut-off points of age on fall risk and normal, vision-related, proprioception-related and vestibule-related postural stability were 56.2, 55.7, 54.4, 55.1 and 48.2, respectively; meanwhile, the points of BMI on FRI, normal and vision-related postural stability were 24.92, 25.20, 25.75. Conclusions: 1) Aging and BMI can decrease the static postural stability related to general, visual, ontological and vestibular functions, but there is no interaction. 2) The key age of postural stability altering is 56.2 yrs (, 2.55); meanwhile, the vestibule-related key age point is 48.2 yrs (, 3.02). Suggestions: Aging has more significant effect on the vestibule-related postural stability. The vestibule-related training should be performed at younger ages. 3) The key BMI for postural stability is 24.9 (, 2.34). it suggests that normal BMI is crucial to standing postural stability.
1002-9826(2022)08-0076-07
10.16470/j.csst.2021125
国家社会科学基金项目(18BTY100)
王爱文(1985-),男,助理研究员,博士,主要研究方向为运动生物力学、人体运动仿真及控制,E-mail:ivan.alvan.king@gmail.com。
通信作者简介:黄晖明(1976-),男,副研究员,博士,主要研究方向为运动人体科学、运动与健康促进,E-mail:huanghuiming@nbu.edu.cn。
G804.6
A
(2020-09-11;修订日期:2022-04-24; 编辑:尹航)
