中老年男性2型糖尿病患者外周动脉疾病与骨密度的相关性
2022-08-26王环君李琳高海花陈娟陈少波皮银珍
王环君 李琳 高海花 陈娟 陈少波 皮银珍
(长沙市第一医院内分泌科,湖南 长沙 410005)
2型糖尿病(T2DM)是一种增龄性疾病。最新的流行病学调查显示,我国大陆地区的成年人群糖尿病患病率达到12.8%,即1.298亿,其中男性7 040万,远远高于女性5 940万,研究发现男性、高龄与糖尿病和糖尿病前期的风险显著相关〔1〕。T2DM患者常常合并动脉粥样硬化(AS)和骨质疏松(OP),两者之间有很强的相关性和共同的影响因素〔2〕,随着T2DM病程的延长,下肢动脉粥样硬化性疾病的发病率逐渐升高〔3〕。本研究旨在探索中老年男性T2DM患者外周动脉疾病(PAD)与骨密度(BMD)的关系,为T2DM慢性并发症的诊治提供临床依据。
1 资料与方法
1.1研究对象 2019年1月至2019年8月在长沙市第一医院内分泌代谢科住院的男性T2DM患者225例。T2DM诊断采用中国T2DM防治指南(2017年版)标准〔4〕。入选标准:①年龄≥50岁男性;②无发热、感染、手术、创伤、糖尿病酮症酸中毒等应激情况;③无合并甲状腺功能亢进症、库欣综合征、恶性肿瘤、系统性红斑狼疮、类风湿关节炎等疾病;④无严重肝肾功能不全(谷丙转氨酶≥2.5倍上限,肌酐≥133 μmol/L);⑤既往无长期(≥6个月)或目前正在使用糖皮质激素、格列酮类、利尿剂、维生素D、钙剂及其衍生物、双膦酸盐等影响骨代谢的药物。经医院医学伦理委员会批准并签署知情同意书。
1.2方法
1.2.1一般资料 年龄、身高、体重、血压、糖尿病病程;有无吸烟史;有无高血压、冠心病病史。计算体重指数(BMI)。
1.2.2生化指标测定 禁食10~12 h后次晨6∶30抽取静脉血8~10 ml,采用贝克曼AU5800型全自动生化分析仪测定空腹血糖(FPG)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、血尿素氮(BUN)、血尿酸(UA)、血肌酐(Cr)、碱性磷酸酶等。比色法测定血清总钙、柠檬酸法测定血清磷。电化学发光法测定甲状旁腺激素(PTH)、血清骨钙素(OC)、血清Ⅰ型胶原C-末端肽交联(sCTX)等;高压液相色谱法测定25羟维生素D、糖化血红蛋白(HbA1c)。采用血浆肌酐计算方法(改良后MDRD公式)计算肾小球滤过率(GFR)。
1.2.3踝臂指数(ABI)测定 采用日本Huntleigh Diagnostics公司生产的Hadeco Bidop ES-100V3型双相动脉多普勒超声仪对患者进行测量。患者去枕仰卧,双手置于身体两侧,手心向上。安静休息15 min后,将血压套袖缚于上臂,上臂袖带气囊标志对准肱动脉,袖带下缘距肘窝横纹2.5 cm左右。将相同的血压套袖绑缚于同侧踝关节上,触诊内踝以确定胫后动脉位置,测量胫后动脉压。记录双侧上下肢动脉血压,计算左右侧ABI(下肢动脉压/上肢动脉压),对每位受检者重复测量两次,取两侧数值低者作为该患者的ABI。如果ABI>1.3,提示有钙化性动脉硬化,取趾动脉收缩压与肱动脉收缩压之比趾臂指数(TBI)来代替。根据ABI值将观察对象分为两组:ABI≥0.9为非PAD组,ABI<0.9为PAD组。
1.2.4骨密度测定 采用双能X线骨密度仪(法国Medlink公司,Osteocore Type 3)测量每位患者腰椎、左侧股骨颈、左侧髋部的BMD值。OP诊断标准按2017年中华医学会制定的标准〔5〕。
1.3统计学方法 采用SPSS22.0软件进行t检验、秩和检验、χ2检验、Pearson相关分析、Spearman相关分析。
2 结 果
2.1两组临床资料比较 本研究共纳入患者225例,根据ABI值分为非PAD组(n=133)和PAD组(n=92)。与非PAD组相比,PAD组年龄、病程、合并冠心病例数、合并高血压例数、BUN、Cr、UA、OP发生率均显著升高(P<0.05);HDL、GFR、股骨颈BMD、大转子BMD、转子间BMD、全髋BMD均显著降低(P<0.05)。见表1。

表1 两组临床资料比较〔M(P25~P75)〕
2.2腰椎、股骨颈和髋部BMD值与其他参数相关性分析 腰椎BMD与25羟维生素D呈正相关(P<0.05),与年龄、碱性磷酸酶、OC、sCTX呈负相关(P<0.05);股骨颈BMD与BMI、25羟维生素D、ABI呈正相关(P<0.05),与年龄、碱性磷酸酶、sCTX呈负相关(P<0.05);全髋BMD与BMI、25羟维生素D、UA、ABI呈正相关(P<0.05),与年龄、OC、sCTX呈负相关(P<0.05)。见表2。
2.3股骨颈和髋部BMD的多元线性回归分析 分别以腰椎、股骨颈、全髋BMD为因变量,以年龄、BMI、UA、25羟维生素D、碱性磷酸酶、OC、sCTX、ABI等为自变量进行多元线性回归分析,结果显示上述各自变量均不是腰椎BMD的相关影响因素(P>0.05);年龄是股骨颈BMD负相关影响因素(P<0.05),ABI、BMI是股骨颈BMD正相关影响因素(P<0.05);ABI、BMI是全髋BMD的正相关影响因素(P<0.05),年龄是全髋BMD负相关影响因素(P<0.05)。见表3。

表2 腰椎、股骨颈、髋关节BMD与其他参数相关性分析
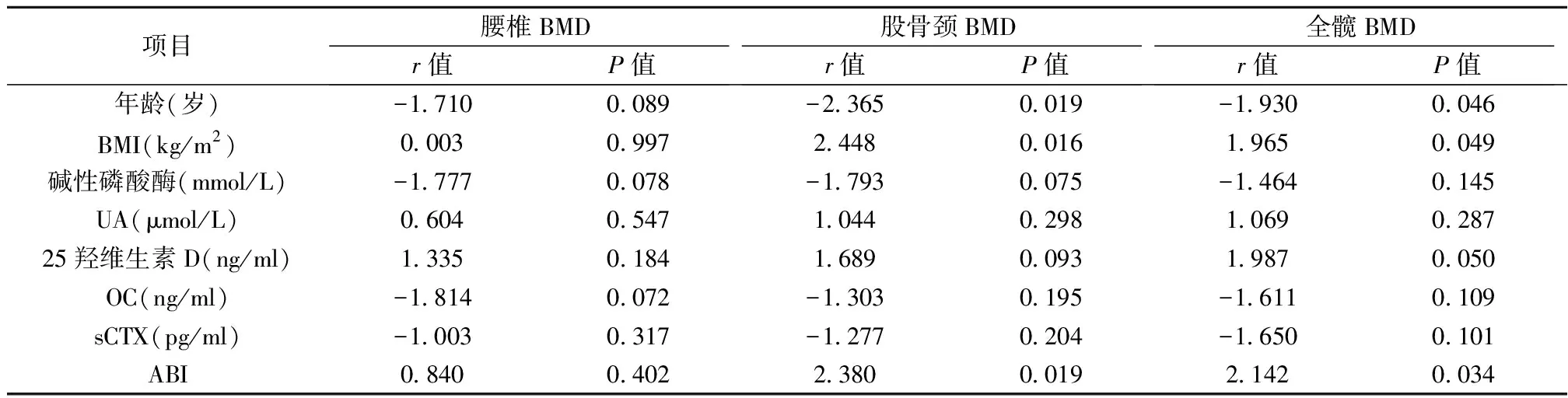
表3 PAD与腰椎、股骨颈、髋关节BMD相关因素多元线性回归分析
3 讨 论
对病程仅1年内的T2DM患者研究发现,亚临床AS的患者占比高达75%,而且高龄、男性患者更易发生AS,更应尽早筛查大血管病变〔6〕。内皮细胞功能障碍是AS的早期表现,短暂或持续的高血糖状态可导致血管内皮功能损伤〔7〕。外周动脉疾病是T2DM常见的大血管病变,ABI是美国糖尿病协会推荐的外周动脉疾病的筛查与诊断方法〔8〕,也是诊断外周动脉疾病的最佳无创手段〔9〕。高龄、血脂紊乱、合并糖尿病、高血压等是发生AS的危险因素。
糖代谢与骨代谢关系密切,糖尿病除了增加心血管风险,还与骨质量的下降和骨折风险性的增加有关〔10〕。BMD是指单位体积或单位面积所含的骨量,是诊断OP最常用的手段〔5〕。T2DM患者骨量变化主要与病程、血糖水平、高糖引起的炎症介质、脂质异常、钙代谢异常、慢性血管并发症等有关〔11〕。T2DM患者OP及骨折的发生率显著高于非糖尿病患者〔12〕,是引起骨骼损伤及骨脆性增加的独立危险因素〔13〕。研究发现BMD与颈动脉内膜厚度、心血管疾病等有显著相关性〔14,15〕。对于绝经后女性随访发现,BMD与颈动脉斑块之间呈显著负相关,而骨丢失与斑块之间呈显著正相关〔16〕。对越南1 460名50岁及以上人群研究发现,男性颈动脉内膜厚度和BMD有相关性〔17〕,亚洲OP自我评估工具(OSTA)指数与动脉僵硬度(臂踝踝脉搏波速度)之间也存在显著相关性〔18〕。对日本社区居住的老年男性调查发现,高血糖与骨折风险升高呈线性关系,有糖尿病前期状态的老年男性OP性骨折的风险也可能会升高〔19〕。OP较非OP人群更易发生AS〔20〕。OP性骨折的风险增加与血管内皮功能障碍和血管结构异常有关〔21〕。在敲除骨代谢相关基因的动物中出现了血管特征性改变,提示二者存在共同的信号途径、转录因子和细胞外基质的相互作用〔22〕。因此临床上已将AS与BMD的测量联系起来〔23〕。
年龄的增加使老年糖尿病患者钙、磷的摄入减少,胃肠道对钙的吸收减少;高血糖状态可引起渗透性利尿,使钙、磷的重吸收减少、排出增加,继而引起甲状旁腺激素分泌增加,增加骨钙入血。维生素D不足也可引起继发性甲状旁腺功能亢进症,使骨吸收增加,BMD减低;研究指出维生素D缺乏症可能在外周动脉疾病和OP两种疾病中起作用〔24〕。晚期糖基化终末产物/晚期糖基化终末产物受体通过骨组织细胞发生病理机制改变影响骨代谢,使得骨组织细胞发生本质改变,最终导致骨代谢平衡紊乱,骨骼脆性增加〔25〕。血脂异常也与OP有关〔26,27〕,异常的血脂水平可引起骨组织血管发生AS,导致骨骼血流灌注不足造成OP的发生。本研究中PAD组与非PAD组LDL差异无统计学意义,考虑可能与绝大多数老年糖尿病患者长期使用他汀类药物有关。骨形成与骨吸收的动态平衡能维持骨骼稳态。高血糖状态能影响成骨细胞和破骨细胞的活性〔28〕。OC是反映骨形成指标,由成骨细胞分泌的一种非胶原基质蛋白。sCTX是反映骨吸收指标,其升高程度与破骨细胞活性增高的程度相一致。BMI越高,骨骼所接受的应力越高,能刺激骨形成,维持、提高骨强度和骨矿含量,预防OP发生和减少骨折风险。
髋部骨折是OP骨折中最严重的一种骨折,与非糖尿病患者相比,T2DM患者骨折的风险高1.2~3.0倍,尤其是髋部骨折〔29〕,男性T2DM中髋部骨折的风险会增加2.8倍〔30〕,髋部骨折后死亡风险会增加28%〔31〕。有研究也发现PAD与髋部骨折之间存在着显著相关,RR为1.64〔95%CI(1.17~2.29)〕〔32〕。
