骨质疏松对中老年重度慢性牙周炎治疗效果的影响
2022-08-24陈畅行张利平邱利华
陈畅行 刘 洪 张利平 邱利华
1.南京大学医学院附属口腔医院牙周病科,江苏南京 210008;2.江苏医药职业学院医学技术学院,江苏盐城 224005;3.江苏省盐城市口腔医院专家门诊,江苏盐城 224000;4.江苏省盐城市口腔医院牙周病科,江苏盐城 224000
慢性牙周炎和骨质疏松均为中老年人的多发病,同时患有这两种疾病的中老年患者在临床上较为常见[1-7]。已有的报道多偏重研究慢性牙周炎和骨质疏松之间的联系,提示两者有增龄、维生素D 与钙的缺乏、吸烟等共同危险因素,多种炎症因子参与了这两种疾病的进展过程[8-13]。关于骨质疏松对中老年重度慢性牙周炎临床治疗效果影响的研究少见报道,本研究就此课题进行初步探讨,对患者治疗前后的牙周临床指标、炎症因子及全口不同牙位牙槽骨影像学变化情况进行比较分析,评估骨质疏松对中老年重度慢性牙周炎临床治疗效果的影响,为患有骨质疏松的中老年重度慢性牙周炎患者的临床治疗提供参考和借鉴。
1 资料与方法
1.1 一般资料
选择2017 年1 月至2020 年12 月在江苏省盐城市口腔医院(以下简称“我院”)牙周病科就诊的48 例中老年重度慢性牙周炎患者,按是否患有骨质疏松分成观察组和对照组,每组各24 例,年龄50~68 岁。其中观察组男5 例、女19 例;平均(57.34±6.39)岁。对照组男6 例,女18 例;平均(58.62±5.83)岁。本研究经我院医学伦理委员会审批通过(审批文号:盐口伦审〔2017〕02 号)。
1.2 纳入及排除标准
纳入标准:符合重度牙周炎诊断标准[2];发生骨吸收的牙位数≥10 颗,部分牙位骨吸收达根长>1/2;口腔内牙齿≥20 颗;纳入观察组的骨质疏松症患者的T 值≤-2.5[双能X 线吸收检测法(dualenergy X-ray absorptiometry,DXA)]。排除标准:患有糖尿病、肝、肾功能障碍等系统性疾病;3 个月内服用过抗菌药物、非甾体类药物;6 个月内有牙周治疗史。
1.3 治疗方法
两组均行牙周基础治疗[1-2]。
1.4 观察指标
在治疗前和治疗后3 个月,检查两组牙周临床指标[菌斑指数(plaque index,PLI)、龈沟出血指数(sulcus bleeding index,SBI)、牙周袋深度(pocket depth,PD)]和炎症因子指标[白细胞介素-1β(interleukin-1β,IL-1β)、IL-6、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)]。治疗前和治疗后6 个月,两组拍摄全口曲面断层片,进行影像学观察,计算治疗前患者全口发生不同类型牙槽骨吸收(垂直骨吸收、水平骨吸收和其他类型骨吸收)的牙位数占全口牙位数的百分比和治疗后每例患者的牙槽骨发生不同类型(骨密度增加、骨白线形成、新生牙槽骨形成)显著影像学变化的牙位数占全口牙位数的百分比。
1.5 统计学方法
采用SPSS 18.0 软件对所得数据进行统计分析。符合正态分布的计量资料以均数±标准差(±s)表示,采用t 检验。计数资料以例数或百分比表示,采用χ2检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组治疗前后牙周临床指标比较
治疗前两组PLI、SBI、PD 比较,差异无统计学意义(P >0.05)。治疗后,两组PLI、SBI、PD 低于治疗前,差异有统计学意义(P <0.05)。治疗后,两组牙周临床指标比较,差异无统计学意义(P >0.05)。见表1。
表1 两组治疗前后牙周临床指标比较(±s)

表1 两组治疗前后牙周临床指标比较(±s)
注 PLI:菌斑指数;SBI:龈沟出血指数;PD:牙周袋深度
2.2 两组治疗前后炎症因子水平比较
治疗前,两组IL-1β、IL-6、TNF-α 水平比较,差异无统计学意义(P >0.05)。治疗后,两组各炎症因子水平低于治疗前,且观察组高于对照组,差异有统计学意义(P <0.05)。见表2。
表2 两组治疗前后炎症因子水平比较(ng/ml,±s)
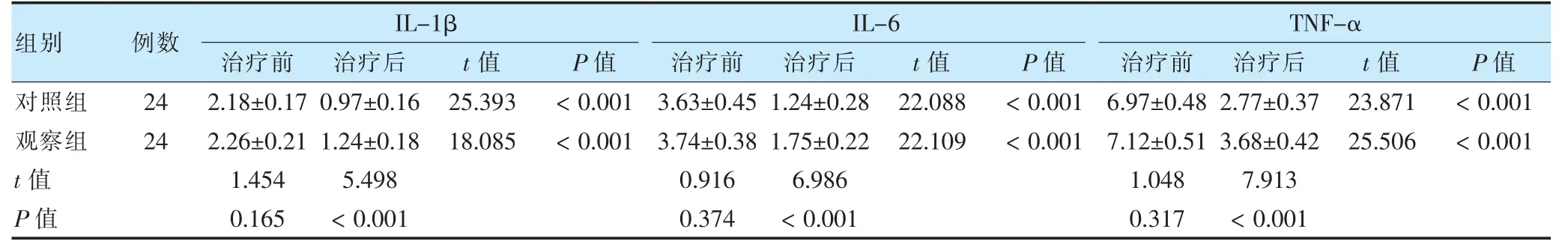
表2 两组治疗前后炎症因子水平比较(ng/ml,±s)
注 IL:白细胞介素;TNF-α:肿瘤坏死因子-α
2.3 两组治疗前牙槽骨吸收相关指标和治疗后牙槽骨影像学相关指标比较
观察治疗前后的全口曲面断层片,相较于初诊(基线)水平,对照组患者在治疗完成6 个月后,可观察到部分牙位牙槽骨密度有较明显增加,部分牙位有明显骨白线形成,甚至部分牙位角形骨吸收位置可见新生牙槽骨形成。见图1。在观察组患者的全口曲面断层片中亦可观察到类似的结果,但肉眼可见发生牙槽骨改建的牙位数量及牙槽骨改建类型均少于对照组。见图2。

图1 对照组1 例治疗前后X 线片

图2 观察组1 例治疗前后X 线片
治疗前两组发生垂直或水平或其他类型牙槽骨吸收(通过影像学观察)的牙位数百分比比较,差异无统计学意义(P >0.05)。见表3。
表3 两组治疗前牙槽骨发生骨吸收的牙位数百分比比较(%,±s)

表3 两组治疗前牙槽骨发生骨吸收的牙位数百分比比较(%,±s)
治疗后,观察组总牙位数百分比、骨密度增加、骨白线形成、新生牙槽骨形成低于对照组,差异有统计学意义(P <0.05)。见表4。
表4 两组治疗后牙槽骨有显著影像学变化的牙位数比较(%,±s)

表4 两组治疗后牙槽骨有显著影像学变化的牙位数比较(%,±s)
3 讨论
本研究结果显示,牙周基础治疗能有效改善两组PLI、SBI、PD 牙周临床指标状况,两组各指标比较,差异无统计学意义(P <0.05)。分析其原因,牙周基础治疗清除龈下菌斑结石沉积物,去除口腔局部致病因素,减轻菌斑微生物作为始动因子引发的免疫炎症反应,改善口腔微生态环境,因而能够明显改善患者的PLI、SBI、PD 牙周状况[1-3]。其中,牙周袋深度PD 指标的改善可能是多种因素复合叠加的结果,不仅与牙槽骨修复再生状况(可能受骨质疏松这一全身性骨骼疾病因素的影响)有关,还与骨上袋、骨下袋等多种牙周袋复杂形态及牙周组织炎症状态有关[1]。因此,骨质疏松与牙周袋深度PD 指标的中短期改善之间未呈现直接相关性。
相关研究显示,TNF-α、IL-1、IL-6 等炎症因子及前列腺素E2都参与了慢性牙周炎和骨质疏松这两种疾病的炎症反应和骨吸收过程[1,14-18]。老年性骨质疏松患者由于增龄和性激素缺乏等因素导致免疫系统持续低度活化,TNF-α、IL-1、IL-6 等炎症反应介质及前列腺素E2均诱导M-CSF 和RANKL 的表达,抑制成骨细胞和刺激破骨细胞而导致骨丢失[17-25]。牙周基础治疗可以通过清除龈下菌斑结石沉积物,去除口腔局部致病因素,减轻菌斑微生物作为始动因子引发的免疫炎症反应,减少口腔局部炎症因子分泌,促进牙槽骨修复再生,但无法逆转因增龄和性激素缺乏等因素导致的全身促炎症反应状态、全身骨重建失衡及骨重建能力的减弱,可能导致本研究结果所显示的骨质疏松对中老年重度慢性牙周炎经牙周基础治疗后IL-1β、IL-6、TNF-α 等炎症因子水平和牙槽骨修复再生效果产生影响。有研究报道,中老年骨质疏松患者血清中的IL-6、TNF-α 等指标水平高于中老年健康人群[26-30],该结果可为本研究结果提供佐证。
综上所述,骨质疏松对中老年重度慢性牙周炎经牙周基础治疗后的炎症因子水平降低和牙槽骨修复再生效果产生影响。本研究提示,在诊断和治疗中老年重度慢性牙周炎时,应关注患者是否同时患有骨质疏松。受限于本研究开展时间较短,骨质疏松影响中老年重度慢性牙周炎临床治疗效果的具体机制还需要进一步研究,以便获得更多的研究成果指导临床实践。
