缩宫素联合宫颈扩张球囊用于孕晚期引产效果
2022-08-16蔡留章
蔡留章 汪 莉
同济大学附属杨浦医院(上海市杨浦区中心医院)(200090)
妊娠晚期引产常导致胎头不能有效贴近宫颈,进而影响对宫颈的刺激,致不能自主规律宫缩[1]。引产能否成功与宫颈成熟度息息相关。有研究发现,宫颈未成熟时引产会延长产程,增加孕妇剖宫产率及分娩风险[2]。因此,应采取有效方法促宫颈成熟,实现顺利分娩。既往常采用静滴缩宫素协助引产但效果不理想,可能增加产后出血、胎儿窘迫等不良结局风险[3]。利用宫颈扩张球囊引产为一种机械引产方式,能自然且安全促进宫颈扩张,诱导宫颈迅速成熟[4]。本研究观察缩宫素联合机械引产应用于妊娠晚期引产效果优于单用药物引产,分析如下。
1 资料和方法
1.1 资料
纳入2019年1月-2020年9月本院收治的具备引产指征的妊娠晚期孕妇106例。纳入标准:①符合《妊娠晚期促宫颈成熟与引产指南(草案)》[5]有关要求;②单胎妊娠,孕周为37~42周;③宫内胎儿存活;④孕妇及其家属签署知情同意书。排除标准:①瘢痕子宫;②产道畸形、胎位异常;③胎膜早破、产前出血;④存在严重妊娠并发症或其他严重躯体疾病;⑤存在引产药使用禁忌;⑥母儿感染。将所有孕妇按1:1比例随机分配到对照组、观察组内,每组53例。本研究经本院伦理委员会审批。
1.2 方法
对照组应用缩宫素引产,即2.5 U催产素(北京赛升药业股份有限公司)加入500ml生理盐水采用输液泵静脉滴注,初始8滴/min,每15min调整1次滴速,最大速度<40滴/min,连续静滴8~12h后采用Bishop宫颈成熟度评分法评定,如评分≥6分行人工破膜,破膜1 h后如未出现规律宫缩则继续滴注缩宫;评分<6分于第2d、第3d继续滴注缩宫素引产,如第3d后仍未进入产程则视为引产失败,改行剖宫产终止妊娠。观察组则在对照组基础上采用宫颈扩张球囊引产:常规消毒处理,于上午10:00将宫颈扩张球囊(浙江天使医疗器械有限公司)置产妇阴道内,充分显露宫颈,将球囊放入宫颈导管中,缓慢向宫腔内推入,使之处于宫颈内口,向其内注入40ml生理盐水,然后外牵拉导管,当子宫球囊、阴道球囊分别贴近宫颈内口、宫颈外口时注入20ml生理盐水,之后撤出窥阴器,向阴道球囊内注入20ml生理盐水,依次增加球囊内液体,20ml/次,使各球囊液体量达80ml,将球囊固定于大腿内侧,自发性胎膜破裂或出现规律宫缩后将球囊取出,未见临产征兆12h后取出。如有羊水囊,Bishop评分≥6分立即行人工破膜,1h后未临产则使用缩宫素引产,方法同对照组。
1.3 观察指标
①宫颈成熟度:于引产前、引产12h采用Bishop宫颈成熟度评分法[6]评定,总分13分,分值愈高宫颈成熟度愈好。②引产效果:治疗12h后Bishop评分增加≥3分且成功自然分娩为显效,Bishop评分增加2~3分且成功自然分娩有效,Bishop评分增加<2分无法自然分娩[7]为无效,引产总有效=显效+有效率。③记录各产程时间并计算总产程。④母婴结局:统计阴道分娩率及宫颈裂伤、产后出血、新生儿窒息、胎儿窘迫等母婴不良结局总发生率。
1.4 统计学处理
2 结果
2.1 一般情况
对照组年龄(30.5±4.2)岁(23~38岁),孕周(39.2±1.4)周(37~41周);初产妇29例,经产妇24例。观察组年龄(29.7±4.1)岁(23~37岁),孕周(39.4±1.5)周(38~41周);初产妇31例,经产妇22例。两组比较无差异(P均>0.05)。
2.2 引产效果
引产总有效率观察组优于对照组(P<0.05)。见表1。

表1 两组引产效果比较[例(%)]
2.3 Bishop评分
Bishop评分,两组引产前无差异(P>0.05),引产12h两组均高于引产前且观察组高于对照组(P均<0.05)。见表2。
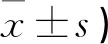
表2 两组引产前后Bishop评分比较 (分,
2.4 各产程时间
各产程及总产程时间观察组均短于对照组(P均<0.05)。见表3。

表3 两组各产程时间比较
2.5 分娩方式及母婴结局
观察组阴道分娩率高于对照组,母婴不良结局总发生率低于对照组(均P<0.05)。见表4。

表4 两组分娩方式及母婴不良结局比较[例(%)]
3 讨论
引产为妊娠晚期高危孕妇较常采取的一种方法,此类人群多由于宫颈未成熟而不能实现顺利分娩。如未及时实施有效引产,则易增加胎儿窘迫、新生儿窒息等不良情况发生风险,甚至可能危及孕妇生命。因此,恰当时机选择有效方式引产意义重要。宫颈成熟是妊娠发动、分娩成功的重要前提[8]。美国妇产科医师学会(ACOG)发布的临床指南认为Bishop评分>6分提示宫颈成熟,且引产成功率随分值增加而增高[9]。既往临床常采用的促宫颈成熟手段为药物刺激,缩宫素为常用药,静脉给药可快速起效,通过作用于子宫平滑肌而诱导其收缩促使宫颈扩张。但研究表明,缩宫素受体主要分布于宫体,在宫颈仅少量分布。故单用此药物促宫颈成熟效果有限,孕妇引产成功率较低[10]。因此,临床建议联合其他方法以获得更好的引产效果。
近年来,一系列物理机械方法被运用于引产中。利用宫颈扩张球囊引产是物理机械方法的一种,通过利用机械压力可诱导宫颈内口、子宫肌层细胞分泌前列腺素,引起宫颈成熟,触发宫缩[11];机械压迫可使宫颈物理屏障受损,同时能诱导Ferguson效应产生,即球囊膨胀促使宫腔盈满,促进垂体后叶素释放,从而可使宫缩产生。水囊诱发的炎症有利于软化宫颈[12];球囊置入可致胎膜剥离,蜕膜退变、坏死,促使花生四烯酸、前列腺素大量产生,从而可加快宫颈软化成熟[13]。郝荣等[14]研究认为,宫颈扩张球囊在促进宫颈成熟、改善妊娠结局等方面具有重要意义。
本研究观察了宫颈扩张球囊联合缩宫素应用于妊娠晚期引产效果,结果显示引产总有效率更优,可明显提高促宫颈成熟效果,有效缩短产程,提升阴道分娩率。分析原因:静脉滴注缩宫素可诱导平滑肌收缩,促使宫颈扩张;宫颈扩张球囊依靠机械压力促使前列腺素生成。两种方法促宫颈成熟的途径、环节不同,联合应用可产生叠加效应,促进孕妇更顺利分娩,同时宫颈裂伤、产后出血、新生儿窒息、胎儿窘迫等母婴不良结局总发生率降低。这是由于在静滴缩宫素基础上加用宫颈扩张球囊可促进临产更快发动,且宫颈扩张球囊不会对子宫带来负面影响及造成强制宫缩等,安全性较高,使母婴获得良好结局[15]。
综上所述,静脉滴注缩宫素联合宫颈扩张球囊应用在妊娠晚期引产效果较好,可有效提高促宫颈成熟效果,缩短产程,提升引产成功率,降低母婴不良结局发生风险。
