腋窝入路免充气腔镜与开放甲状腺手术的对比研究
2022-08-15代英曼李鲁传张温花曾庆东
代英曼,陈 波,李鲁传,张温花,曾庆东
(山东大学齐鲁医院普通外科,山东 济南,250012)
过去的几十年,甲状腺恶性肿瘤发病率在全球范围内快速增长[1-2],其中甲状腺乳头状癌约占甲状腺恶性肿瘤的80%以上[3]。手术是治疗甲状腺乳头状癌的首选方式。由于甲状腺乳头状癌的良好预后及对美容需求的增加,各种颈部无疤痕入路的腔镜技术快速发展,包括经乳晕、胸乳、腋窝、口腔前庭及耳后等入路方式[4]。与传统开放手术相比,腔镜甲状腺手术由于切口小、瘢痕隐蔽等优点,被广大甲状腺癌患者所接受。腋窝入路免充气的腔镜甲状腺手术,由于无需充入CO2,可避免由此引起的皮下气肿、气体栓塞等并发症[5]。本研究重点评估腋窝入路免充气腔镜甲状腺手术治疗单侧甲状腺癌的肿瘤根治效果及术后并发症,现总结汇报如下。
1 资料与方法
1.1 临床资料 选取2021年1月至2021年12月我院收治的接受腋窝入路免充气腔镜甲状腺手术的51例单侧甲状腺乳头状癌患者(腋窝组),采用倾向性评分匹配的方法校正年龄、性别、体重指数、肿瘤大小、多灶性等一般资料,以1∶1比例匹配同时期接受传统开放手术的51例单侧甲状腺乳头状癌患者(开放组)。本研究经医院伦理委员会批准,患者与家属知情同意。两组患者性别、年龄、体重指数、结节直径及病灶数量等临床资料差异无统计学意义(P>0.05),具有可比性。见表1。
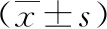
表1 两组患者一般资料的比较
1.2 纳入与排除标准 纳入标准:(1)经病理证实为甲状腺乳头状癌;(2)病灶位于一侧甲状腺腺体;(3)性别不限,年龄≥18岁;(4)首次进行手术治疗;(5)术前影像学检查未见颈部异常肿大淋巴结。排除标准:(1)其他类型的甲状腺癌,如甲状腺髓样癌、未分化癌;(2)双侧病灶或需行甲状腺全切;(3)存在侧区淋巴转移或远处转移。
1.3 手术方法 腋窝组行经腋窝入路免充气腔镜甲状腺手术,对照组行传统开放手术。重点描述腋窝组的患者体位、手术标识(图1)、术者站位、腋窝拉钩使用方法、术中视野、术后创面及引流管位置。患者取平卧位,采用气管内插管全麻,肩下垫高使头部后伸,充分暴露颈部,头部向健侧旋转,患侧躯体略高于健侧。患侧胳膊外展显露腋窝,术者坐于患侧,监视器置于术者对侧,扶镜手与术者同侧,于腋窝前壁做3 cm、0.5 cm、0.5 cm切口(图2),沿3 cm切口切开皮肤、皮下组织,沿胸大肌表面游离皮瓣,向上越过锁骨,内侧达胸骨,用定制的经腋窝拉钩托起已经游离的皮瓣,定位胸锁乳突肌胸骨端、胸锁乳突肌锁骨端及锁骨构成的三角间隙,沿此间隙游离胸锁乳突肌胸骨端,置入拉钩托起胸锁乳突肌胸骨端,注意保护颈内静脉。游离肩胛舌骨肌,沿肩胛舌骨肌、带状肌及颈内静脉构成的三角间隙,游离带状肌外侧缘,沿甲状腺、带状肌间隙游离带状肌,置入拉钩牵开带状肌群,暴露手术视野,分离、暴露甲状腺。由甲状腺外侧入路游离外侧甲状腺腺体。用超声刀切断甲状腺中静脉,钝性分离显露喉返神经,向头侧完整游离喉返神经至入喉处,游离上极、甲状腺上动静脉,用超声刀凝固切断,此时甲状腺大部分已游离,再显露、游离甲状腺下动静脉,用超声刀凝固切断,沿颈总动脉清扫中央区淋巴结,向下至无名动脉上方。分离入喉处甲状腺组织时尤应小心,超声刀刀头注意勿损伤神经,也可用超声刀结合分离钳钝性分离的方法。切除的标本置入标本袋经3 cm切口取出,术中切除标本常规送快速冰冻病理。冲洗手术野(图3),甲状腺手术创面放置引流管,经腋窝0.5 cm切口引出(图4)。

图1 腋窝入路体表标识

图2 腋窝入路经腋拉钩放置及操作示意图
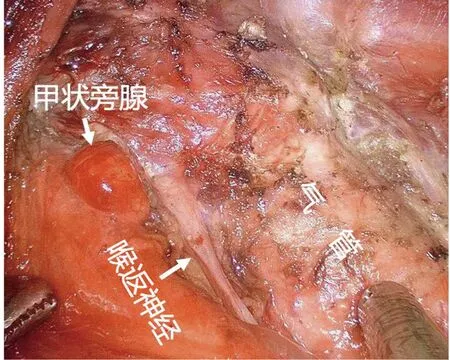
图3 术中注意保护重要解剖结构
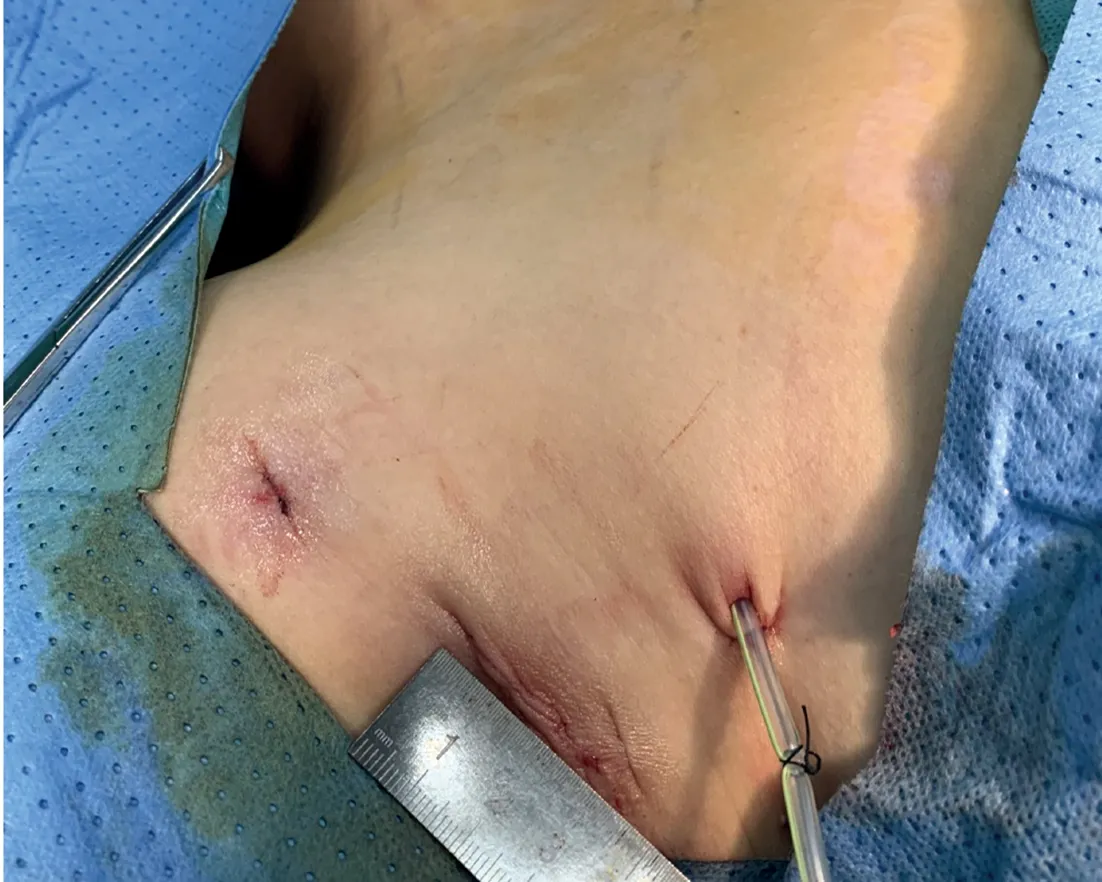
图4 术后切口及引流管位置
1.4 观察指标 (1)手术指标:主要包括中央区淋巴结清扫数量、中央区淋巴结阳性比例、脉管内癌栓、侵犯被膜、腺内播散等;(2)术后并发症:主要包括饮水呛咳、一过性声音嘶哑、一过性甲状旁腺功能减退、血清肿、血肿、乳糜瘘、切口感染。
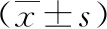
2 结 果
2.1 两组手术效果的比较 两组中央区淋巴结清扫数量、中央区淋巴结转移数量、清扫的中央区淋巴结阳性比例差异无统计学意义(P>0.05)。两组病理学特征包括脉管内癌栓、侵犯被膜、合并桥本氏甲状腺炎、合并结节性甲状腺肿、腺内播散等方面差异亦无统计学意义(P>0.05)。见表2。腋窝组手术时间长于开放组,但两组术中出血量、术后住院时间差异无统计学意义,见表3。
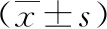
表2 两组患者肿瘤根治效果的比较
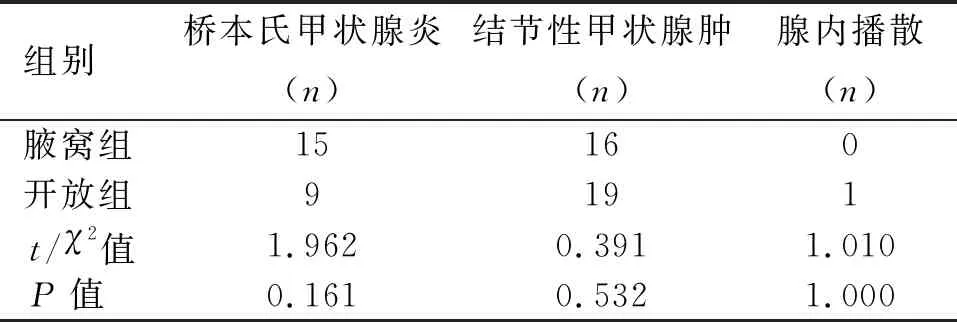
续表2
表3 两组患者围手术期观察指标的比较
2.2 两组术后并发症的比较 腋窝组1例患者因颈内静脉分支破裂出血中转开放。术后两组均出现不同程度的并发症,腋窝组术后并发症总发生率为9.8%(5/51),与对照组的7.8%(4/51)相当,差异无统计学意义(P>0.05),见表4。腋窝组出现1例一过性声音嘶哑、3例血清肿及1例血肿。而开放组出现1例饮水呛咳、2例一过性声音嘶哑及1例血清肿。血清肿、血肿通过穿刺引流、局部加压等方式可有效缓解,经过3个月的随访,其他并发症通过保守治疗亦得到有效控制或好转。
3 讨 论
随着腔镜技术的进步及设备的不断优化,腔镜甲状腺手术的适应证由甲状腺良性病变放宽至甲状腺恶性肿瘤。与传统颈部开放手术相比,非颈部入路的腔镜甲状腺手术由于切口隐蔽,美容效果较好,被越来越多的有美容需求的患者所接受。根据切口部位,非颈部入路的腔镜甲状腺技术可分为乳晕入路、胸乳入路、腋窝入路、耳后发际入路、口腔前庭入路、锁骨下入路等。根据手术建腔方式又可分为免充气法与充气法两类[6]。
腋窝入路免充气甲状腺手术2003年由韩国Chung等首次开展[7],至今已有近二十年的发展,利用传统方法直视下建腔,利用特制的腋窝拉钩,无需充入CO2,从而避免了CO2导致的皮下气肿、高碳酸血症、气体栓塞等相关并发症,可减少手术相关并发症,提高手术安全性。根据切口数量,可分为单孔法、双孔法及三孔法[8-9]。本研究采用三孔法操作,更容易形成操作三角,避免了“筷子效应”,降低了操作难度,可有效缩短手术时间。与传统开放手术相比,最大的优点是手术切口转移至腋窝,更加隐蔽,美容效果更好[10]。与经胸前入路相比,此术式不仅适合女性患者,也适于有美容需求的男性患者;本研究中腋窝组纳入了14%的男性患者,手术均顺利完成,美容效果较好。以往的研究表明,腋窝入路的美容满意率可高达100%[11-12]。
对于甲状腺恶性肿瘤患者,肿瘤的完整切除及相应区域淋巴结的彻底清扫应优先于美容需求,因此我们更加关注肿瘤根治的彻底性。本研究结果显示,腋窝组中央区淋巴结清扫数量与开放组相近,与其他研究的清扫数量相当[13]。两组中央区淋巴结转移数量、清扫的中央区淋巴结阳性比例差异无统计学意义。值得注意的是,本研究主要纳入甲状腺微小乳头状癌。随着肿瘤直径的增加,会增加颈部中央区、侧区淋巴结转移的风险,虽然以往有研究评价腋窝入路在侧颈区淋巴结清扫的效果,但其根治效果需进一步研究[14]。此外,有研究表明,局限于单侧的甲状腺乳头状癌有发生对侧中央区淋巴结转移的风险,尤其靠近峡部的肿瘤[15];而清扫对侧中央区淋巴结是腋窝入路腔镜甲状腺手术的难点,因此对于有发生对侧中央区淋巴结转移高风险的患者应谨慎选择此术式。本研究中两组术后并发症发生率差异无统计学意义(P>0.05),且两组术后均未出现永久性喉返神经损伤、甲状旁腺损伤。
本研究也存在一定的不足,第一,本研究基于单中心的数据,纳入的样本量较少,需在更多中心进行推广并评价疗效。第二,本研究随访时间相对较短,虽然腋窝入路免充气腔镜甲状腺手术治疗单侧甲状腺乳头状癌的根治效果与传统开放手术相当,但对于远期复发及生存情况尚需更长时间的随访。第三,本研究为回顾性研究,虽然已通过倾向性评分匹配的方式校正两组患者的基线,前瞻性随机对照研究是评价不同干预措施疗效的金标准,建议后续研究进一步开展随机对照研究。
综上所述,腋窝入路免充气腔镜甲状腺手术治疗单侧甲状腺乳头状癌是安全、有效的。
