中国养老机构老年人衰弱影响因素的Meta分析
2022-08-11郭松李军文谢林娟侯冬勤钟璐莹王玥梅唐于力
衰弱是指老年人生理储备下降导致机体易损性增加,抗应激能力减退的非特异性状态
。衰弱在老年人中发病较为普遍,且衰弱发病率随着年龄增长而增加,衰弱会增加老年人不良结局的风险,如骨折、失能等,也会使老年人日常活动能力、生活质量、健康预期寿命降低
。我国最新人口数据显示,我国老年人口约为2.6亿,约占总人口18.70%
。随着老年人口的增多、生活方式的改善和养老观念的改变,养老机构逐渐成为大多数老年人的选择,而我国养老机构老年人衰弱发生率为30.7%~69.5%
。目前我国养老机构服务体系尚不成熟,无法对老年人提供全方位、针对性的照护。因此本研究旨在通过Meta分析探讨中国养老机构老年人衰弱的影响因素,为养老机构老年人衰弱的预防和改善提供理论依据。
从企业财务管理中存在的普遍问题来看,成本控制管理仍有不足,在不少企业管理中存在着对财务成本管理不予重视的情况,缺乏财务管理理念。落后的财务管理理念对企业管理来说,不仅存在较多的问题,财务成本管理水平低,还对企业的发展造成了制约,对企业的发展造成了直接的影响。根据相关的数据显示,不少民营企业的管理者文化水平偏低,管理知识缺乏,管理工作经验较少,薄弱的成本控制意识自然造成了对成本控制缺乏重视,对企业的持续发展造成了阻碍和制约。
1 资料与方法
1.1 文献检索 计算机检索CNKI、万方数据、维普期刊、SinoMed、PubMed、Cochrane Library、Web of science等数据库,以主题词和自由词相结合的方法,检索时间从建库至2021年10月,中文检索词为养老机构、养老院、老年院、老年、老人、老年人、衰弱、衰弱综合征等,英文检索词为China、Chinese、elder、aged、older、nursing home、pension institution、homes for the aged、frailty等。
教师可以通过学生在作业中的反馈信息,了解学生对知识的掌握和运用程度,以调节教学内容、教学进度及教学方法。
1.2 选取标准 纳入标准:横断面研究;研究对象为中国养老机构老年人;研究内容为至少报告了1个影响因素与衰弱的关系。排除标准:非中英文文献;数据无法获取或重复发表的文献;低质量文献。
王蒙在一篇文章中,也说到个人尺度问题。他说:“上一代人对下一代人的消极评价,究竟有多少是靠得住的?有多少是以己度人度量出来的?反过来说,下一代不是也以自身当标尺吗?”意思是说,世事与时俱进,一切都在变化,评判是非的尺度不能停步不前,当然,对前人的有些好东西,还要珍惜和继承。因此,无论上代人,还是下代人,只要自己评判是非的尺度错了,就要自觉改正才好。
2.2 Meta分析结果 年龄低、文化程度高、自评健康状况好、多病共存数少和活动多是养老机构老年人衰弱的保护因素,抑郁、认知差、睡眠质量差、日常生活能力差和营养不良是养老机构老年人衰弱的危险因素。
本研究分析了近6年中国养老机构老年人衰弱影响因素的研究,结果显示年龄低、文化程度高、自评健康状况好、慢性病数少和活动多是养老机构老年人衰弱的保护因素,抑郁、认知差、睡眠质量差、日常生活能力差和营养不良是养老机构老年人衰弱的危险因素。年龄越大,损伤的机体恢复能力越低,对外界各种刺激的应激及适应能力降低,更易发生免疫系统功能紊乱和内分泌系统失调,老年人衰弱发生的风险就会显著增高
。慢性病数量多的老人自理能力下降,且经历病痛折磨、承担经济压力,机体处于慢性消耗状态,逐渐失去原有的代偿能力,从而诱导衰弱的发生,也可加重衰弱的发生
。我国最新研究
显示中老年人患有慢性病共病(两种或以上慢性病)为41%,65岁以上老年人共病率为65%,85岁以上老年人共病率为80%,常见的有高血压、高血脂、风湿病等。
2 结果
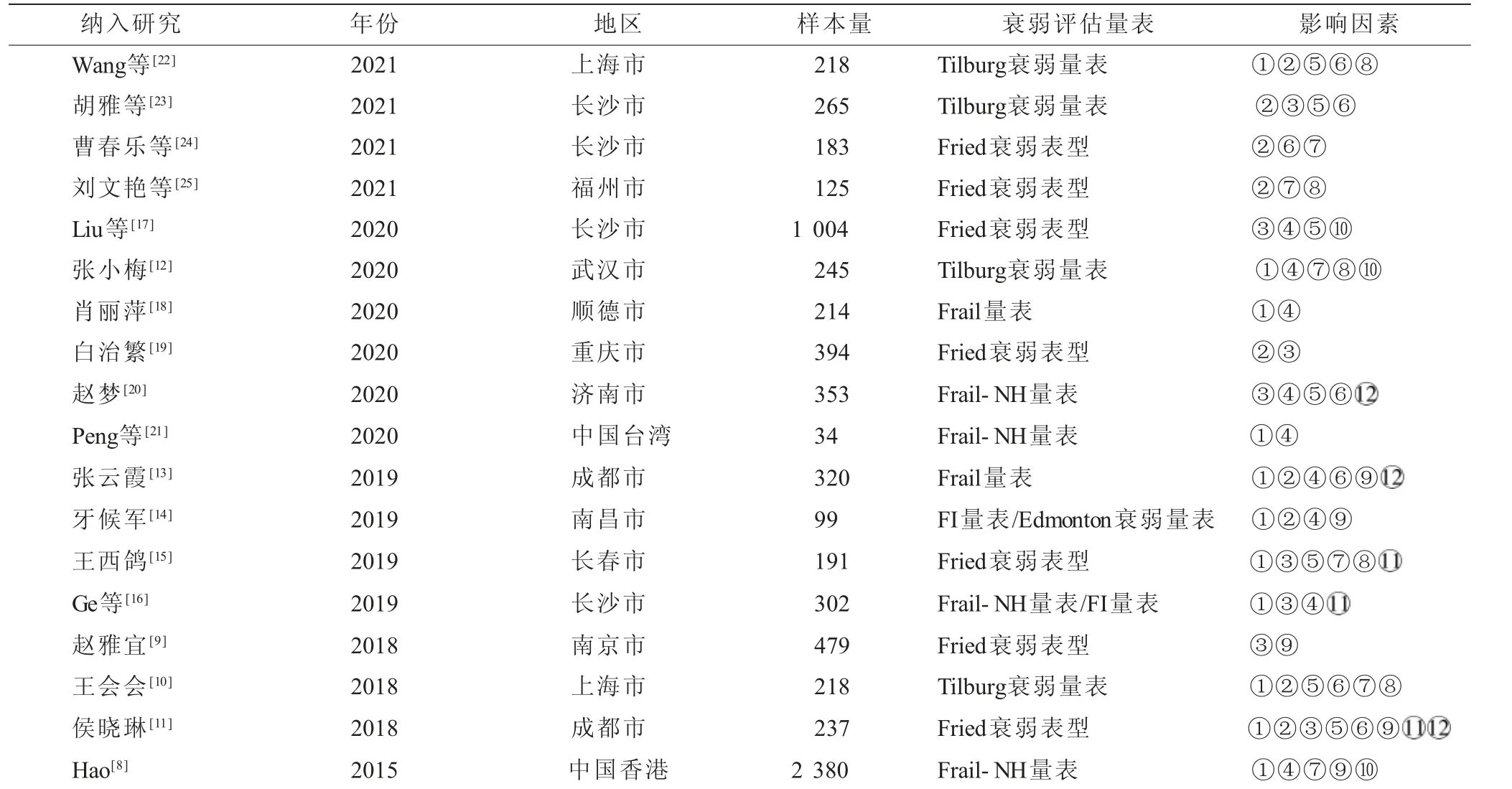
2.1 文献筛选结果及纳入文献基本情况 计算机初检共得文献438篇,经筛选最终纳入文献18篇
,具体流程及结果见图1。纳入的18篇文献均为横断面研究,研究地区涉及中国大陆10省、香港及台湾,总样本量为7 261人,有13项研究
ARHQ评 分≥8分,为 高 质 量 研 究,5 项 研 究
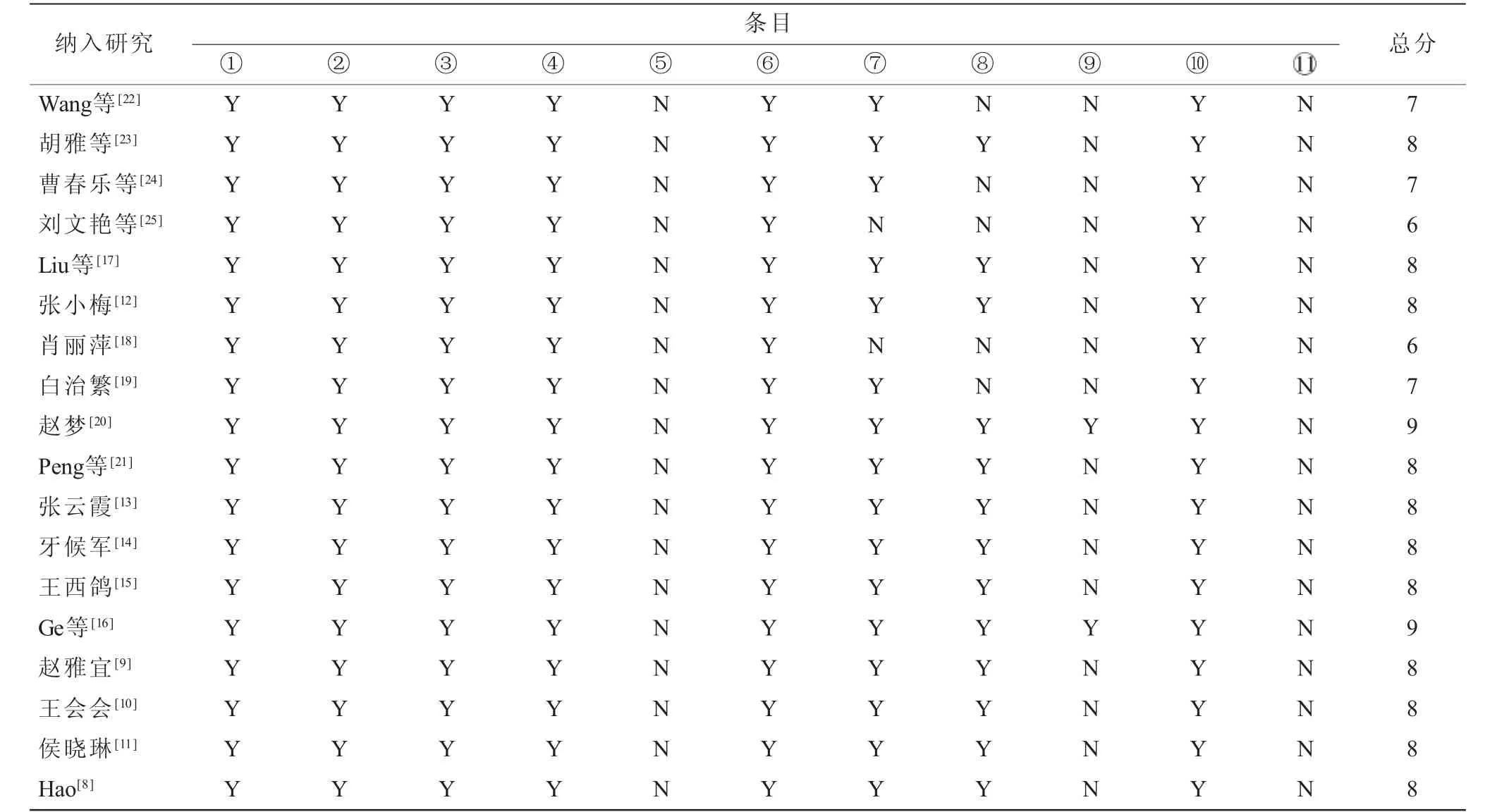
ARHQ为4~7分,为中等质量研究。纳入文献的其他基本情况及质量评价结果见表1。
1.4 偏倚风险评价 采用ARHQ(Agency for Healthcare Research and Quality)
推荐的横断面研究评价量表对纳入文献进行偏倚风险评价。此量表包含11个条目:是否明确了资料的来源(调查,文献回顾);是否列出了暴露组和非暴露组(病例和对照)的纳入及排除标准或参考以往的出版物;是否给出了鉴别患者的时间阶段;如果不是人群来源的话,研究对象是否连续;评价者的主观因素是否掩盖了研究对象其他方面情况;描述了任何为保证质量而进行的评估(如对主要结局指标的检测/再检测);解释了排除分析的任何患者的理由;描述了如何评价和(或)控制混杂因素的措施;如果可能,解释了分析中是如何处理丢失数据的;总结了患者的应答率及数据收集的完整性;如果有随访,查明预期的患者不完整数据所占的百分比或随访结果。采用2级计分(“是”=1分,“否”或“不清楚”=0分),0~3分为低质量,4~7分为中等质量,8~11分为高质量。
2.3 敏感性分析和偏倚风险评价 对于养老机构老年人衰弱的5项研究因素分别采用固定效应模型和随机效应模型估计合并的
值及其95%
,结果显示各因素结果无本质改变,说明Meta分析结果稳定性好。
1.3 文献筛选和资料提取 由2名研究者采用Endnote X9独立筛选文献、提取资料并交叉核对,如有分歧,则通过与第三方协商决定。文献提取内容包括第一作者、地区、出版年、地区、样本量、衰弱测评量表等。


3 讨论
1.5 统计学方法 使用Review Manager 5.4软件进行统计分析,
<0.05认为差异有统计学意义,效应量均采用95%可信区间。采用
检验进行异质性检验,若
<50%,则使用固定效应模型进行分析;若
≥50%,在分析异质性来源后,使用随机效应模型进行Meta分析。通过比较固定效应模型和随机效应模型合并效应量值的差异进行敏感性分析。对纳入10篇以上的研究采用漏斗图法分析发表偏倚,若对称则提示无发表偏倚。
文化程度高的老年人一般具有更高社会地位和更稳定经济能力,对健康的追求更高,获取健康知识途径更多,有利于维持更好的健康水平,文化程度低的老年人,更大概率从事体力劳动,不能获得更多的健康知识,形成不了自己的健康生活方式,负面情绪就会增加,身心健康难以维持,老年衰弱就更易发生。老年人自评健康差越容易引发自身的负性自我保护,不断降低机体的健康水平,降低了其对自身生理和心理健康状态的理解,并可能会产生消极的自我情绪及行为,进而加重衰弱
。活动能力强的老年人,其生活自理能力和认知能力相对较高,可提高寿命,促进人际沟通能力,消除孤独感,调动积极的情绪,提高生活质量,阻力运动可诱导释放激素和肥大因子,从而引起蛋白质合成增加,既有利于肌肉质量的提升,也有利于肌肉功能的改善,预防衰弱的发生
。
研究发现,抑郁与衰弱之间可能具有相同的病理生理机制
,抑郁与衰弱老人炎症细胞因子水平升高,而炎症细胞因子水平升高可直接影响肌肉质量和肌肉力量,也可能通过影响中枢神经系统、心血管系统,从而导致出现肌肉力量、功能下降的衰弱临床表现
。大部分老年人本身存在睡眠质量差,而养老机构更会导致睡眠质量的恶化,研究显示巴西养老机构老年人睡眠质量差会加重衰弱的产生
,主要是因为睡眠质量差会引发诸如疲劳、活动减少等不良状态,增加衰弱的风险。营养是衰弱发生、发展的重要生物学机制,蛋白质摄入减少,使老人肌肉组织减少,肌肉功能受损,日常生活能力下降,免疫功能下降,从而促进衰弱的发生,养老机构老年人营养不良的患病率为1.5%~66.5%,大约有21.4%的养老机构老年人存在营养不良
。认知功能下降的老年人较认知正常的老年人更容易出现衰弱,病理机制可能为荷尔蒙变化、血管损伤和慢性炎症等
。
24 h动态心电图数据经计算机处理,转化为以RR间期为纵坐标的序列图。判断并标记该心动周期属于心率减速还是心率加速周期。判断心率段长短值,进行不同心率段的有序分列。对不同心率段进行位相整序,应用DMS动态心电记录分析系统,自动计算出心率减速力和心率加速力。DC值≤4.5 ms提示迷走神经兴奋性降低;AC值>-7.0 ms提示交感神经活性减弱[4]。
现有的证据表明多病共存、抑郁、自评健康、年龄、活动、认知、文化程度、睡眠质量、日常生活能力、性别、用药种类、营养状况均为养老机构老年人衰弱的影响因素。然而,本研究纳入的文献之间异质性较高,致检验效能较低,会在一定程度上影响合并分析的结果;因纳入文献数据限制、分析方法差异较大,上述结论需更进一步纳入更多高质量横断面研究补充验证。
[1] 中华医学会老年医学分会.老年患者衰弱评估与干预中国专家共识[J].中华老年医学杂志,2017,36(3):251-256.
[2] SERRANO M D,GARRIDO M,FUENTES R M,et al.The impact of biological frailty syndrome on quality of life of nursing home residents[J].Appl Nurs Res,2017(35):112-117.
[3] MCISAAC D I,MACDONALD D B,AUCOIN S D.Frailty for Perioperative Clinicians:A Narrative Review[J].Anesth Analg,2020,130(6):1450-1460.
[4] LAN X,LI H,WANG Z,et al.Frailty as a predictor of future falls in hospitalized patients:A systematic review and meta-analysis[J].Geriatr Nurs,2020,41(2):69-74.
[5] 国家统计局.国家年度总人口数据[EB/OL].[2021-10-15].https://data.stats.gov.cn/easyquery.htm?cn=C01.
[6] 田鹏,杨宁,郝秋奎,等.中国老年衰弱患病率的系统评价[J].中国循证医学杂志,2019,19(6):656-664.
[7] 曾宪涛,刘慧,陈曦,等.Meta 分析系列之四:观察性研究的质量评价工具[J].中国循证心血管医学杂志,2012,4(4):297-299.
[8] LUO H,LUM T Y,WONG G H,et al.Predicting Adverse Health Outcomes in Nursing Homes:A 9-Year Longitudinal Study and Development of the FRAIL-Minimum Data Set(MDS) Quick Screening Tool[J].J Am Med Dir Assoc,2015,16(12):1042-1047.
[9] 赵雅宜,丁亚萍,李现文,等.南京市养老机构老年人衰弱现状及危险因素分析[J].中国公共卫生,2018,34(4):550-553.
[10] 王会会,王君俏,谢博钦,等.养老机构非卧床老年人衰弱影响因素的路径分析[J].护理学杂志,2018,33(13):76-80.
[11] 侯晓琳,高静,吴晨曦,等.养老机构老年人衰弱现状及分析[J].中华护理杂志,2018,53(1):88-93.
[12] 张小梅,张娟,付阿丹,等.养老机构老年人衰弱现状及影响因素分析[J].护理学杂志,2019,34(18):8-11.
[13] 张云霞.成都市养老机构老年衰弱状况调查及与不良事件的相关性研究[D].成都:成都医学院,2019.
[14] 牙候军.基于老年综合评估的衰弱指数的构建及其对养老院老年人衰弱评估的研究[D].南昌:南昌大学,2019.
[15] 王西鸽.养老机构老年人老化态度和衰弱的相关性研究[D].长春:吉林大学,2019.
[16] GE F,LIU M,TANG S,et al.Assessing Frailty in Chinese Nursing Home Older Adults:A Comparison between the Frail-NH Scale and Frailty Index[J].J Nutr Health Aging,2019,23(3):291-298.
[17] LIU W,PUTS M,JIANG F,et al.Physical frailty and its associated factors among elderly nursing home residents in China[J].BMC Geriatr,2020,20(1):294.
[18] 肖丽萍,楚伟英,张志宏,等.养老机构老年人营养风险与衰弱状况分析[J].中国卫生标准管理,2020,11(11):11-15.
[19] 白治繁,沈军.养老机构老年人衰弱与抑郁情绪、孤独感的关系研究[J].当代护士:下旬刊,2020,27(5):37-41.
[20] 赵梦.养老机构老年人衰弱识别及影响因素的纵向研究[D].济南:山东大学,2020.
[21] PENG T C,CHEN W L,WU L W,et al.The Prevalence of Frailty by the FRAIL-NH Scale in Taiwan Nursing Home Residents[J].J Nutr Health Aging,2020,24(5):507-511.
[22] WANG H,WANG J,XIE B,et al.Multi-dimensional frailty and its risk factors among older residents in long-term care facilities in Shanghai,China[J].International Journal of Nursing Sciences,2021,8(3):298-303.
[23] 胡雅,杨斌,付藏媚,等.养老机构老年人衰弱现状及影响因素分析[J].中华现代护理杂志,2021,27(5):576-581.
[24] 曹春乐,胡雅,吴郁美,等.养老机构老年人衰弱对认知功能的影响研究:以抑郁为中介变量[J].湖南师范大 学 学 报(医 学 版),2021,18(3):23-26.
[25] 刘文艳,吴炜炜.福州市养老机构老年人衰弱水平及其 影 响 因 素 调 查[J]. 福 建 医 药 杂 志,2021,43 (2):141-143.
[26] CHEN C Y,WU S C,CHEN L J,et al.The prevalence of subjective frailty and factors associated with frailty in Taiwan[J].Arch Gerontol Geriatr,2010,50(Suppl 1):S43-S47.
[27] YU R,WU W C,LEUNG J,et al.Frailty and Its Contributory Factors in Older Adults:A Comparison of Two Asian Regions (Hong Kong and Taiwan)[J].Int J Environ Res Public Health,2017,14(10):1096.
[28] 王梅杰,周翔,李亚杰,等.2010—2019 年中国中老年人慢性病共病患病率的Meta 分析[J].中国全科医学,2021,24(16):2085-2091.
[29] WOO J,YU R,WONG M,et al.Frailty Screening in the Community Using the FRAIL Scale[J].J Am Med Dir Assoc,2015,16(5):412-419.
[30] SOULIS G,KOTSANI M,BENETOS A.Let food and physical activity be your medicine:Lessons from EuGMS Athens 2020 pre-congress seminar[J].Eur Geriatr Med,2019,10(4):553-558.
[31] FERNANDEZ-GARRIDO J,RUIZ-ROS V,BUIGUES C,et al.Clinical features of prefrail older individuals and emerging peripheral biomarkers:a systematic review[J].Arch Gerontol Geriatr,2014,59(1):7-17.
[32] BROWN P J,ROOSE S P,FIEO R,et al.Frailty and depression in older adults:a high-risk clinical population[J].Am J Geriatr Psychiatry,2014,22(11):1083-1095.
[33] NOBREGA P V,MACIEL A C,DE ALMEIDA H C,et al.Sleep and frailty syndrome in elderly residents of long-stay institutions:a cross-sectional study[J].Geriatr Gerontol Int,2014,14(3):605-612.
[34] BELL C L,LEE A S,TAMURA B K.Malnutrition in the nursing home[J].Curr Opin Clin Nutr Metab Care,2015,18(1):17-23.
[35] HSIEH T J,CHANG H Y,WU I C,et al.Independent association between subjective cognitive decline and frailty in the elderly[J].PLoS One,2018,13(8):e201351.
