经鼻高流量氧疗与有创-无创通气序贯疗法治疗COPD合并Ⅱ型呼吸衰竭的效果及近期预后比较
2022-08-05郑赟
郑 赟
(福建省三明市尤溪县总医院重症医学科 三明 365100)
慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)是一种以持续性气流受限为特征的肺部疾病,常见症状为慢性咳嗽、咳痰、气促等,患者处于急性加重期时可致使患者出现Ⅱ型呼吸衰竭,即由于肺泡通气不足而导致患者出现缺氧和二氧化碳(CO2)潴留,具有较高的病死率[1]。目前临床治疗COPD合并Ⅱ型呼吸衰竭的常用手段为经鼻高流量氧疗(high-flow nasal cannula oxygen therapy,HFNC)、机械通气[2]。虽然传统的有创机械通气治疗COPD合并Ⅱ型呼吸衰竭患者临床疗效较好,但患者有较高的呼吸机相关肺炎发生风险[3]。有研究发现[4],有创-无创通气序贯疗法治疗COPD合并Ⅱ型呼吸衰竭患者也具有较理想的疗效,且不良反应少,可有效改善患者近期预后。基于此,本研究以2019年1月-2021年12月我院收治的67例住院COPD合并Ⅱ型呼吸衰竭患者作为研究对象,探讨HFNC与有创-无创通气序贯疗法治疗COPD合并Ⅱ型呼吸衰竭的效果及近期预后,现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月-2021年12月我院收治的67例住院COPD合并Ⅱ型呼吸衰竭患者作为研究对象,采取随机数字表法将其分为A组(n=34)和B组(n=33)。纳入标准:(1)满足COPD合并Ⅱ型呼吸衰竭诊断指征[5];(2)年龄≥18岁;(3)肺功能分级Ⅲ级及以上[6];(4)受试者签署知情同意书。排除标准:(1)存在精神类疾病且无法正确表达;(2)患有严重心血管疾病或其他器官功能衰竭;(3)存在机械通气禁忌症。两组患者基线资料无明显差异(P>0.05),见表1。

表1 两组患者基线资料比较
1.2 方法
两组均接受常规综合性治疗:控制感染,解除气道痉挛,祛痰,纠正电解质、酸碱平衡紊乱,短期激素治疗。
A组患者给予经鼻高流量氧疗。使用斯百瑞OH-70C型经鼻高流量无创呼吸湿化治疗仪,经鼻塞导管进行氧疗,调整参数:初始流量40~60L/min,初始FiO2以SPO288%~92%为目标设定,初始温度设置37℃。依据患者病情变化调整参数。
B组患者给予有创-无创通气序贯疗法。使用瑞士Hamilton-cl型号呼吸机,进行经口气管插管机械通气治疗,操作者左手持喉镜从患者右口角进入口腔,使喉镜偏移至口腔正中,推进喉镜,右手轻轻插入气管导管,导管进入声门后,退出管芯及喉镜,连接呼吸机,调整通气模式为同步间歇指令通气(synchronized intermittent mandatory ventilation,SIMV)+压力支持通气模式(pressure support ventilation,PSV)+呼气终末正压(positive end-expiratory pressure,PEEP)。当患者病情得到控制后,改有创通气为无创通气治疗,使用飞利浦V60无创呼吸机,调整通气模式为S/T模式,设置IPAP初始参数为8~10cmH2O,逐渐调整参数为15~20cmH2O,设置EPAP初始参数为4cmH2O,一般不超过8cmH2O,设置呼吸机频率为12~20次/min,设置吸气时间0.8~1.2s。随着病情好转,逐渐降低压力,当患者可自主呼吸,氧分压(PaO2)/吸入氧浓度(FiO2)为200~300mmHg时,患者可完全脱机。
1.3 观察指标及疗效评价标准
(1)近期预后情况:比较两组患者治疗失败率、病死率,治疗失败表现为患者PaO2、PaCO2指标及临床缺氧症状无改善,同时患者出现神志障碍现象[7]。(2)临床疗效:治疗前、治疗后1d、2d、5d,抽取患者静脉血以及动脉血各3~5mL,采用丹麦雷度abl80型血气分析仪检测患者氧分压(PaO2)、二氧化碳分压(PaCO2)、酸碱值(pH),采用雷度米特医疗有限公司提供的降钙素原测定设计盒(时间分辨免疫荧光法)检测血清降钙素原(PCT),采用美康生物科技股份有限公司提供的C反应蛋白试剂盒检测全血C反应蛋白(CRP)浓度。(3)康复情况:比较两组患者总通气时间、重症监护室(ICU)治疗时间、总住院时间、气道护理干预次数。(4)生活质量:患者入院时及出院时,采用健康状况调查问卷(Short Form 36 Health survey Questionnaire,SF-36)[8]对患者生活质量进行评估,选取该量表中生理职能、躯体疼痛、一般健康状况、社会功能、精神健康维度,均采用百分制计分,得分与患者生活质量呈正比。
1.4 统计学方法

2 结果
2.1 两组患者近期预后情况
治疗后,B组患者治疗失败率、病死率低于A组患者(P<0.05),见表2。
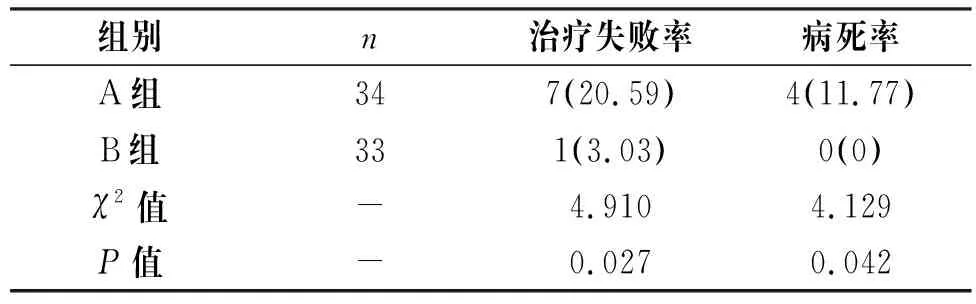
表2 两组患者近期预后情况比较[n(%)]
2.2 两组患者临床疗效
剔除死亡病例,A组30例进入后续研究,B组共33例进入后续研究。治疗前,两组患者PaO2、PaCO2、pH、PCT、CRP比较无明显差异(P>0.05);治疗1d、2d后,B组患者PaCO2、PCT、CRP低于A组患者(P<0.05),B组患者PaO2、pH高于A组患者(P<0.05);治疗5d后,B组患者PaCO2、CRP低于A组患者(P<0.05),PaO2高于A组患者(P<0.05),见表3。

表3 两组患者临床疗效相关指标比较

续表3 两组患者临床疗效相关指标比较

续表3 两组患者临床疗效相关指标比较

续表3 两组患者临床疗效相关指标比较
2.3 两组患者康复情况
治疗后B组患者总通气时间、ICU治疗时间、总住院时间短于A组患者(P<0.05),B组患者气道护理干预次数少于A组患者(P<0.05),见表4。

表4 两组患者康复情况比较
2.4 两组患者生活质量
入院时两组患者SF-36各维度评分比较均无明显差异(P>0.05),出院时两组患者SF-36各维度评分均上升(P<0.05),且B组SF-36各维度评分高于A组(P>0.05),见表5。

表5 两组患者生活质量比较分)

续表5 两组患者生活质量比较分)
3 讨论
肺部感染是COPD患者急性发作的常见诱因[9],在COPD急性加重期约有20%的患者可能并发Ⅱ型呼吸衰竭,进而导致患者出现高碳酸血症、呼吸性酸中毒以及低氧血症,严重时可致使患者死亡[10]。治疗COPD并发Ⅱ型呼吸衰竭患者时,除常规的氧疗、平喘、抗炎外,还应及时给予通气治疗,改善患者缺氧以及CO2潴留症状,及时纠正患者高碳酸血症、呼吸性酸中毒和低氧血症[11]。但长时间的有创机械通气治疗会增加患者痛苦程度,并提高腹胀、肺炎等并发症发生风险[12]。因此,对COPD并发Ⅱ型呼吸衰竭患者进行安全、有效的通气治疗是至关重要的。
本研究发现,B组治疗失败率、病死率低于A组(P<0.05);治疗1d、2d后,B组PaCO2、PCT、CRP、PaO2、pH优于A组(P<0.05);5d后,B组PaCO2、CRP、PaO2优于A组(P<0.05),说明有创-无创通气序贯疗法纠正患者高碳酸血症、呼吸性酸中毒和低氧血症,减轻机体炎症反应的效果优于HFNC。分析原因,可能是部分COPD并发Ⅱ型呼吸衰竭患者入院时伴有咳嗽无力、呼吸道分泌物增多,HFNC通过鼻腔难以将氧气输送至肺泡,同时患者呼吸道痰液不易排出,易造成肺部感染,严重时可并发肺性脑病,延误最佳插管时机[13]。有创通气可以帮助COPD并发Ⅱ型呼吸衰竭患者度过危险期,为后续的治疗争取更多时间,有创通气通过建立人工气道可以有效地扩张肺泡,在短时间内改善患者缺氧及CO2潴留症状,并且通过建立的人工气道能更好地引流痰液,控制肺部感染,从而解除呼吸肌疲劳,减轻机体炎症[14]。当患者病情得到控制后,应尽早拔管,改为无创通气治疗。由于有创通气治疗解除上呼吸道梗阻,同时清除下呼吸道分泌物,使整个呼吸道保持通畅,无创通气治疗才能充分展现其减少呼吸肌做功,增加氧合,减少并发症的优势[15]。有创-无创通气序贯疗法可有效纠正患者高碳酸血症、呼吸性酸中毒和低氧血症,减轻机体炎症反应。
本研究发现,治疗后B组患者总通气时间、ICU治疗时间、总住院时间短于A组患者(P<0.05),B组患者气道护理干预次数少于A组患者(P<0.05),B组患者SF-36各维度评分高于A组患者(P<0.05),说明有创-无创通气序贯疗法可缩短患者住院时间,提高患者生活质量。分析原因,可能是有创通气使患者呼吸道保持通畅,增加肺泡通气,改善患者气体交换,有利于改善患者缺氧以及酸中毒症状,同时及时去除人工气道,能减少肺部感染等相关并发症风险[16]。COPD并发Ⅱ型呼吸衰竭患者经过有创-无创通气序贯疗法治疗后,高碳酸血症、呼吸性酸中毒和低氧血症改善更明显,有利于患者尽快恢复,缩短住院时间,提高患者生活质量。
综上所述,有创-无创通气序贯疗法治疗COPD合并Ⅱ型呼吸衰竭,其临床疗效、改善近期预后和提高生活质量有效率均优于HFNC治疗,值得应用和推广。
