成分血合理使用对上消化道出血患者输血治疗效果观察
2022-08-04李刚
李 刚
(北大医疗鲁中医院 山东 淄博 255400)
上消化道出血属于急危重症,出血诱发原因为胃、十二指肠、食管、胰腺或胆囊病变,患者发病后以呕血、黑便为主要表现,由于减少血容量,部分患者会出现急性周围循环衰竭,如果相应治疗未能及时开展,可严重威胁患者生命安全[1]。临床治疗上消化道出血患者时,重要急救措施之一为输血治疗,输血治疗效果不仅会受到血液质量的影响,且密切相关于使用方法[2]。既往输血治疗中,开展的主要依据为输血申请单,其所存在的不足是为对患者体质差异、病情轻重做出有效考虑,因而治疗效果存在一定的局限性[3]。近年有研究指出,上消化道出血输血治疗中,成分血的合理输入有助于进一步提升治疗效果[4]。本研究即以本院上消化道出血患者为研究对象,在输血治疗中合理使用成分血,取得较好疗效。
1 资料与方法
1.1一般资料
选择2020年5月~2021年5月在本院行输血治疗的上消化道出血患者108例,将其随机分成2组,对照组与观察组各54例。对照组中,男30例,女24例;年龄28~76岁,平均(52.28±3.64)岁;胃溃疡20例,应激性胃溃疡16例,十二指肠球部溃疡12例,胃底静脉曲张血管破裂6例。观察组中,男29例,女25例;年龄27~74岁,平均(52.39±3.57)岁;胃溃疡18例,应激性胃溃疡18例,十二指肠球部溃疡14例,胃底静脉曲张血管破裂4例。经比较,两组资料无统计学差异(P>0.05)。
纳入标准:(1)与诊断标准相符;(2)经胃镜等影像学检查确诊;(3)输血量2000ml以上;(4)知情、同意、自愿。
排除标准:(1)合并其他消化系统疾病;(2)重要器官功能伴严重障碍;(3)合并其他重大疾病、精神疾病。
1.2方法
对照组输血治疗按照输血申请单进行,以悬浮红细胞为主要输入成分。
观察组输血治疗中合理使用成分血,计划性输血方案治疗时,邀请输血科参与,以血常规、凝血功能检查结果为依据,并对患者出血量、体质等综合考虑后,对成分血做出合理使用。以血容量为参照确定成分血的配比,失血量不足其20%时,主要补充的液体是胶体液、晶体液,输血干预不开展;失血量达到其20%~40%时,配比为悬浮红细胞+添加剂,保持血红蛋白(Hb)水平超过70g/L,或红细胞比积(HCT)在20%以上;失血量达到其41%~60%时,配比除悬浮红细胞、添加剂外,还增加新鲜冷冻血浆,让血小板计数(PLT)维持在50×109/L以上,且部分凝血活酶时间(APTT)和凝血酶原时间(PT)维持在正常值的50%以下;失血量达到其61%~70%时,配比除悬浮红细胞、添加剂、新鲜冷冻血浆外,再加入冷沉淀,PLT要尽量的维持在50×109/L以上,且APTT与PT尽量维持在正常值的50%以下;失血量超过其70%时,配比是悬浮红细胞+添加剂+新鲜冷冻血浆+冷沉淀+单采血小板,维持指标不变。
1.3观察指标
观察首次止血成功情况及再出血情况,无明显的肠鸣音亢进现象,减少大便量,大便逐渐成形且颜色逐渐变浅,粪便潜血试验结果变为阴性,恢复正常的心率和血压,升高Hb水平判定为止血成功,呕血、黑便症状再次出现,且肠鸣音活跃,明显改变血压及脉搏情况判定为再出血[5];检测血常规及凝血功能,分别于治疗前1h、治疗后3h检测,血常规指标包含Hb、HCT、PLT,凝血功能指标包含APTT、PT;记录患者住院时间。
1.4统计学分析
2 结果
2.1首次止血成功率、再出血率比较
观察组首次止血成功率高于对照组,再出血率低于对照组,差异显著(P<0.05),见表1。

表1 观察组与对照组首次止血成功率、再出血率比较n(%)
2.2治疗前后血常规及凝血功能指标比较
两组治疗前1h血常规及凝血功能指标无明显差异(P>0.05);观察组治疗后3h Hb、HCT、PLT高于对照组,APTT、PT低于对照组,差异显著(P<0.05),见表2。
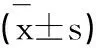
表2 观察组与对照组治疗前后血常规及凝血功能指标比较
2.3住院时间比较
观察组住院时间平均(7.58±1.33)d,对照组住院时间平均(9.91±1.54)d,两组差异显著(P<0.05)。
3 讨论
上消化道出血发病后,以呕血、黑便、便血等为主要临床表现,且会伴有Hb下降、血压紊乱、凝血功能降低等现象。研究指出,上消化道出血的发生相关于肝功能受损,原因是其受损后会降低凝血因子分泌量,或相关于凝血因子活性不足,或相关于PLT功能障碍[6]。当患者有较大的出血量时,循环系统衰竭极易被引发,使生命安全受到严重影响,如果病情反复发作,会进一步升高死亡风险[7]。因此,临床收治上消化道出血患者后,病因要快速明确,并及时的找到出血病灶,根据症状、检查结果等对出血量做出合理判断,出血量较大情况下输血治疗立即开展,补充血容量。
临床上,输血治疗主要用于抢救急危重症大失血患者,或用于治疗血液系统疾病患者,虽然此项治疗能使血容量得到快速的补充,但也存在一定的风险,如检测窗口期、输血后不良反应等,因此要对输血治疗的适应症准确掌握,合理开展输血治疗,提升治疗效果,减少不良反应[8]。对于上消化道出血患者来说,在输血初期失血量较少时,血浆输注无需进行,仅需将外周循环以有效扩充。常规情况下,输血治疗按照输血申请单开展,由于上消化道出血患者存在门静脉高压、凝血功能障碍等多种出血高危因素,因而治疗中只能输注以悬浮红细胞为主要成分的全血血浆或红细胞,虽然治疗后红细胞能够得到快速的补充,血液携氧功能明显改善,但当患者缺乏凝血因子且伴有凝血功能障碍时,悬浮红细胞输注量过大可能导致稀释性PLT、减少凝血因子,这无疑会增加止血难度,也不利于凝血功能的改善[9]。
从常规输血治疗方法存在的不足可以看出,尽管上消化道出血患者治疗期间成分血需大量输入,但要对输血成分合理选择,以能在实现快速补充血容量目标的同时,有效的改善凝血功能,使止血治疗良好的开展,促进患者尽早康复。有研究指出,成分血输注治疗中邀请血液科参与制定合理的使用计划后,血红蛋白、红细胞压积、血小板计数均能显著提高,且凝血功能也可明显改善[10]。另有研究发现,对于肝硬化合并上消化道出血患者,合理使用成分血后,临床治疗效果得到有效的改善[11]。合理使用成分血原则指导下,患者处于急性失血初期时,即使会减少血容量,但因机体具备自我调节功能,可重新分布血液,此时,储存血会参与到血液循环中,患者的组织间液的血液循环中也会有清蛋白参与;当患者失血量并未超过血容量的20%时,晶体液、胶体液的补充需合理开展,并对原发病积极治疗,输血治疗无需开展;如果严重失血症状并未出现,清蛋白、血浆输注无需准备,这可将输血不良反应有效减少,且能减轻患者的经济负担[12]。患者输血治疗过程中,为保证血容量补充的合理性,血浆输注治疗通常不开展,首先进行葡萄糖溶液或平衡液的准备,之后再合理输注悬浮红细胞,不过患者存在肝病获得性凝血功能以及缺乏凝血因子时,血浆输注干预需及时开展。
本研究对首次止血成功率、再出血率、血常规指标、凝血功能指标、住院时间做出观察,结果显示:(1)观察组首次止血成功率高于对照组,再出血率低于对照组,有统计学差异(P<0.05),提示合理使用成分血有助于提高首次止血成功率,降低再出血率,成分血配比根据患者失血量、血常规及凝血功能检查结果等因素做出适当调整后,可充分发挥输血治疗作用,实现快速止血,促进首次止血成功率提高,同时因对凝血功能等作出改善和纠正,有效的预防了再次出血;(2)观察组治疗后3h血常规指标高于对照组,凝血功能指标低于对照组,有统计学差异(P<0.05),提示合理使用成分血有助于改善血常规情况及凝血功能,血液科参与到计划性输血方案制定工作中后,会对患者血常规结果、凝血功能检查结果做出充分的考虑,当患者存在凝血功能障碍时,科学调整成分血的配比,让患者凝血功能障碍得到快速的纠正,进而使凝血功能明显改善,缩短凝血时间,最终缩短止血治疗时间;(3)观察组住院时间明显低于对照组(P<0.05),提示合理使用成分血有助于缩短患者住院时间,成分血的合理使用可使输血治疗效果更加充分的发挥出来,当患者凝血功能改善后,止血目标能迅速的实现,且会降低再次出血的发生风险,利于疾病快速康复,缩短住院时间。
综上,上消化道出血患者行输血治疗期间,合理使用成分血后有助提高输血治疗的科学性,利于患者凝血功能及血常规情况有效的改善,便于止血目标的快速实现,降低再次出血风险,促进患者记者脑康复,缩短住院时间,整体治疗效果良好,值得广泛推广及应用。
