婴幼儿心脏CTA检查不同辐射剂量衡量方法的对比分析
2022-08-03张见张晓军刘鹏
张见,张晓军,刘鹏
南京医科大学附属儿童医院 放射科,江苏 南京 210008
引言
由于近年来CT 软硬件技术的进步,CT 在临床上的应用范围也愈加广泛,随之而来的一系列辐射危害也越来越受到关注[1],特别是婴幼儿患者,其细胞分裂增殖处于快速发展阶段,X 射线辐射的危害更应引起重视[2]。目前辐射危害相关的最常用的评估参数主要有容积CT 剂量指数(Volume CT Dose Index,CTDIVOL),其是CT 设备在标准体模下机器的输出剂量,与受检者的体型无关[3-5]。婴幼儿检查部位与体模差异较大,因此用CTDIVOL评估其受到的辐射剂量并不准确[6]。为了准确评估辐射剂量,美国医学物理学家协会(American Association of Physicists in Medicine,AAPM)分别在204 号和220 号文件中提出,使用有效直径(Effective Diameter,De)和水当量直径(Water Equivalent Diameter,Dw)计算的体型特异性剂量评估值(Size-Specific Dose Estimate,SSDE)更能准确地反映受检者的辐射剂量[7-8]。准确评估受检者辐射剂量有利于临床工作中对患儿辐射风险的精准管理与控制,同时还对CT 辐射剂量诊断参考水平的制定具有重要意义[9]。但在以往的研究中,辐射剂量相关的研究对象大多为成年人,对儿童特别是婴幼儿的研究较少,且研究样本多为CT 平扫,没有考虑到对比剂对SSDE 特别是基于有效直径的SSDE 的影响。本文基于婴幼儿心脏CT 血管造影(CT Angiography,CTA)检查图像,计算基于De 和Dw 的SSDE 与CTDIVOL,比较其在婴幼儿心脏CTA 检查辐射剂量上的差异,并探讨其原因。
1 材料与方法
1.1 临床资料
本研究回顾性收集了2018 年7 月至2020 年7 月间在我院接受心脏CTA 低剂量检查的患儿共217 名,年龄为11 d~6 岁,平均年龄(25.98±19.14)个月。所有图像质量均能满足临床诊断要求,资料可信度较好。依照检查条件的不同分别收集A 组:0~1 岁患儿69 例,平均年龄(7.20±2.95)个月;B 组:1~3 岁患儿91 例,平均年龄(24.29±7.19)个月;C 组:3~6 岁患儿57 例,平均年龄(52.21±12.88)个月。检查前患儿家长或代理人均签署增强检查知情同意书,本研究通过医院伦理委员会审批通过(201908224-1)。
纳入标准:检查体位标准、胸部无金属异物、体表无明显巨大占位性病变、胸廓无明显畸形(漏斗胸及鸡胸患儿不纳入研究)、体型非太过瘦小或肥胖(BMI 为18~25 kg/m2)。
排除标准:数据测量层面有封堵器、高密度金属影等植入物;胸椎椎体及肋骨骨质因病变出现密度异常增高。
1.2 检查方法
检查设备使用Philips Brilliance 128 iCT。患儿自主或口服镇静药物熟睡后去除厚重衣物,仅穿着贴身衣物平行仰卧于检查床上,双臂上举置于头颅两侧,确保双上肢不会遮挡胸部,铅围裙遮挡无关检查部位。A、B 组患儿使用管电压80 kVp,C 组患儿使用管电压100 kVp,管电流选择自动曝光控制技术,A、B、C 三组的剂量指数(Dose Right Index,DRI)依次设置为9、10、11,其余检查参数相同。探测器128 mm×0.625 mm,矩阵512×512,球管转速0.27 s/r。选择前瞻性心电门控、容积扫描、心脏中部四腔心层面降主动脉对比剂示踪阈值触发扫描,触发阈值为150 HU。扫描范围为胸廓入口至心脏底部;重建时相40% R-R 间期,iDose4重建算法。重建层厚、层间距分别为1 mm 和4 mm 的纵隔窗图像。对比剂使用碘克沙醇(规格320 mgI/mL),其用量依据不同体重按(1.0~2.0)mL/kg× 体重数(kg)计算用量,注射速率A 组为0.8~1.0 mL/s,B 组为1.0~2.0 mL/s,C 组为2.0~3.0 mL/s。
1.3 辐射剂量评估
以下数据测量均在重建层厚为4 mm 的包含完全人体组织的纵隔窗图像上进行。记录患儿的平均mAs 和平均CTDIVOL,对每层mAs 进行标准化,校正平均CTDIVOL的计算如公式(1)所示。

其 中,CTDIVOL(c) 为 校 正 后 的 标 称CTDIVOL;CTDIVOL(a)为平均CTDIVOL,其是在32 cm 聚甲基丙烯酸甲酯标准体模条件下获取的参数值;mAs(z)为每一层的mAs,mAs(a)为平均mAs。
1.3.1 SSDEDe的计算

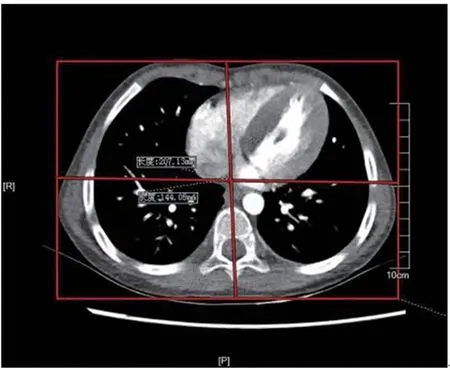
图1 LAT及AP测量方法

1.3.2 SSDEDw的计算
由同一名主管技师在横断面图像上勾画一尽可能贴合身体组织的多曲线感兴趣区(Region of Interest,ROI),测量方法如图2 所示。记录其面积(Aroi,cm2)及平均CT 值(CTroi,HU),并计算其Dw 和转换因子(fDw)获得SSDEDw,并计算平均SSDEDw,计算方法如公式(6)~(9)[11]所示,测得其Aroi=240.68 cm2,CTroi=-152 HU。
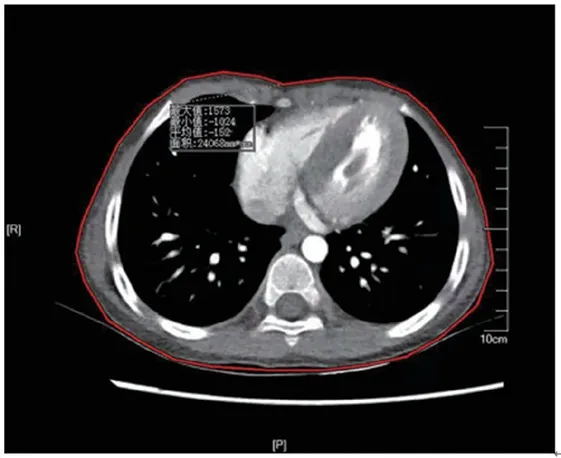
图2 Aroi及CTroi测量方法

式中,N 均为心脏CTA 测量图像的总数。
1.4 图像质量评价
图像质量评价采用主观评价方式,由2 名有丰富胸部图像诊断经验的副主任医师对原始及重建图像进行优秀、良好、尚可、较差、不可用的5 阶评价,2 名医师评价不一致时协商解决。评价标准[12]如下:① 优秀:图像质量优秀,噪声小,心腔及大血管对比剂充盈较好,血管边缘锐利,无运动伪影;② 良好:图像质量良好,噪声较小,心腔及大血管对比剂充盈好,血管边缘清晰,无明显运动伪影;③ 尚可:图像质量尚可,噪声明显,心腔及大血管对比剂充盈可,血管边缘稍显不齐,有可接受的运动伪影;④ 较差:图像质量较差,噪声非常明显,心腔及大血管对比剂充盈浅,血管边缘明显毛糙,有或无可接受的运动伪影,参考其他检查可判断患儿心脏大概状况,但诊断报告出具存在不确定性;⑤ 不可用:不可出具诊断报告。尚可及以上认为图像有诊断意义。
1.5 统计学分析
采用SPSS 20.0 统计软件进行统计学分析。正态分布的计量资料用(±s)表示,采用方差分析或t检验进行分析,计数资料用例(%)表示,等级计数资料的对比采用非参数秩和检验(Friedman’s rank test 或Kruskal-Wallis test)分析。采用Pearson 或Spearman 方法分析fDe、fDw与De 之间的相关性,双变量相关程度采用最小二乘法线性回归分析。2 名医师的主观评价一致性采用Kappa 一致性检验评价,K≤0.4 为一致性差,0.4<K≤0.7 为一致性中等,K>0.7 为一致性好。以P<0.05 为差异有统计学意义。
2 结果
2.1 辐射剂量计算结果
不同年龄分组CTDIVOL、SSDEDe、SSDEDw间差异均有 统 计 学 意 义(F=43.09、65.12、23.90, 均P<0.001),且CTDIVOL<SSDEDe<SSDEDw。A 组SSDEDe及SSDEDw较CTDIVOL分别高128.27%(3.04/2.37)、132.49%(3.14/2.37);B 组SSDEDe及SSDEDw较CTDIVOL分 别 高111.34%(2.65/2.38)、114.29%(2.72/2.38);C 组SSDEDe及SSDEDw较CTDIVOL分别高98.73%(3.10/3.14)、105.41%(3.31/3.14)。各分组内SSDEDe较SSDEDw低估分别为1.85%、1.39%、3.37%,见表1。
2.2 转换因子计算结果
组间fDe、fDw差异均有统计学意义(F=19.83、23.02,均P<0.001),且组内fDe<fDw,转换因子随着分组年龄的增加而减小。fDe、fDw与衡量患儿体型的De、Dw 均呈正相关。fDe与De 间相关性Pearson 分析结果R2=0.998,P<0.001,其回归方程为fDe=3.329-0.080×De;fDw与De 间相关性Pearson 分析结果R2=0.803,P<0.001,其回归方程为fDw=3.154-0.066×De,见表1 及图3。
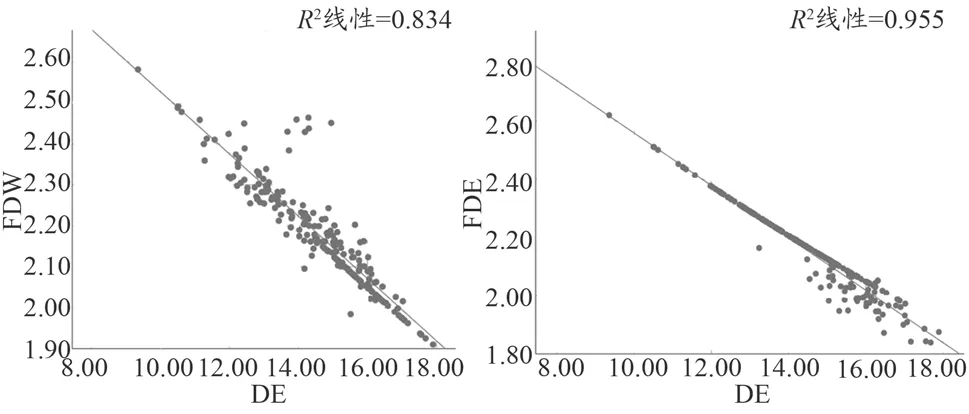
图3 散点关系图
表1 辐射剂量及转换因子分析结果(±s)

表1 辐射剂量及转换因子分析结果(±s)
分组 CTDIVOLSSDEDeSSDEDwfDefDw A组 2.37±1.05 5.41±2.34 5.51±2.49 2.30±0.10 2.32±0.10 B组 2.38±0.93 5.03±2.01 5.10±2.07 2.13±0.08 2.15±0.08 C组 3.14±1.35 6.24±2.61 6.45±2.73 1.99±0.07 2.06±0.07 F值43.0965.1223.9019.8323.02 P值 <0.001<0.001<0.001<0.001<0.001
2.3 图像质量评价
217 例患儿的图像均能满足临床诊断要求,2 名医师对图像评价结果的一致性中等(K=0.69),且所有图像评价分级均在尚可以上,均能满足诊断需要,3 组图像间评分差异无统计学意义(Z=0.98,P=0.61),见表2。
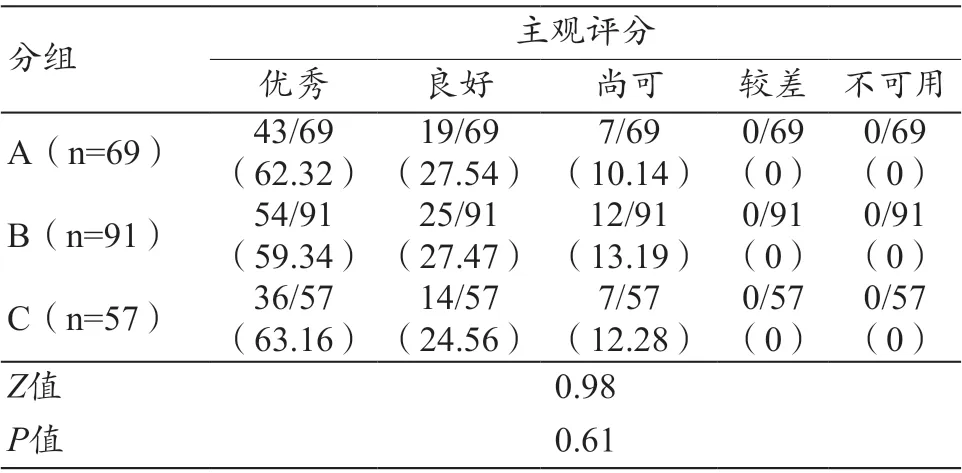
表2 主观评价结果
3 讨论
CTDIVOL是设备基于标准体模在特定扫描方案下的机器输出辐射剂量值,是标准体模受照容积内的平均辐射剂量,对于与标准体模在大小、形状及射线衰减特性不同的受照体而言,并不能真实反映其辐射剂量。婴幼儿体型及组织结构与体模差异较大,用CTDIVOL来评估辐射剂量会出现准确性降低的情况[13]。AAPM 通过对体模的研究提出了使用De 及Dw 来计算患者的SSDE 的建议,其是对图像数据进行测量计算转换因子并与CTDIVOL相乘而来,更能准确评估辐射剂量。De 假设检查容积是由椭圆形截面组成的,检查部位可用体积与之大致相当的圆柱形水模来表示;而Dw 除了使用代表几何外形的椭圆形面积之外,还加入了代表组织器官衰减的平均CT 值来定义患者的体型[14]。因此,两种方法可以进一步精确估算辐射剂量,但二者与实际情况间仍存在差异[15]。心脏扫描使用扇形容积扫描,由于射线的锥形束效应,在扫描容积的首尾部分其重建图像并不能完全包括所有身体组织,因而依据不完整图像测量计算的SSDE 不能反映真实情况,故本研究的数据测量采用扫描容积中间约80%包含所有人体组织的重建图像,能够更真实客观地反映SSDE。在SSDEDw的计算方法上,AAPM 采用能够包括所有组织的最小椭圆形面积来计算其Dw,而本研究则使用包含所有组织的多曲线图形来代替,相较于椭圆形更能反映组织的真实情况[16]。以往研究表明[17],计算fDw时测得的整个胸部横断面的平均CT值为负值,而对De 却没有影响,因此依据公式计算出来的fDe较fDw低,导致SSDEDe低估了辐射剂量。袁子龙等[18]发现在成人胸部CT 中SSDEDe较SSDEDw 低估11.6%,郑丽丽等[19]报道了儿童胸部平扫中SSDEDe较SSDEDw低估8.75%。本研究中,SSDEDe及SSDEDw间差异最大的组别为C 组,SSDEDe较SSDEDw低估3.37%,低估程度较上述研究低。其原因可能是由于数据的测量采用了扫描容积中间约80%的部分,去除了胸廓入口部分。胸廓入口部分由于肩关节的存在,其De 数值较胸部平均De 值大。De 越小,fDe越大,从而造成平均SSDEDe较全胸部平均SSDEDe大。而在计算Dw 时,先心病患儿其测量层面含气量及心胸比与成人及正常儿童差异较大,加之对比剂的叠加因素,其CTroi变大。CTroi越大,fDw越小,从而造成平均SSDEDw较全胸部平均SSDEDw小。测量层面的差异及对比剂的引入,使得SSDEDe较SSDEDw低估程度降低,但SSDEDe仍然较SSDEDw低估了患儿的辐射剂量。通过转换因子与患儿有效直径及水当量直径的相关性分析,fDe与De、fDw与Dw 间有较强的相关性,并且A、B、C 三组患儿其转换因子均>1,这就说明在使用CTDIVOL衡量先心病患儿心脏CTA 检查辐射剂量时,CTDIVOL低估了其辐射剂量。
本研究不足之处:① 对每一层图像测量数据时由于测量层面较多,且为手动测量,其数值与真实值有一定的误差;② 本研究中Dw 的测量受到对比剂的影响,而不同年龄组间患儿对比剂使用有差别,可能会对Dw 计算结果产生影响;③ 由于先心病患儿手术的低龄化,没有对>7 岁患儿进行数据对比,今后可加大对此数据的收集。
4 结论
本文通过新的测量Dw 的方法计算的SSDEDw相较于SSDEDe及CTDIVOL能够更准确地评估婴幼儿心脏CTA 检查者的受辐射剂量。
