三孔法腹腔镜阑尾切除术治疗阑尾炎对VAS评分及血清炎症因子、并发症的影响
2022-08-03周桂勤
周桂勤
九江市第三人民医院普外科 (江西 九江 332000)
阑尾炎是临床上常见急腹症,多见于青年男性[1]。急性阑尾炎发展快、病情重,若不及时治疗,可能会导致阑尾穿孔、感染性血栓等[2]。临床上治疗阑尾炎主要采用小切口阑尾切除术与腹腔镜阑尾切除术等手术方法。小切口阑尾切除术具有手术时间短、切口较小、康复迅速等优点,避免了开腹大切口导致的感染等并发症[3]。最近多项研究发现,在腹腔镜下实施阑尾切除术可进一步缩小切口,减轻手术操作对肠管的损伤,具有创伤小、痛苦轻、恢复快、住院周期短等临床优势,适用于心肺功能较差的老年患者[4-5]。临床研究[6]表明腹腔镜下阑尾切除术对于病灶机械性损伤较低,且腹腔镜下视野清晰,可提高临床治疗效果。基于此,本研究回顾性分析本院2017年6月至2020年2月期间收治的160例阑尾炎患者的临床病历资料,旨在探讨三孔法腹腔镜阑尾切除术治疗阑尾炎对VAS评分及血清炎症因子、并发症的影响,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析本院2017年6月至2020年2月期间收治的160例阑尾炎患者的临床病历资料。
纳入标准:符合阑尾炎诊断标准[7],并经CT确诊为阑尾炎;年龄>18岁;患者依从性良好,可配合治疗和检查。排除标准:手术不耐受患者;既往上腹部手术史患者;过敏体质患者;严重心、肺、肾功能不全患者;凝血功能障碍患者;恶液质患者;同时参与其他项目研究患者。本研究已通过伦理委员会批准,患者及家属签署知情同意书。根据手术方式的不同将160例阑尾炎患者分为对照组(n=78例)与观察组(n=82例),观察组男46例,女36例;年龄18~64岁,平均(39.93±5.96)岁;体质量指数(21.36±1.45)kg/m2;发病至手术时间(25.38±5.45)h。对照组男39例,女39例;年龄18~63岁,平均(40.78±5.38)岁;体质量指数(21.47±1.96)kg/m2;发病至手术时间(26.63±5.12)h。两组患者一般资料比较,无统计学意义(P>0.05)。
1.2 方法对照组给予小切口阑尾切除术:取平卧位,行硬膜外麻醉,常规消毒铺巾,于麦氏点周围压痛点最明显处作1.5~2.0cm切口,逐层打开腹壁进入腹腔,采用甲状腺小拉勾是各层组织充分暴露,吸除腹腔积液后借助卵圆钳提起阑尾,按住阑尾并实施阑尾切除,将阑尾残端埋入盲肠内,根据腹腔感染情况使用甲硝唑氯化钠及0.9%氯化钠作全腹腔冲洗,变换体位吸净后逐层关闭腹腔。观察组给予三孔法腹腔镜阑尾切除术:取仰卧位,行全身麻醉,脐下作10mm弧形切口作为作观察孔及标本取出道,建立人工气腹(12mmHg),置入10mm Trocar并插入腹腔镜,探查清楚后调整患者体位于头低足高左倾30°体位,在耻骨联合左侧5cm置入10mm Trocar为主操作孔,耻骨联合右侧5cm置入5mm Trocar为副操作孔。采用超声刀或电凝钳分离阑尾系膜,提起盲肠部位间阑尾,夹闭阑尾动脉近端后在其远端切断,电凝止血,采用4号丝线结扎阑尾残端,用分离钳夹住阑尾结扎线,并将阑尾取出。
1.3 观察指标(1)统计两组患者的手术情况,包括手术时间、术中出血量、肛门排气时间、抗菌药物使用时间、住院时间。(2)采用视觉模拟评分法(VAS)[8]评估患者术前以及术后12h、24h、48h的疼痛情况。(3)比较两组炎性因子水平。两组患者在手术前、后抽取空腹静脉血4mL,分离血清置于-20℃冰库中保存,采用酶联免疫吸附法(ELISA)测定血清IL-6、IL-8、TNF-α水平,试剂盒均购自武汉费恩生物科技有限公司。(4)比较两组应激反应水平。采用ELISA法测定皮质醇、去甲肾上腺素、血糖水平。(5)统计分析两组患者术后并发症。
1.4 统计学处理应用SPSS20.0处理数据。计量以均数±方差表示,两组间手术情况、VAS评分、炎症因子及应激反应水平采用t检验,计数以百分比(%)表示,两组间术后并发症采用χ2检验。P<0.05提示差异有统计学意义。
2 结 果
2.1 两组手术情况比较观察组患者术中出血量、手术时间、肛门排气时间、抗菌药物使用时间、住院时间低于对照组(P<0.05),见表1。
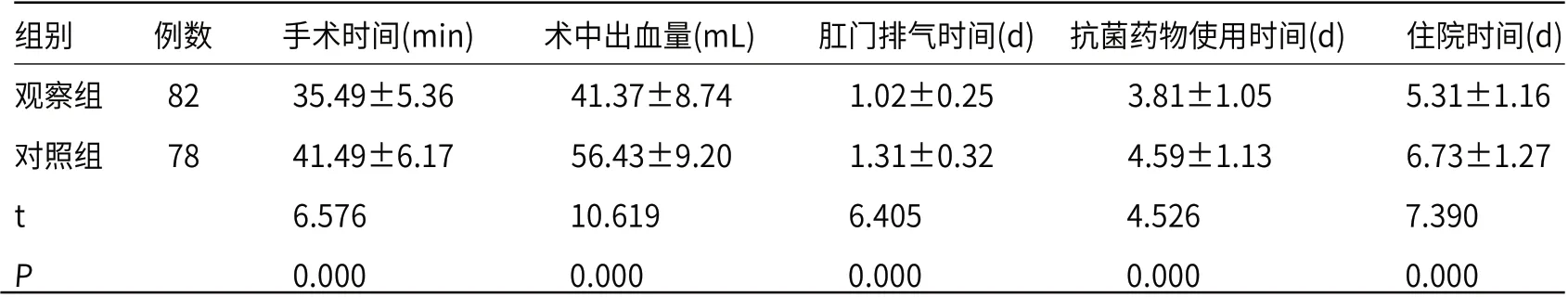
表1 两组患者手术情况比较
2.2 两组VAS评分比较观察组术后12h、24h、48h VAS评分低于对照组(P<0.05),见表2。
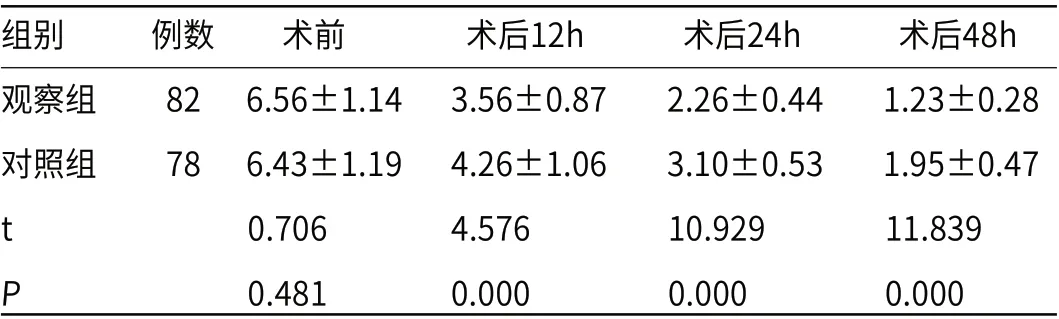
表2 两组VAS评分比较(分)
2.3 两组炎性因子水平比较观察组术后TNF-α、IL-6、IL-8水平均低于对照组(P<0.05),见表3。

表3 两组炎性因子水平比较
2.4 两组应激反应水平比较观察组术后皮质醇、去甲肾上腺素、血糖水平均低于对照组(P<0.05),见表4。

表4 两组应激反应水平比较
2.5 两组术后并发症的发生情况比较观察组并发症发生率为1.22%,低于对照组的12.82%(P<0.05),见表5。

表5 两组术后并发症的发生情况(n,%)
3 讨 论
由于阑尾易血供不足或血供终止,且淋巴滤泡增生、炎症、蛔虫、结石等各种原因易堵塞阑尾管腔而引起阑尾坏死,并继发细菌感染最终导致阑尾炎性改变[9-10]。阑尾炎的高发年龄段主要在12岁到30岁,感冒或饮食不当均可诱发阑尾炎急性发作[11]。阑尾切除术是治疗阑尾炎的主要手术方式,但现有研究表明小切口阑尾切除术手术操作对肠管的损伤较大,易引起机体免疫应激反应,影响患者术后恢复[12-13]。三孔法腹腔镜阑尾切除术的视野开阔,能全面探查患者腹腔和盆腔,术中创伤较小,术后恢复较快,且并发症少[14-15]。
本研究结果显示,观察组患者术中出血量明显少于对照组,表明三孔法腹腔镜阑尾切除术治疗阑尾炎能有效减少术中出血量,这可能是由于腹腔镜下视野清晰,腹腔内组织结构明显放大,有助于实现精准操作与及时止血。观察组患者手术时间低于对照组,表明三孔法腹腔镜阑尾切除术治疗阑尾炎能有效减少手术时间,可能是因为腹腔镜下手术探查时间得以明显缩短,且减少了逐层关闭腹腔时间。本研究中观察组抗菌药物使用时间短于对照组,这与三孔法腹腔镜阑尾切除术治疗阑尾炎引起机体免疫应激反应较轻有关。观察组患者术后肛门排气时间和住院时间低于对照组,表明三孔法腹腔镜阑尾切除术后患者胃肠功能以及机体各项生理功能恢复更快。观察组患者术后12h、24h、48h VAS评分低于对照组,表明三孔法腹腔镜阑尾切除术治疗阑尾炎能有效减轻术后疼痛等不适感,对于促进患者恢复具有积极的作用,追其缘由是腹腔镜手术切口小,且术中可有效避免不必要的副损伤。雷振宇等研究表明,与开腹手术相比,腹腔镜手术治疗阑尾炎临床效果更加显著,可减少术中出血量,有利于患者术后的恢复,本研究与其研究结果类似[15]。
手术治疗阑尾炎能够有效终止炎症反应,但是手术创伤可使细胞内的炎症介质释放入血液,导致机体发生应激反应,应激反应过度可抑制免疫功能,导致大量组织因子及异物产生,引起围术期炎症并发症,不利于患者术后恢复[16]。TNF-α、IL-6、IL-8是致炎因子,可促进炎性反应加强,手术创伤会导致血清炎性因子水平的异常升高,进而导致组织损伤,其水平升高与患者自身机体免疫应答有关。本研究中,观察组与对照组术后TNF-α、IL-6、IL-8水平明显高于术前,进一步证实手术创伤能够引起炎症反应,但观察组TNF-α、IL-6、IL-8水平明显低于对照组,表明三孔法腹腔镜阑尾切除术治疗阑尾炎能有效降低炎症反应,进而改善组织损伤。皮质醇、去甲肾上腺素、血糖为应激反应指标,其水平过高可导致患者心肾功能、代谢功能等多器官功能障碍,严重影响患者术后的恢复。观察组患者术后血清皮质醇、去甲肾上腺素和血糖水平均低于对照组(P<0.05),表明三孔法腹腔镜阑尾切除术能有效降低机体应激反应,更有利于患者术后康复。黄文辉等[17]研究表明腹腔镜下手术能有效减少手术创伤后炎性因子的释放,降低对机体炎症反应的刺激作用。观察组术后并发症发生率低于对照组(P<0.05),表明三孔法腹腔镜阑尾切除术能有效降低术后并发症,与既往研究[18]结果大体一致。
综上所述,三孔法腹腔镜阑尾切除术治疗阑尾炎效果确切,可减少术中出血量,规避术后并发症发生,减轻术后疼痛不适感,降低炎症反应和应激反应。
