非酒精性脂肪肝病与颈动脉内膜中层厚度及斑块的关系
2022-08-02程键周瑶瑶傅慎文
程键 周瑶瑶 傅慎文
随着人们生活方式和饮食习惯的改变,非酒精性脂肪肝病(non-alcoholic fatty liver disease,NAFLD)已成为目前全球慢性肝病的主要病因和公共健康问题[1]。流行病学研究发现,NAFLD 患者发生心血管疾病的风险明显增加[2]。亦有临床研究证实,NAFLD 是心血管疾病发病的独立预测因子[3]。但是,NAFLD 与颈动脉粥样硬化的关系如何,目前尚未完全明确。因此,本文就NAFLD 与颈动脉内膜中层厚度(carotid intima-media thickness,CIMT)及斑块的关系作一探讨,现将结果报道如下。
1 对象和方法
1.1 对象 选取2018 年1 月至2019 年1 月在金华市中心医院体检的470 名健康志愿者为研究对象,均行颈动脉超声检查、腹部肝脏超声检查及相关生化指标检测。依据《中国非酒精性脂肪性肝病诊疗指南(2010 年修订版)》[4]诊断为NAFLD 252 例(NAFLD 组),非NAFLD 218 例(非NAFLD 组)。排除标准:(1)有长期饮酒史;(2)有甲型肝炎病毒、乙型肝炎、EB 病毒等病毒感染史;(3)有自身免疫性肝病史;(4)正在服用能引起肝脏脂肪变性的药物;(5)患有严重的肝肾损伤;(6)患有严重的血液系统疾病;(7)近期发生过急性疾病;(8)近期发生过严重感染;(9)合并恶性肿瘤;(10)不能配合或临床资料不完整。本研究经本院医学伦理委员会审查通过,所有入组对象签署知情同意书。
1.2 方法 收集入组对象性别、年龄、体重指数、腰围、血压、吸烟史、饮酒史、基础疾病、血脂指标、颈动脉超声参数。
1.2.1 血脂指标检测 采集入组对象空腹静脉血5mL,检测血清总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterin,LDL-C)水平。
1.2.2 颈动脉超声检查 使用彩色多普勒超声诊断仪进行颈动脉超声检查。受检者取仰卧位,头部偏向检查部位对侧,充分暴露颈部,连续检查双侧颈总动脉干、颈总动脉分叉处和颈内动脉,分别在颈总动脉远端分叉处1 cm、分叉处及颈内动脉起始部上方1 cm 处后壁测量颈总动脉干、颈总动脉分叉处和颈内动脉的内膜内缘至外膜内缘的厚度,取这3 处厚度的平均值作为一侧CIMT,以相同方法测量另一侧CIMT,取左右两侧的平均值作为CIMT 最终值。依据中国医师协会超声医师分会编写的《血管超声检查指南》[5]:CIMT<1.0 mm 为正常,1.0~<1.5 mm 为增厚;局部动脉壁增厚≥周围管壁的50%,或局部CIMT>1.5 mm 并突入动脉管腔内则定义为斑块。若斑块和内膜增厚同时存在,仅统计斑块。
1.3 统计学处理 采用SPSS 19.0 统计软件。计量资料以 表示,组间比较采用两独立样本t 检验;计数资料组间比较采用χ2检验。影响NAFLD 发病的危险因素采用多因素logistic 回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 NAFLD组与非NAFLD组临床资料比较 NAFLD组与非NAFLD 组在性别、吸烟比例、CIMT>1.5 mm比例、存在颈动脉斑块比例等方面比较,差异均有统计学意义(均P<0.05);在年龄、体重指数、腰围、收缩压、舒张压、合并2 型糖尿病比例以及血清TG、TC、LDL-C、HDL-C 水平等方面比较,差异均无统计学意义(均P>0.05),见表1。
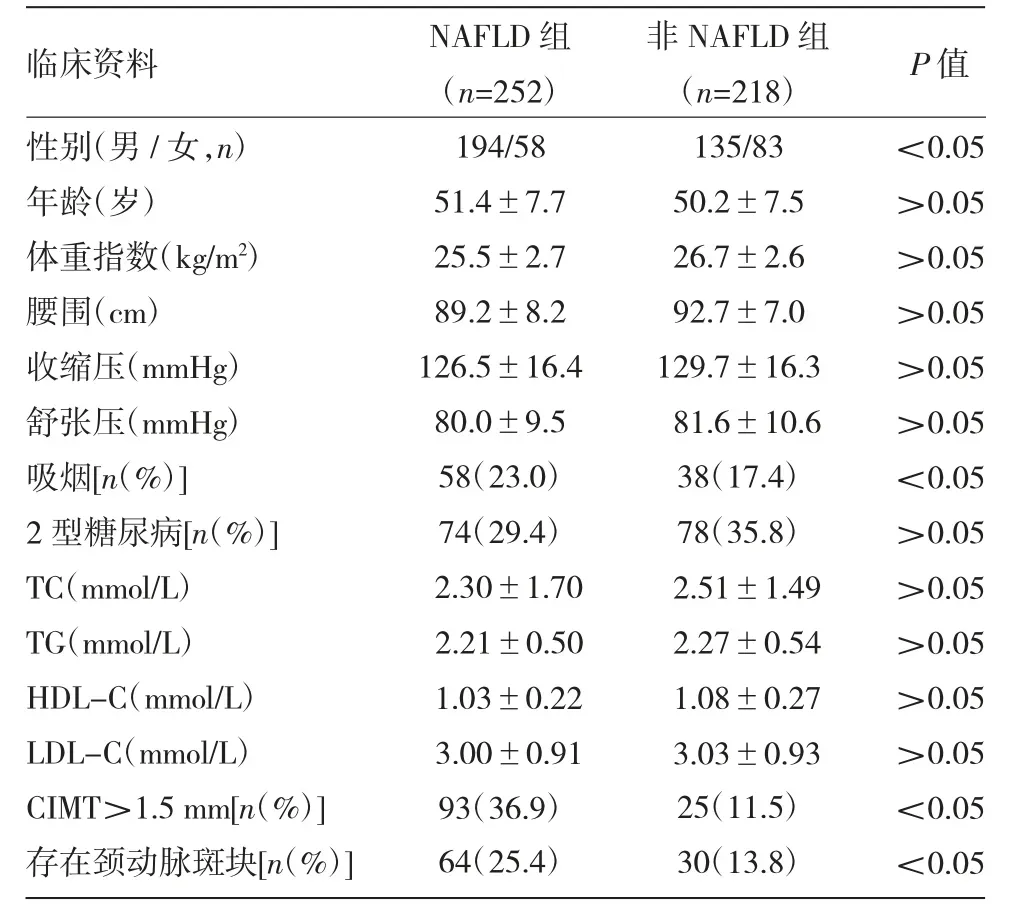
表1 NAFLD 组与非NAFLD 组临床资料比较
2.2 影响NAFLD 发病的危险因素分析 将上述P<0.05 的因素纳入多因素logistic 回归分析,结果显示CIMT>1.5 mm(OR=1.47,95%CI:1.16~1.87,P<0.05)、存在颈动脉斑块(OR=1.25,95%CI:1.07~1.46,P<0.05)是影响NAFLD 发病的独立危险因素。
3 讨论
近年来,越来越多研究表明NAFLD 与心血管疾病存在紧密联系,NAFLD 是心血管疾病发病的预测因子[6];但NAFLD 与动脉粥样硬化的关系如何,尚未完全明确。因此,本研究对NAFLD 与CIMT 及斑块的关系作了探讨,结果显示NAFLD 组与非NAFLD 组在CIMT>1.5 mm、存在颈动脉斑块比例等方面比较,差异均有统计学意义;多因素logistic回归分析显示,CIMT>1.5 mm(OR=1.47,95%CI:1.16~1.87,P<0.05)、存在颈动脉斑块(OR=1.25,95%CI:1.07~1.46,P<0.05)是影响NAFLD 发病的独立危险因素。以上结果提示,颈动脉粥样硬化是NAFLD 发病的危险因素。
NAFLD 被认为是代谢综合征的肝脏表现,与胰岛素抵抗、高血压、肥胖、血脂异常等密切相关,而这些因素也是心血管疾病发病的危险因素,都可能增加动脉粥样硬化性心血管疾病的发生风险[7]。目前关于NAFLD 的发病机制主要根据“二次打击假说”理论。其中,NAFLD 的“第一次打击”是机体在胰岛素抵抗的情况下,脂肪在肝细胞中异常堆积导致单纯的脂肪变性,使肝脏在接下来的病理过程中更易受损;“第二次打击”是指氧化应激、慢性炎症反应等导致孤立的脂肪变性进一步发展为脂肪性肝炎、肝硬化甚至肝癌[8]。因此,NAFLD 不仅受到胰岛素抵抗的影响,还可能反过来成为促进代谢综合征的刺激因素,从而进一步影响心血管疾病的发生、发展。异位脂肪积累、胰岛素抵抗、氧化应激、炎症、细胞因子分泌失衡等是NAFLD、动脉粥样硬化发展过程中的共同病理机制。肝脏可能一方面作为代谢异常的目标参与其中,另一方面又造成不利的代谢负担,从而导致恶性循环[8]。因此,NAFLD 及其相关的代谢特点被认为不仅是动脉粥样硬化的标志,而且可能参与并加速早期动脉粥样硬化的形成。CIMT 及斑块是临床早期动脉粥样硬化的亚临床标志物,被称为全身动脉粥样硬化的“窗口”,不仅能反映局部动脉粥样硬化病灶,还可反映全身动脉粥样硬化负荷。一项纳入4 123 例多种族人群的研究发现,在校正年龄、性别、种族、体重指数、吸烟、高血压、糖尿病、高血脂及相关药物使用史等因素后,CIMT 增大是NAFLD发病的独立危险因素(OR=1.22,95%CI:1.01~1.47)[9]。
综上所述,CIMT 及斑块是NAFLD 发病的独立危险因素,建议加强颈动脉超声筛查。