肿瘤免疫治疗后心脏事件的处理现状及剖析
2022-08-01彭玲李达周秋曦
彭玲,李达, 周秋曦
610041成都,四川省肿瘤医院·研究所,四川省癌症防治中心,电子科技大学医学院 综合内科
肿瘤免疫治疗已经蓬勃开展,因其不良反应发生的不可预知性、特别是心脏事件发生后的高致死性及临床表现的非特异性,也因各大指南(如2017年ESMO和2020年ASCO/NCCN《免疫治疗的毒性管理》等)中指出,免疫检查点抑制剂(immune checkpoint inhibitors,ICIs)相关心脏毒性的临床表现多样,心肌炎、心包炎、心律失常、心肌病和心室功能受损等均可见,其中心肌炎最为多见[1-2],肿瘤专科医生对ICIs治疗后的各种心脏相关异常非常重视[3],激素的使用也过于积极。
ICIs相关心脏毒性发生率相对较低,虽病例数可能被低估,但到目前为止,ICIs相关心肌炎的发生率约为1.1%,严重的心脏事件发生率小于0.01%[4]。
虽各大指南等均对ICIs的心脏毒性诊治有指导性的建议,但这些建议几乎都出自于临床试验,肿瘤患者有严格的入排标准,故不能满足真实世界的需求;又因ICIs的心脏毒性发病率低、临床经验少,临床医生在临床实践中就存有很多困惑和误区。以下通过对6个病例的复习,把常见的问题做一个梳理,以提高大家对ICIs相关心脏毒性的认识。
1 临床资料
1.1 病例1(以心电图异常为主要表现)
患者男,67岁,右肺腺癌。肿瘤治疗方案:培美曲塞800 mg ivgtt d1+卡铂500 mg ivgtt d1(分别于2020年5月19日、2020年6月17日、2020年7月15日共3周期)+肺部放疗(2020年5月14日开始)+信迪利单抗200 mg ivgtt d1(2020年6月17日、2020年7月15日共2周期)。信迪利单抗治疗前(2020年6月10日)心电图正常(图1)。信迪利单抗开始治疗后第57天(2020年8月13日),常规随访心电图(图2)提示:1)窦性心动过速;2)间歇性完全性左束支传导阻滞。动态心电图:间歇性完全性左束支传导阻滞,24小时中有12小时是完全性左束支传导阻滞,无其他ST-T改变。患者无心悸、胸痛、气紧等症状,心脏超声、冠脉CT、肌红蛋白(Mb)、肌钙蛋白I(cTnI)正常,N端脑钠肽前体(NT-proBNP):648~821 pg/mL(正常参考值0~250 pg/mL)。
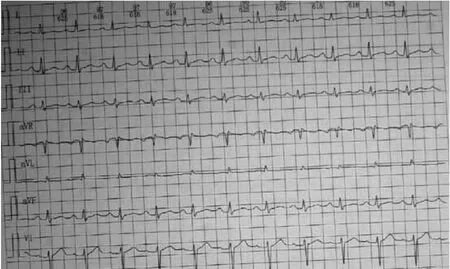
图1 病例1信迪利单抗治疗前心电图
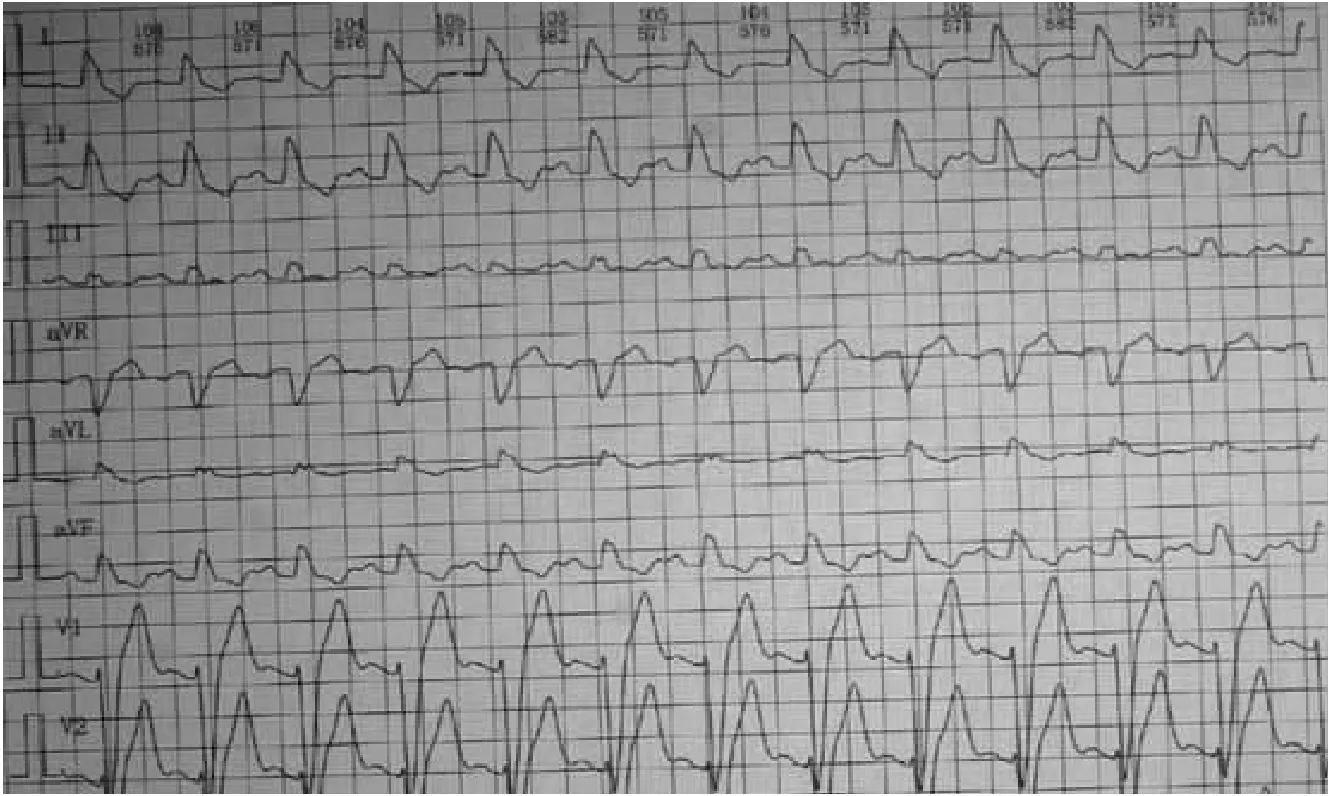
图2 病例1信迪利单抗开始治疗后第57天心电图
肿瘤科医生给予泼尼松(1.5 mg/kg/d起始)治疗,2天后复查心电图示:窦性心律,未见完全性左束支传导阻滞,后续泼尼松逐渐减量到停药,疗程8周。2月后(2020年10月13日)复查动态心电图:24小时间歇性完全性左束支传导阻滞共计约20分钟。医生建议患者永久性停用免疫治疗。
分析:与基线水平比较,患者抗肿瘤治疗后(包括手术、化疗、放疗、靶向治疗等)出现各种心律失常(包括窦性心动过速、心房颤动、频发早搏、室上性心动过速、室内传导延迟等)、非特异ST-T改变非常常见,仔细甄别可能的病因非常重要:1)同步联合治疗是肿瘤治疗的常见方案,在“免疫检查点抑制剂相关心肌炎监测与管理中国专家共识(2020版)”(以下称“共识”)中指出:患者的一般状态、营养水平、可能的原发心血管疾病、肿瘤进展及其并发症、其他抗肿瘤治疗(化疗、放疗等)均有可能导致相关心血管并发症,如临床特征可以完全归因于另一种原因,则不能诊断ICIs相关心肌炎[5];2)约90%的ICIs相关心肌炎患者出现心电图异常,可以表现为各种类型的心律失常,但相对特异性表现为房室传导阻滞[5],所以该患者应该怀疑是ICIs相关心肌炎。但ICIs相关心肌炎所致的心律失常通常有cTnI升高;3)“共识”分层诊断心肌炎的依据中,没有以心电图异常为主要依据的诊断推荐[5]。故这例患者的心律失常不一定是ICIs导致的心脏毒性所致。
这类ICIs使用后以心电图异常为主要表现的患者处理意见:1)可暂停免疫治疗,密切监测心电图,如有加重趋势(如出现窦性停搏、房室传导阻滞、室内传导阻滞持续时间延长、室性心动过速等更严重心律失常、QT间期延长、ST段抬高或T波倒置、R波幅度减低、异常Q波、低电压等),及时按ICIs相关心肌炎处理;如已经使用激素,在没有更多证据支持ICIs相关性心肌炎的诊断时,应及时停用激素,不需要长疗程;2)密切随访Mb、肌酸激酶(CK)及其同工酶(CK-MB)、cTnI,1次/1~2天,观察1~2周;如仍高度怀疑ICIs相关性心肌炎,可行心脏核磁共振(cardiac magnetic resonance,CMR)协助诊断;3)观察有无电解质异常、疼痛、贫血、睡眠障碍等原因导致心电图异常;4)请心内科会诊是各指南推荐的方法[5];5)该例患者如果肿瘤治疗需要,可以再次启动免疫治疗。
1.2 病例2(以NT-proBNP升高为主要表现)
患者女,66岁,宫颈腺癌伴颈部淋巴结转移。肿瘤治疗方案为:紫杉醇180 mg ivgtt d1+顺铂40 mg ivgtt d1~3(2019年10月25~27日、2019年11月18~20日共2周期)+颈部淋巴结放疗(2019年11月12日至2019年12月2日,患者半年前已经完成宫颈病灶放疗),后给予信迪利单抗200 mg ivgtt d1(2020年3月5日至2020年11月12日共5周期)。2020年12月11日常规随访NT-proBNP 1 261 pg/mL,Mb、CK、CK-MB、cTnI均正常,患者无心悸、活动耐量降低等不适,经适当控制液体的摄入,密切观察小便量等处理,2020年12月19日复查NT-proBNP 193 pg/mL,肿瘤科医生担心ICIs相关性心肌炎,未再使用免疫治疗。
分析:1)NT-proBNP轻度升高很常见,如液体负荷过大、肾脏受损、房颤等。判断心功能受损一定以患者临床特征为主,如活动耐量减低(活动后心累、气紧等)、尿量减少、夜间不能平卧、双下肺湿罗音、双下肢水肿等;2)一些化疗、靶向治疗药物也可导致患者心功能受损、NT-proBNP升高,如蒽环类、紫杉醇等化疗药物、曲妥珠单抗等靶向治疗药等;3)约90%的ICIs相关心肌炎患者有cTnI升高,所以cTnI不高,仅NT-proBNP轻度升高,是ICIs相关性心肌炎的可能性就不大[5];4)“共识”分层诊断心肌炎中,并未推荐以NT-proBNP指标为主要诊断依据[5]。
这类ICIs使用后以NT-proBNP升高为主要表现的患者处理意见:1)应随访Mb、CK、CK-MB、cTnI、NT-proBNP、心电图等,密切观察患者有无心悸、活动后心累等临床表现;2)明确是否有液体负荷过多等原因;3)仅NT-proBNP轻度升高,随访后很快恢复正常或无明显变化,不需因此停肿瘤免疫治疗。
1.3 病例3(非特异性肌酶升高为主要表现)
患者,女,72岁,因“确诊肺癌2年,靶向治疗后进展,化疗、免疫治疗4周期后20天”入院。近期治疗方案:培美曲塞800 mg ivgtt d1+顺铂40 mg ivgtt d1~3+信迪利单抗200 mg ivgtt d1(2020年9月30日至2020年12月3日共4周期),拟行第5周期治疗时,发现Mb 298 ng/mL(正常参考值0~75.00 ng/mL)、CK 393 U/L(正常参考值50.00~310.00 U/L)、CK-MB 42.42 U/L(正常参考值0.00~25.00 U/L),均升高,cTnI 0.013 ng/mL(正常参考值0.00~0.15 ng/mL)正常、心电图:正常,患者偶感乏力。肿瘤科医生诊断为:ICIs相关性心肌炎,给予激素治疗,并永久性停免疫治疗。
分析:ICIs相关性心肌炎合并重症肌无力或肌炎最为常见,甚至有以肌炎、重症肌无力等为首发表现,随后才出现心肌炎表现[6]。所以非特异性肌酶(主要包括Mb、CK、CK-MB)升高,一定要密切观察患者症状、心电图、心脏超声、cTnI等相关指标。
这类ICIs使用后以非特异性肌酶升高为主要表现的患者处理意见:1)排除其他原因所致,可按ICIs导致的肌肉毒性分等级管理;2)应该警惕ICIs相关性心肌炎的发生。
1.4 病例4(以cTnI轻度升高为主要表现)
患者女,45岁,卵巢高级别黏液性腺癌IIIC期术后4周期化疗后进展,2周期化疗联合ICIs治疗后。患者2021年4月在当地医院诊断“卵巢高级别黏液性腺癌IIIC期”,并行肿瘤减瘤术及术后紫杉醇+卡铂化疗4周期后,复查腹盆腔CT发现肿瘤病灶明显进展。后给予紫杉醇 180 mg ivgtt d1+卡铂500 mg ivgtt d1+信地利单抗200 mg ivgtt d1(分别于2020年11月25日、2020年12月16日共2周期)治疗。免疫治疗前心脏超声未见异常。2021年1月5日常规随访时,患者无心悸、活动后心累等不适,但cTnI 1.27 ng/mL,2021年1月12日复查cTnI 1.74 ng/mL,其他肌酶正常;心脏超声:室间隔基底部灌注缺损;多次随访心电图:正常;冠脉CT:正常,未做CMR。给予泼尼松(1 mg/kg/d起始)治疗,2021年1月18日cTnI恢复正常,泼尼松逐渐减量到停药共使用6周,医生建议患者永久性停免疫治疗。
分析:1)根据“共识”的分层诊断标准,该患者属于亚临床心肌损伤[5];2)对稳定的亚临床心肌损伤(cTnI保持相对稳定),糖皮质激素治疗的获益与风险尚不明确,推荐继续监测,部分患者可能并不发展为临床心肌炎[5]。
这类ICIs使用后以cTnI轻度升高为主要表现的患者处理意见:1)除密切动态观察外,可行CMR协助诊断;2)排除其他原因,如心脏血管病变、骨骼肌受损等;需鉴别缺血性心脏病时行冠脉CT或冠脉造影,但不考虑缺血性心脏病不需要常规排查冠状动脉;3)随访cTnI 和心电图监测频率增加,至少每周1次,连续数周,如cTnI水平恢复到基线或保持相对稳定且无新出现的心电图或影像学异常,可将监测频率降低到每个治疗周期前1次[5];4)患者cTnI恢复后可以继续行免疫治疗。
1.5 两例确诊病例
病例5:患者女,69岁,纵隔鳞癌。有高血压病史3年,血压控制良好。肿瘤治疗前肝肾功、心电图等检查均未发现异常。肿瘤治疗方案:顺铂100 mg ivgtt d1(分别于2018年11月21日、2018年12月17日共进行两周期)+纵隔放疗(2018年11月5日开始放疗,总剂量GTV 60 Gy/30F,CTV 54 Gy/30F)+帕博利珠单抗200 mg ivgtt d1(2018年11月21日、2018年12月17日)治疗。拟行第3周期治疗时,患者诉心悸、活动后心累3天,查门冬氨酸氨基转移酶(aspartate transaminase,AST)164U/L(正常参考值9.00~50.00 U/L)、丙氨酸氨基转移酶(alanine transaminase,ALT)235 U/L(正常参考值15.00~40.00 U/L),立即查非特异性肌酶(Mb、CK、CK-MB)、心肌损伤标志物(cTnI)、心衰标志物(NT-proBNP)均明显升高(表1),说明心肌受损;心电图:窦性心动过缓和窦性心动过速交替出现,I度房室传导阻滞,不完全性右束支阻滞,左前分支阻滞,ST段改变;超声心动图:室壁运动异常;心脏冠脉CT:未见中度以上的狭窄。立即给予泼尼松2 mg/kg/d,并与家属沟通告知ICIs相关心肌炎死亡风险很高,家属于第2天要求转综合医院心内科治疗。后电话随访:患者于转院后2天死于恶性心律失常。
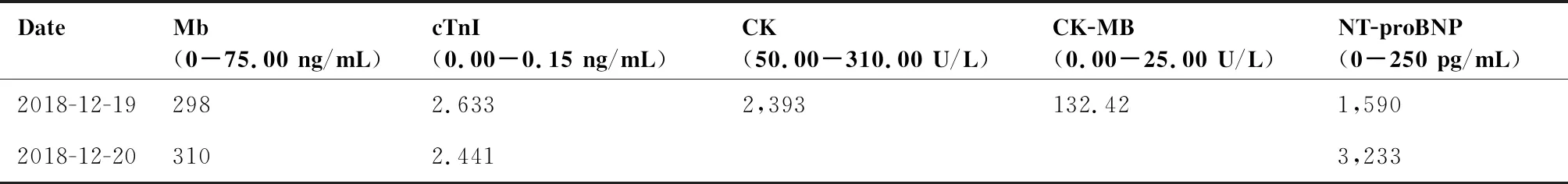
表1 病例5非特异性肌酶和心脏相关生物学标志物检测结果
病例6:患者女,63岁,宫颈鳞癌放化疗后10年,局部复发转移3周期化疗联合靶向治疗后、1周期信迪利单抗治疗后20天。患者有高血压病史10年,血压控制良好。肿瘤治疗方案:10年前,确诊“宫颈鳞癌”后予根治性放疗及化疗治疗。放疗结束后定期随访。2020年4月,因出现不明原因阴道流液,局部穿刺活检等检查证实宫颈肿瘤复发转移。予多西他赛100 mg ivgtt d1+卡铂500 mg ivgtt d1(分别于2020年5月29日、2020年6月19日、2020年7月10日共3周期)+ 贝伐珠单抗400mg ivgtt d1(分别于2020年5月29日、2020年6月19日、2020年7月10日共3周期)+信迪利单抗200 mg ivgtt d1(2020年7月10日)治疗。2020年7月30日患者出现明显心累症状;检查心电图:窦性心动过速,I度房室传导阻滞;II度I型房室传导阻滞;2:1房室传导阻滞;完全性右束支传导阻滞;间歇性左前分支传导阻滞,ST-T改变(图3)。转氨酶、促甲状腺激素(TSH)、非特异性肌酶、心脏相关生物学标志物均明显升高(表2),说明患者有肝脏、甲状腺、心肌及骨骼肌多组织脏器受损;心脏超声:室壁运动异常。立即给予泼尼松(2 mg/kg起始)+静注人免疫球蛋白20 g×5天,2020年8月13日(治疗第14天)心电图完全恢复正常(图4)。泼尼松开始逐渐减量到停药共使用8周。cTnI1月后完全恢复正常(表2)。以后永久性停用免疫治疗。
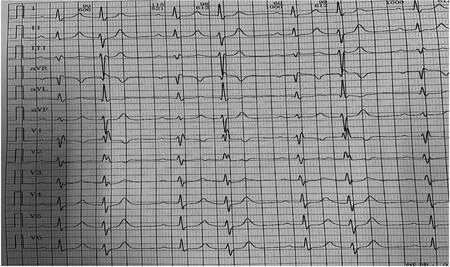
图3 病例6 2020年7月30日心电图
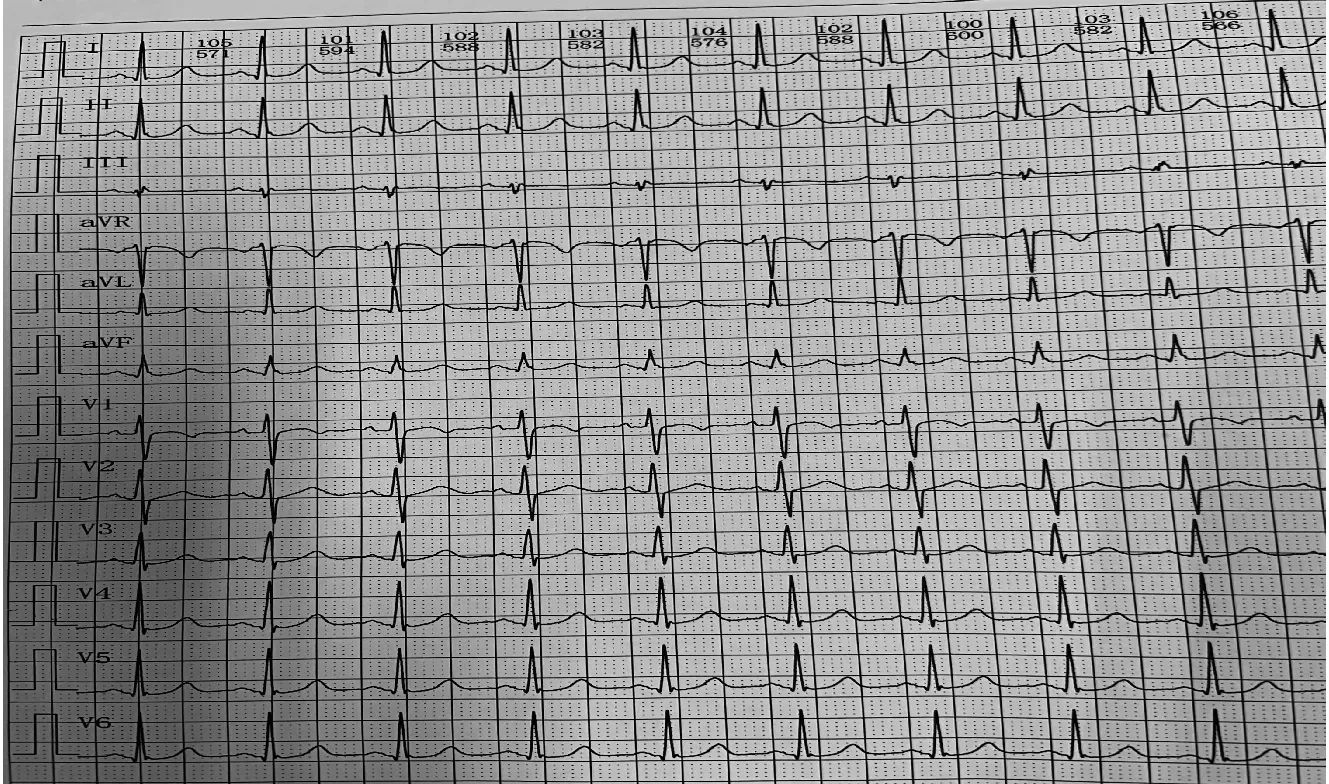
图4 病例6 2020年8月13日心电图
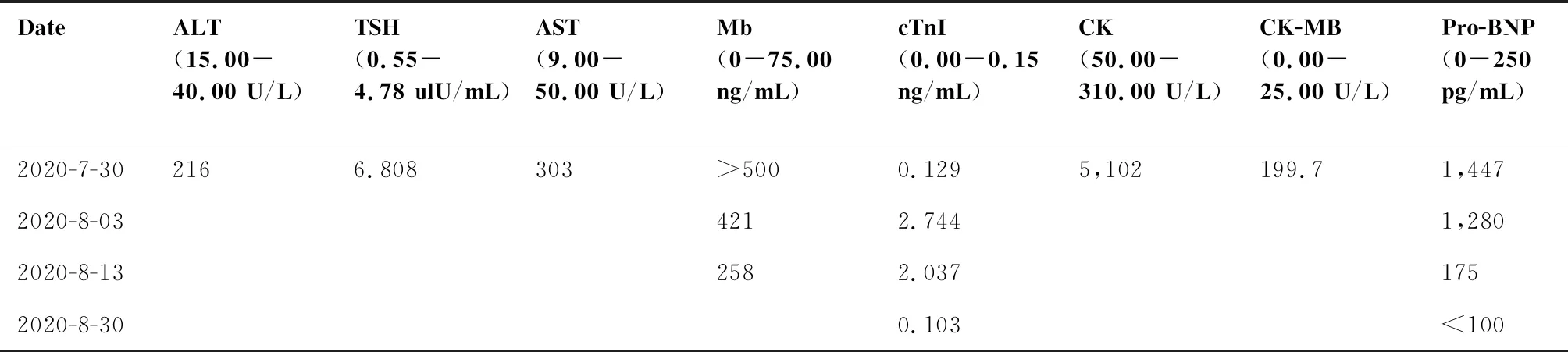
表2 病例6转氨酶、TSH、非特异性肌酶和心脏相关生物学标志物检测结果
分析:根据“共识分层诊断标准[5]”,病例5和病例6是“明确的心肌炎”患者。除cTnI升高外,均伴有心脏相关症状,心电图、心脏超声、其他肌酶、NT-proBNP异常,且不能用其他心脏疾病解释。病例5发生在2018年末,因国内刚开始肿瘤免疫治疗,绝大部分肿瘤专科医生、心血管内科医生都没有经验;发生在2020年8月的病例6(肿瘤科、ICU、心内科医生在指南的指导下进行诊治)转归良好。
2 讨 论
ICIs治疗肿瘤的机制是通过抗体抑制免疫检查点的活性,恢复并提高效应T淋巴细胞特异性识别和杀伤肿瘤细胞的能力。现有研究发现[7]:包括心肌在内的全身很多组织中有与肿瘤组织相同的高频T淋巴细胞受体序列,推测也可能成为ICIs的识别靶点,从而诱发自身免疫性淋巴细胞性组织脏器损伤,发生免疫相关性毒副反应(immune-related adverse events,irAEs)。
由于ICIs在临床应用时间尚短,大家对irAEs认识仍然十分有限,ESMO和ASCO/NCCN等指南对于ICIs相关心脏毒性的诊断、评估和治疗均未制订标准化流程。临床医生理论上知道诊断了“ICIs相关心脏毒性”应该怎么治疗,但不知道怎么诊断“ICIs相关心脏毒性”。我国“免疫检查点抑制剂相关心肌炎监测与管理中国专家共识(2020版)”结合相关最新研究进展[8-11],能为真实世界的临床需求提供更多指导性意见:1)提出了ICIs相关心肌炎的诊断分层标准,分别是“明确的心肌炎”和经鉴别诊断后的“可能性较大的心肌炎”、“有可能的心肌炎”、“亚临床心肌损伤”,很好地指导了对ICIs使用后心脏相关指标异常临床意义的判断;2)根据不同的诊断分层和严重程度分级给予不同治疗方案管理,最大程度避免认识不够和治疗过度。
对ICIs相关心脏毒性的准确诊断直接关系到患者的安全、是否给予大剂量长疗程的激素等治疗、是否可以ICIs再挑战等问题,最终都影响肿瘤患者预后。我们的观点是:1)一旦怀疑,首先暂停用免疫治疗;2)诊断明确,及时进行危险分级,立即给予不同强度的、以激素为主的治疗;3)证据不充分且患者一般情况允许时,密切观察的前提下尽快完善鉴别诊断;4)心内科会诊,多学科团队合作非常重要[5]。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
