多黏菌素B治疗耐碳青霉烯革兰阴性菌脓毒症的疗效和肾毒性
2022-07-30刘昌伟胡立芬汪燕燕许杜娟夏泉
刘昌伟 胡立芬 汪燕燕 许杜娟 夏泉
(1. 安徽医科大学第一附属医院药剂科/国家中医药管理局中药化学三级实验室 合肥 230022;2. 安徽医科大学第一附属医院感染病科 合肥 230022)
脓毒症是一种因机体感染所引发的全身性炎症反应,若脓毒症经充分容量复苏后仍存在低血压即为感染性休克。细菌感染是导致该疾病的常见原因,且住院患者的病死率可达30%~60%,成为威胁人们生命安全的严重疾病之一[1]。近年来临床上日益增多的多重耐药性革兰阴性菌,尤其是对碳青霉烯类耐药(carbapenem resistance,CR)的肺炎克雷伯菌(Klebsiella pneumoniae,KP)、铜绿假单胞菌(Pseudomonas aeruginosa,PA)及鲍曼不动杆菌(Acinetobacter baumannii,AB)流行,给脓毒症及感染性休克的治疗带来巨大的挑战。
多黏菌素早期由于肾毒性和神经毒性被其他抗菌药物取代,面对新型抗菌药物研究开发进展缓慢的困境,多黏菌素作为治疗革兰阴性菌感染的最后一道防线被再次重视。目前临床使用的多黏菌素有多黏菌素B 和多黏菌素E。其中多黏菌素B 具有优异的药代动力学效应[2],但在国内上市较晚,相关临床资料以及治疗经验相对缺乏。我们回顾研究了2018 年2 月至2020 年12 月我院使用多黏菌素B 治疗耐碳青霉烯革兰阴性菌(CR-GNB)引起的脓毒症的病例,以便评估多黏菌素B 在CR-GNB所致脓毒症治疗中的疗效和肾毒性。
1 资料和方法
1.1 临床资料
统计2018 年2 月至2020 年12 月期间,经病原学检查证实为CR-GNB 脓毒症,且选择以多黏菌素B 为基础抗感染治疗方案的患者为研究对象。纳入标准:①年龄≥14 周岁。②脓毒症的诊断标准参照2016 年《第三版脓毒症与感染性休克定义国际共识》。CR-GNB 脓毒症的诊断:符合上述脓毒症诊断标准,且微生物培养为CR-GNB。③接受多黏菌素B 抗感染治疗方案≥3 d。排除标准:①年龄<14 周岁;②孕妇;③接受多黏菌素B抗感染治疗方案<3 d。
1.2 统计结果
了解人口统计学信息,基础疾病,细菌来源及种类;多黏菌素B 的剂量、疗程、合并用药及血肌酐水平。主要统计结果包括:①使用多黏菌素B 治疗前后C-反应蛋白(CRP)、降钙素原(PCT)的变化。②使用多黏菌素B 治疗前血肌酐基础值及治疗后血肌酐值。以血肌酐值较基础值升高1.5 倍为急性肾损伤(AKⅠ)[3]。③多黏菌素B 的细菌清除率。连续两次培养目标细菌转阴判定为微生物清除。④临床结局。多黏菌素B 治疗结束时症状或体征完全或部分恢复为有效,治疗期间症状和体征持续存在或恶化为无效[4]。
1.3 检验方法
应用SPSS 24.0 对所有数据进行统计处理,正态分布计量资料以±s表示,采用t检验;列联表计数资料采用卡方检验。P<0.05 提示差异具有统计学意义。
2 结果
2.1 一般资料
统计患者共60 例,其中男性44 例(73.3%),女性16 例(26.7%),平均年龄为(53.5±19.3)岁。心血管疾病、糖尿病及恶性肿瘤是主要合并基础疾病;肺部及血液是最常见的细菌分布部位;分离出的菌株为AB、KP、PA 和大肠埃希菌(Escherichia coli,E.coli)(表1)。它们均对碳青霉烯类抗菌药耐药,但对多黏菌素B 敏感。
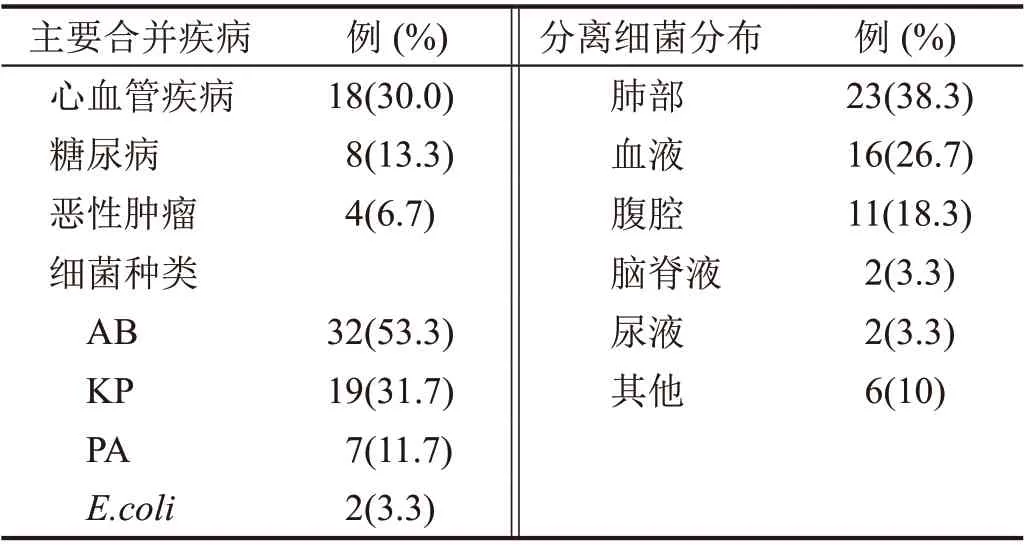
表1 患者的临床和微生物感染特征(n=60)
多黏菌素B 治疗平均日剂量为(162.50±46.60)万单位,治疗疗程平均为(10.2±6.5)d。在抗感染联合用药选择上,根据培养CR-GNB 的药敏结果,联合使用抗菌药物最多的是碳青霉烯类[最低抑菌浓度(MⅠC)≤8 μg/mL],其中美罗培南13 例(21.7%)、亚胺培南西司他丁钠10 例(16.7%),其他如替加环素9 例(15%),哌拉西林他唑巴坦4 例(6.7%),头孢哌酮舒巴坦3 例(5%),阿米卡星1 例(1.7%)。
2.2 临床疗效和细菌清除率
60 位患者中,临床治疗有效者31 例,无效者29 例,临床有效率51.7%。在接受了至少3 d 静脉滴注多黏菌素B 治疗后,患者的炎症指标均较治疗前有所降低,其中PCT 的降低有统计学意义(表2)。治疗过程中49 例患者复查病原微生物,有36 例(73.5%)清除了目标细菌,13 例(26.5%)目标细菌未清除,但药敏结果提示其仍对多黏菌素B 敏感。
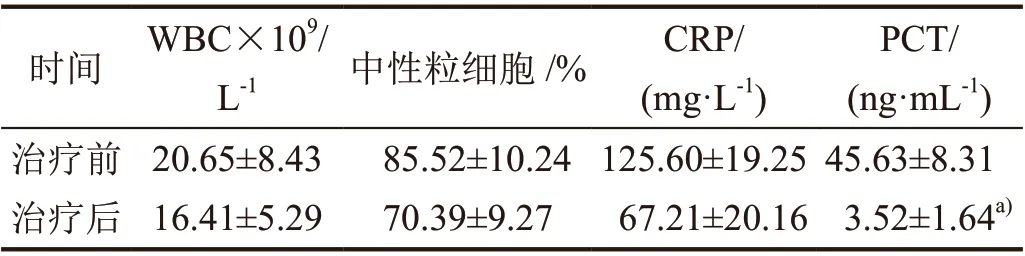
表2 治疗前后实验室检查结果比较
2.3 肾毒性
使用多黏菌素B 治疗后,16 例患者在用药前后血肌酐值较基础值升高1.5 倍,考虑出现AKⅠ,其发生率为26.7%。AKⅠ发生时间在用药后3~15 d。AKⅠ患者的平均年龄为62 岁。16 例患者中,有4 例合并使用万古霉素,2 例合并使用替考拉宁,1 例合并使用阿米卡星这些肾毒性较大的药物。另有合并使用肾毒性相对较小的药物9 例,其中美罗培南2 例,亚胺培南西司他丁钠2 例,替加环素3 例,哌拉西林他唑巴坦2 例。
合并使用万古霉素1 例及替考拉宁的1 例因AKⅠ提前终止药物治疗。经治疗后,合并使用替考拉宁、美罗培南或哌拉西林他唑巴坦者及1 例亚胺培南西司他丁钠者共7 人肾功能恢复正常,而合并使用万古霉素或替加环素者共7 人因肾功能急剧恶化、多器官功能衰竭而死亡。
3 讨论
由于AB、KP、PA 等CR-GNB 的增多,相关感染的死亡率逐渐升高。多黏菌素是一种多肽抗生素,通常被认为是治疗CR-GNB 感染的最后一道防线。2010 年一项回顾性队列研究证实多黏菌素B 能降低医院内PA、AB 感染所致菌血症患者的死亡率[5]。在CRKP 感染时,用多黏菌素B 治疗比用替加环素具有更高生存率。
由于重症患者大多存在严重的潜在疾病,很难获得可靠的仅多黏菌素B 治疗时的临床药效学数据。迄今为止,大多数与多黏菌素B 相关的临床研究均以28 d 或30 d 死亡与否作为判断临床治疗有效或无效的指标[6]。一项CRKP 脓毒症患者以多黏菌素B 为基础的联合治疗,治疗成功率为71%[7];泰国一项关于多黏菌素B 治疗泛耐药革兰阴性菌(XDR-GNB)感染的研究显示,多黏菌素B 联合治疗的临床治疗有效率达78.1%[8]。本研究中60 例CR-GNB 脓毒症患者的临床治疗有效率为51.7%,低于文献报道。结合我院情况,大多数研究中没有明确描述多黏菌素B 用药起始时间,所以,多数时候医生会在获得菌培养结果后启动治疗。而多黏菌素B 早期使用可带来明确的预后优势,延迟使用可能会削弱其疗效,对患者的预后产生不利影响[9];药代动力学及药效学(PK/PD)数据支持多黏菌素B 高剂量使用,且高生存率与高剂量相关[5]。2004 年至2009 年的133 例PA 感染所致菌血症患者使用多黏菌素B 的每日平均剂量为(141±54)万单位。总体住院死亡率为41.4%[10]。2003 年至2009年的回顾性队列研究纳入了276 例在巴西医院接受≥72 h 的静脉注射多黏菌素B 的患者,使用多黏菌素B 剂量为≥200 万单位/d,患者的院内死亡率为34%[5]。本研究中多黏菌素B 治疗平均日剂量为(162.50±46.60)万单位,治疗疗程平均为(10.2±6.5)d。低剂量会导致药物的血浆浓度欠佳,且多黏菌素B 治疗持续时间与临床有效率相关,治疗时间短预示治疗失败可能性大[11]。有研究表明:多黏菌素B 用于严重的感染性休克时,目标微生物清除率为88%[12]。本研究中多黏菌素B 的细菌清除率为73.5%,与此前研究类似。
关于多黏菌素B 相关的肾毒性发生率,各文献描述差异较大。最初的研究中,大多数患者对多黏菌素B 的耐受性良好,只有14%的患者出现肾毒性。且多黏菌素B 肾损害的发生与剂量、基线肌酐水平、性别、种族或族裔及所存在的潜在疾病都没有显著相关,但年龄是肾毒性风险的唯一影响因素[13]。而近年来的研究显示,多黏菌素B 相关的AKⅠ发病率为24.7%~54.9%,基线时肾功能不全是患者静脉注射多黏菌素B 后肾毒性的预测因素[14]。造成不同文献报道的肾毒性差异的可能原因是所应用的肾毒性定义不同、多黏菌素剂量不同及患者的个体差异[2]。在本研究中,16 例患者(26.7%)在使用多黏菌素B 过程中出现AKⅠ的平均年龄为62 岁,血肌酐的升高多在用药3 d 以后出现,治疗后有7 例患者肾功能恢复。评价其肾毒性的混杂因素较多,如高龄造成的肾功能下降使肾脏代谢多黏菌素B 的能力下降;严重感染可诱发肾功能不全,其中一部分可通过清除感染而逆转。因此,在没有足够的抗感染治疗的情况下,可能难以区分与多黏菌素B 相关的AKⅠ和感染引起的AKⅠ。这16 例患者中,6 例合并使用了糖肽类药物,1 例合并使用了阿米卡星,均会导致肾损伤,所以不能将多黏菌素B 作为导致肾毒性的唯一药物。虽然肾毒性的评估较为复杂,但药物引起的AKⅠ通常是可逆的,停止治疗后肾功能可以恢复。
综上,本研究通过回顾CR-GNB 脓毒症患者使用多黏菌素B 的治疗经验,发现多黏菌素B 细菌清除率较高,建议在考虑患者为CR-GNB 脓毒症时,应及早考虑使用多黏菌素B 以达到提高临床疗效的目的。但多黏菌素B也存在着一定肾毒性,使用期间应当加强对肾功能的监测,同时应避免使用其他肾毒性药物。本研究为回顾性研究,缺乏使用其他抗感染方案作为对照组进行疗效和安全性比较,所以存在一定局限性;而且样本量相对偏小,所得结果有待于在更多人群中验证。
