胸腹水恶性淋巴瘤细胞病理学形态分析及鉴别
2022-07-29康劲松马晓敏赵雅桐雷清华
康劲松 马晓敏 马 珩 颜 芳 赵雅桐 吴 咪 雷清华
1华中科技大学同济医学院附属同济医院外科细胞学诊断室 湖北 武汉 430030;2华中科技大学同济医学院基础医学院人体解剖学系 湖北 武汉 430030;3华中科技大学基础医学国家级实验室教学示范中心 湖北 武汉 430030
恶性淋巴瘤是常见的恶性肿瘤,全球范围内约占恶性肿瘤的2.0%~4.8%,国内约占3.0%~6.0%,且 发 病 率 逐 年 上 升 趋[1,2]。文 献 报 道 约 有20%~30%的淋巴瘤,包括霍奇金淋巴瘤和非霍奇金淋巴瘤可有胸腔积液,而腹腔和心包积液不常见[2,3]。胸腹水细胞病理学检查是诊断肿瘤的常用方法之一,是确诊恶性积液的重要依据,有利于判断肿瘤患者的临床分期。本文通过观察经组织病理学、骨髓细胞学、流式细胞术证实的胸腹水非霍奇金细胞病理学形态特征及鉴别诊断,结合临床病史及免疫组织化学结果进行综合分析,以积累诊断经验,提高胸腹水细胞病理学诊断水平。
1 资料与方法
1.1 一般资料全部病例来源于华中科技大学同济医学院附属同济医院2014 年1 月—2018 年6 月住院病人,其中男性26 例,女性11 例,最小年龄3 岁,最大年龄86 岁,平均年龄48.4 岁;胸水23 例,腹水14 例,其中10 例以胸腹水为首发症状,9 例继发于淋巴结(分别为左锁骨上淋巴结4 例,左、右侧颈部各2 例,左腹股沟淋巴结1 例),5 例见于全身多处浸润,4 例继发于腹膜后占位,2 例继发于前纵隔占位,2 例继发于肺,1 例继发于胸腺,1 例继发于小肠,1例继发于睾丸,1 例继发于阑尾,1 例继发于脾脏,1例继发于胃。
1.2 方法采用沉降式液基细胞学制片方法,液基试剂购自福建泰普生物有限公司。具体操作如下:送检标本加入胸腹水专用处理液静置30 min;取12 mL 入试管置于普通离心机离心,2 000 r/min 10 min,去上清液;加入梯度离心液4 mL,入普通离心机,2 000 r/min 离心5 min,去上清液,留取1 mL 混匀,用移液器取50 μL 放入沉降槽,沉降10 min,取出玻片,缓冲液冲洗,Liu 氏快速染色法染色镜检(染色液购于珠海Baso 生物有限公司)。
2 结果
2.1 细胞病理学结果37 例病例中,细胞病理学明确诊断恶性淋巴瘤19 例,可疑18 例,经组织病理学及免疫组织化学证实35 例,流式细胞学证实2例,具体分型如下:弥漫大B 细胞淋巴瘤19 例,伯基特淋巴瘤4 例,浆细胞瘤1 例,间变大细胞淋巴瘤1例,外周T 细胞淋巴瘤5 例,T 淋巴母细胞淋巴瘤2例,黏膜相关淋巴瘤、滤泡性淋巴瘤出现大B 细胞转化各1 例。
2.2 35 例不同类型淋巴瘤免疫组化结果
2.2.1弥漫大B 细胞淋巴瘤 CD20(+),CD79a(+),PAX-5(+),Mum-1(+),C-myc(散在+),bcl-6(+),bcl-2(+),CD21(+),P53(+),CD43(散在+),C-mye(散在+),CD3(-),CD5(-),CD10(-),CD18(-),CD34(-),CD117(-),CyclinD1(-),CD23(-),Mum-1(-),SOX11(-),Ki67 LI 为60%~95%。
2.2.2伯基特淋巴瘤 CD20(+),CD79a(+),PAX-5(+),CD10(+),CD43(+),BCL-6(+),bcl-2(+),MUM-1(+),C-MYC(+),Lammda(+),kappa(灶+),CD3(-),CD5(-),GNA13(-),CyclinD1(-),CD21(-),CD23(-),SOXC11(-),P53(-),Ki67 LI 为30%~90.4%。
2.2.3外周T 细胞淋巴瘤 CD3(+),CD5(+),CD43(+),bcl-2(+),Ki67 LI 约50%,PCK(-),EMA(-),CK19(-),CD191a(-),TdT(-),CD4(-),CD8(-),CD117(-),CK5/6(-),P63(-),P40(-),CD20(-),CD79a(-),PAX-5(-),CD10(-),BCL-6(-),CyclinD1(-),CD21(-),CD23(-),C-myc(-),Mum-1(-),SOX11(-),SALL4(-),VIM(-)。
2.2.4T 淋巴细胞母细胞淋巴瘤 TdT(+),CD99(+),CD34(+),CD3(+),CD5(+),CD7(+),CD43(+),CD56(-),GrB(-),CD30(-),MPO(-),CD117(-),CD20(-),PAX(-),C21(-),Ki67 LI 约90%。
2.2.5黏膜相关淋巴瘤 CD20(+),PAX-5(+),bcl-2(+),Mum-1(散在+),CD43(+);CD3(-),CD5(-),CyclinD1(-),SOX11(-),CD10(-),bcl-6(-),CD23(-),C-myc(-),TdT(-),P53(-),PCK 和CK19(上皮+),CD2(残存FDC网+),MCM2(约10%+),Ki67 LI 约10%。
2.2.6间变性大细胞淋巴瘤 ALK(+),CD30(+),EMA(+),CD45Ro(+),CD43(+),CD3(-),C20(-),CD56(-),CD79a(-),PCK(-),CD117(-),Ki67 LI 约70%。
3 讨论
3.1 胸腹水恶性淋巴瘤细胞病理学形态特征
3.1.1弥漫大B 细胞淋巴瘤 最常见的表现为中心母细胞性(主要包括为大裂细胞和大无裂细胞)和免疫母细胞性[4]。大裂细胞核形不规则,有裂沟,染色质细,核仁小或不明显,胞质少,空亮;大无裂细胞核呈圆形或椭圆形,有一个或多个清楚的核仁,免疫母细胞有大而空泡状的核,明显的中位核仁,胞质嗜碱性或嗜双色性,有的瘤细胞为双核或多核,类似R-S 细胞,有的瘤细胞具有浆细胞样特点,染色质呈车轮状,可见核旁空晕(图1)。

图1 弥漫大B 细胞淋巴瘤(Liu 染色×200,胸水)
3.1.2伯基特淋巴瘤 表现为瘤细胞中等大小,弥漫性增生,细胞核呈圆形或卵圆形,胞质较少,偏嗜碱性,胞质内可见脂肪空泡;染色质细腻或粗糙,常有2~5 个小核仁,核分裂相多见,瘤细胞间有吞噬组织碎屑的巨噬细胞均匀分布,呈“星空”现象(图2)。
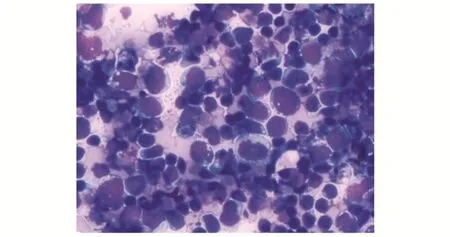
图2 伯基特淋巴瘤(Liu 染色×200,胸水)
3.1.3浆细胞淋巴瘤 肿瘤细胞多为分化好的浆细胞,亦可见成熟浆细胞,核偏心位,核致密浓染成块状。胞质嗜酸性、嗜碱性或者双嗜性,可见近核淡染区及空泡(图3)。
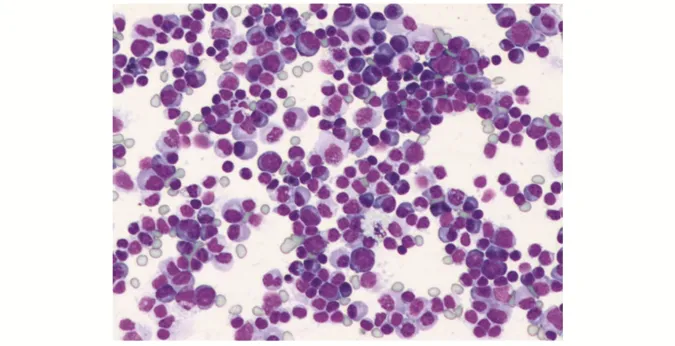
图3 浆细胞淋巴瘤(Liu 染色×200,胸水)
3.1.4间变大细胞淋巴瘤 肿瘤细胞呈多形性,核大小不等,胞质丰富,细胞核大而不规则,可为单核,双核及多核,细胞核形怪异、扭曲,呈“面包圈”样、桑椹样、马蹄铁状核[5],甚至可见多核及巨核瘤细胞,瘤细胞散在分布于间皮细胞、淋巴细胞之间,可伴有中性粒细胞、组织细胞(图4)。

图4 间变大细胞淋巴瘤(Liu 染色×400,腹水)
3.1.5外周T 细胞淋巴瘤 瘤细胞大小和形态各异,细胞核形态从多形性到单形性,多数细胞体积中等至偏大,核扭曲或呈多分叶状,核染色质呈粗颗粒状,部分瘤细胞有明显核仁,可见R-S 样细胞,易见核分裂;胞质可透明、淡染、嗜酸性、嗜中性或嗜碱性(图5)。
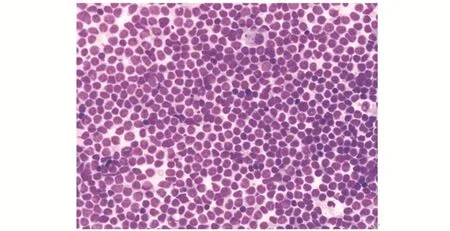
图5 外周T 细胞淋巴瘤(Liu 染色×100,胸水)
3.1.6T 淋巴母细胞淋巴瘤 瘤细胞的体积较小,淋巴细胞略大,细胞质少。细胞核为圆形或卵圆形,核染色质细腻或呈点彩状均匀分布,多不见核仁或核仁不清楚。也可见瘤细胞核扭曲或呈脑回状,核分裂像多见(图6)。
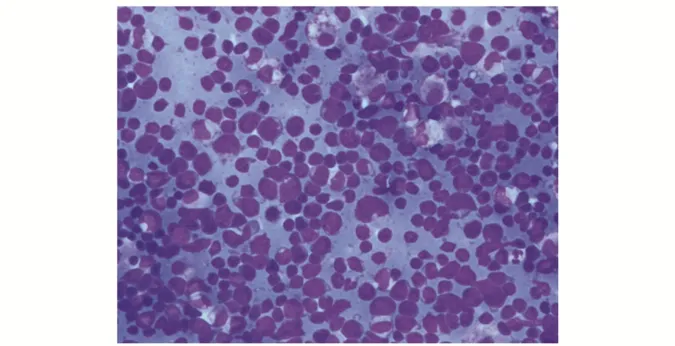
图6 T 淋巴母细胞淋巴瘤(Liu 染色×200,胸水)
3.1.7黏膜相关淋巴瘤 肿瘤细胞由边缘区细胞(中心细胞样细胞)、单核细胞样细胞、小淋巴细胞和散在分布的免疫母细胞、中心母细胞样细胞等多种细胞组分构成[6]。典型的肿瘤细胞小到中等大小,核略不规则,核染色质中等致密,核仁不明显,类似于中心细胞。胞质相对丰富、淡染,致单核细胞样形态(图7)。
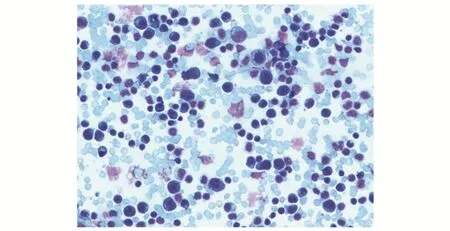
图7 黏膜相关淋巴瘤(Liu 染色×100,胸水)
3.1.8滤泡性淋巴瘤 主要由中心细胞和中心母细胞以不同比例组成,无极向排列。中心细胞的细胞核形态不规则或扭曲、有裂沟,核仁不明显,胞质稀少;中心母细胞的体积是正常淋巴细胞的3~4倍,核圆形或分叶状,染色质呈斑块状近核膜分布,有1~3 个近核膜的核仁;核分裂不常见(图8)。
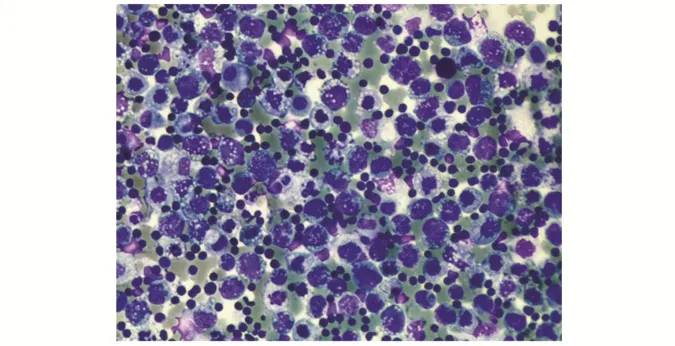
图8 滤泡性淋巴瘤出现大B 细胞转化(Liu 染色×200,胸水)
3.2 鉴别诊断
3.2.1小细胞未分化癌 胸水里的小细胞未分化癌较少见,通常来源于肺的小细胞癌转移。肺小细胞癌具有较为独特的组织病理学形态,在所有类型的肺癌中占10%~20%[7]。肺小细胞癌的细胞病理学具有如下特点:(1)癌细胞小,呈卵圆形或梭形;(2)几乎为裸核,可见少许蓝染的胞质;(3)核染色质细腻、完整,可有染色质聚集,呈细颗粒状、分布均匀,表现出经典的“椒盐”状特性[8];(4)核膜薄,核仁不明显或缺乏;(5)癌细胞成堆、成巢分布,可见“菊形团”样结构,细胞界限清楚不重叠,而非霍奇金淋巴瘤瘤细胞多呈单克隆性弥漫分布,核圆形,细胞散在,不成团或巢,并可见核仁,胞质厚、有立体感。
3.2.2反应性增生的淋巴细胞 在良性浆膜腔积液中,多由炎症等刺激导致的淋巴细胞反应性增生,常伴有较多成熟淋巴细胞背景,单个细胞核无明显异型性,且多呈浆细胞样。
3.2.3反应性间皮细胞 胸膜腔积液中所见的脱落间皮细胞远较正常的大。多分散,或数个呈簇状聚集。按脱落的时间先后可分为嗜碱性间皮细胞、嗜酸性间皮细胞和退化性间皮细胞。嗜碱性间皮细胞为新脱落的细胞,细胞及核轮廓保持尚完整,表面光滑,核结构尚可识别;嗜酸性间皮细胞核染色质较模糊,胞质嗜酸性染粉红色;退化性间皮细胞大小形态不一,圆形、椭圆形或不规则形。胞质嗜酸性,含空泡,边缘不整齐,界限模糊。核椭圆形或肾形,边缘不规则,常呈锯齿状,偏心位,核染色质粗糙。在与淋巴瘤相鉴别时可关注瘤细胞胞质,间皮细胞胞质中颗粒明显。
3.2.4低分化腺癌细胞 胸腹水里腺癌细胞检出率高,有报道达95%以上[9]。分化好的腺癌,癌细胞通常排列成桑葚样、腺泡状及乳头样状的三维立体细胞团,部分可见腺腔,偶见红染黏液,胞质丰富透明、蓝染,与非霍奇金淋巴瘤瘤细胞易于区分。而低分化腺癌中癌细胞常常弥漫排列,但仔细观察,仍可以发现少量癌细胞呈巢状,可资鉴别。
3.3 胸腹水细胞病理学诊断恶性淋巴瘤存在的不足不同类型的恶性淋巴瘤在胸腹水细胞病理学涂片中均表现为细胞成分单一,大量散在分布的幼稚淋巴细胞,弥漫排列,背景中可以见到间皮细胞,炎性细胞成分[10]。对于有淋巴瘤病史的继发病例,诊断并不困难;而对于以胸腹水为首发症状者,通过积液的细胞病理学检测来确定肿瘤的来源及类型,是很困难的。加之间皮细胞,炎性细胞的干扰,增加了鉴别诊断的难度。此外,诊断医师的经验水平也是影响做出正确诊断的因素。淋巴瘤诊断的金标准仍是淋巴结或淋巴组织的组织病理学。因此,只有充分掌握胸腹水中恶性淋巴瘤的细胞病理学形态特征,注意鉴别诊断,不断积累经验,方能做出正确的诊断。在临床病史及细胞病理学基础上,结合细胞蜡块、免疫组织化学染色、重排及流式细胞学检查进一步确定淋巴瘤亚型[11,12]。
